Цель исследования: оценить изменение количества слезной жидкости у пациентов с ССГ на фоне применения гепариновой мази.
Материал и методы: в исследование было включено 11 пациентов (21 глаз) с ранее установленным диагнозом ССГ и предъявлявших жалобы на окулярный дискомфорт, ощущение песка в глазах, зуд век. Всем пациентам была проведена лакримальная менискометрия на основе оптической когерентной томографии с определением глубины и высоты слезного мениска. Всем пациентам назначали гепариновую глазную мазь (ПАРИН-ПОС®, «Урсафарм Арцнаймиттель ГмбХ») по 1 р./сут за нижнее веко на ночь. Повторно выполняли лакримальную менискометрию через 5 дней. Оценивали изменение морфометрических параметров слезного мениска при помощи непараметрического теста Wilcoxon.
Результаты исследования: было обнаружено, что разница в значении глубин и высот слезного мениска до и после лечения была статистически достоверна (p=0,05 и 0,03 соответственно). Медиана изменения глубины составила 24 мкм (максимальная разница — 216 мкм), медиана изменения высоты — 38 мкм (максимальная разница — 425 мкм).
Заключение: в течение 1-й нед. после назначения гепаринсодержащей глазной мази ПАРИН-ПОС® у пациентов с ССГ происходит статистически достоверное увеличение высоты и глубины слезного мениска. Это сочетается с отмеченным пациентами снижением окулярного дискомфорта. Обнаруженные нами изменения дают основания полагать, что апробированный препарат имеет потенциальные клинические эффекты, которые, однако, требуют подтверждения в других клинических исследованиях.
Ключевые слова: синдром «сухого глаза», слезозаменители, глазная мазь, гепарин, ПАРИН-ПОС.
Для цитирования: Ярцев В.Д. Возможности применения офтальмологической гепариновой мази в качестве слезозамещающего средства (предварительное сообщение) // РМЖ «Клиническая Офтальмология». 2018. №3. С. 129-133
V.D. Yartsev
Scientific Research Institute of Eye Diseases, Moscow, Russian Federation
Abstract
Currently, there is an increase in the incidence of dry eye syndrome (DES) associated with tear production deficiency and an increase in tear fluid evaporation, and mixed conditions are recorded in 80% of cases. This is the reason why evaluation of clinical effectiveness of the drugs used for the treatment of mixed forms of DES is high priority.
Aim: to estimate change of tear fluid amount in patients with dry eye diseases after administration of heparin ointment.
Patients and Methods: clinical research included 11 patients (21 eyes) with a previously diagnosed DES and with complains on ocular discomfort, sandy-gritty sensation, eyelid itching. All patients underwent a lacrimal meniscometry based on optical coherence tomography with determination of the depth and height of the tear meniscus. In all cases, heparin ocular ointment was prescribed once a day in the evening (PARIN-POS®, URSAPHARM Arzneimittel, GmbH). Lacrimal meniscometry was performed again in 5 days. The difference of morphometric values was estimated with non-parametric Wilcoxon test.
Results: we found that the difference of the values of depth and height before and after the treatment was statistically significant (p=0.05
and 0.03). Median of height change was 24 mkm (maximum — 216 mkm), median of depth change was 38 mkm (maximum — 425 mkm).
Conclusion: conducted research showed that during the first week after prescription of heparin-containing ocular ointment PARIN-POS® in patients with dry eye diseases a statistically significant growth of tear meniscus depth and height occurs. This is associated with noted decrease of ocular discomfort. Detected changes are the base of the conclusion that tested drug has potential clinical effects that should be analyzed in other clinical trials.
Keywords: dry eye diseases, artificial tear, ocular ointment, heparin, PARIN-POS.
For citation: Yartsev V.D. Application possibility of ophthalmic heparin ointment as an artificial tear (preliminary report).
RMJ “Clinical ophthalmology”. 2018;3:129–133.
Возможности применения офтальмологической гепариновой мази в качестве слезозамещающего средства (предварительное сообщение)
Сегодня принято считать, что в основе патогенеза синдрома «сухого глаза» (ССГ) лежит гиперосмолярность слезной пленки, вызванная и сама являющаяся причиной воспалительного поражения глазной поверхности и слезной железы [1]. Проведенными исследованиями было показано, что при ССГ могут наблюдаться изменения в любом из компонентов функциональной слезной единицы, включающей в себя глазную поверхность (роговица, конъюнктива и добавочные слезные железы), мейбомиевы железы, главную слезную железу, а также нервы, обеспечивающие связь между компонентами функциональной слезной единицы [2]. Наиболее часто используемой клинической классификацией ССГ является классификация, предусматривающая деление этого состояния на ССГ, связанный с дефицитом слезопродукции, и ССГ, связанный с повышением испаряемости слезной жидкости. Такая дихотомическая классификация подразумевает различное патогенетически обоснованное лечение, однако на практике часто приходится совмещать подходы, рекомендуемые при каждом из вариантов ССГ. Это, по-видимому, связано с тем, что у пациентов редко встречается одна из форм заболевания в изолированном виде: как правило, имеются элементы как дефицита слезопродукции, так и повышения испаряемости слезной жидкости. Последнее утверждение находит подтверждение в больших популяционных исследованиях, которые показали, что изолированная форма ССГ, связанного с дефицитом слезопродукции, встречается лишь в 10% случаев, в то время как смешанные формы были определены в 80% случаев [1, 3, 4].
Таким образом, реальная практика диктует необходимость разработки и клинического применения препаратов, совмещающих в своем фармакологическом действии как увеличение слезопродукции, так и снижение степени испаряемости слезной жидкости с глазной поверхности. К таким препаратам относятся, в частности, мази на жировой основе, содержащие в себе противовоспалительный, стимулирующий регенерацию фармакологический агент. Жировая основа таких препаратов протезирует наружный слой слезной пленки, снижая таким образом испаряемость слезной жидкости, в то время как фармакологическая активная составляющая создает условия для регенерации добавочных слезных желез, стимулируя секрецию слезной жидкости. К таким препаратам относится, в частности, офтальмологическая гепариновая мазь, действие которой у пациентов с ССГ стало объектом нашего исследования.
Цель исследования — оценить изменение количества слезной жидкости у пациентов с ССГ на фоне применения гепариновой мази.
Содержание статьи
Материал и методы
В исследование было включено 11 пациентов (21 глаз) с ранее установленным диагнозом ССГ и предъявлявших жалобы на окулярный дискомфорт, ощущение песка в глазах, зуд век. К моменту первого осмотра пациенты закапывали различные глазные капли. Характеристика пациентов представлена в таблице 1.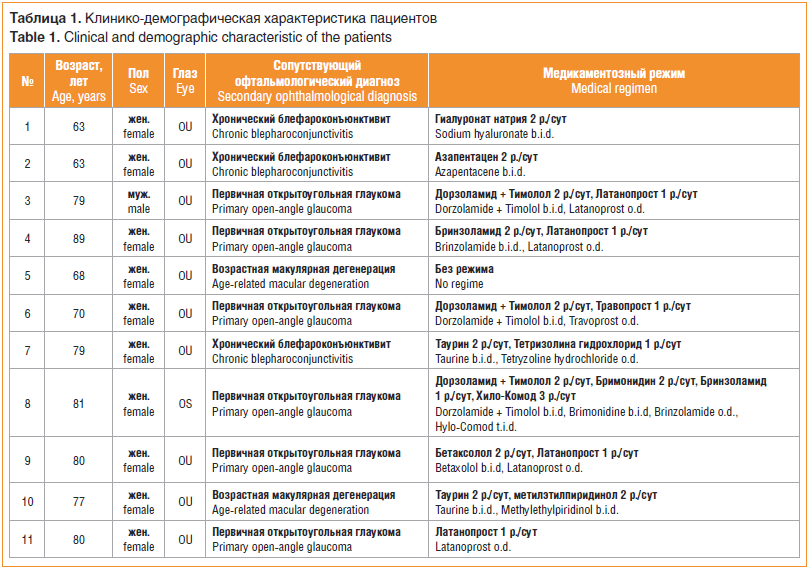
У пациентов, включенных в клиническое исследование, осуществляли определение морфометрических параметров слезного мениска (лакримальную менискометрию) при помощи оптического когерентного томографа RTVue-100-2 (Optovue, США) по методике, подробно описанной нами ранее [5]. Измеряли условные глубину и высоту слезного мениска.
Всем пациентам рекомендовали закладывать за нижнее веко глазную мазь ПАРИН-ПОС® («Урсафарм Арцнаймиттель ГмбХ») по 1 р./сут перед сном. Прежний медикаментозный режим не корректировали. На 5-е сут осуществляли повторную лакримальную менискометрию с определением тех же параметров. Дополнительно вычисляли разницу значений, полученных до и после назначения мази.
В связи с тем, что распределение значений условной глубины и высоты слезного мениска не являлось нормальным, для сравнения значений до и после лечения пользовались непараметрическим тестом Wilcoxon. Различия считали достоверными при p≤0,05. Статистическую обработку полученных результатов осуществляли при помощи программы SOFA Statistics 1.4.4 (Paton-Simpson and Associates, Новая Зеландия).
Результаты исследования
Результаты статистической обработки полученных морфометрических значений представлены в таблице 2.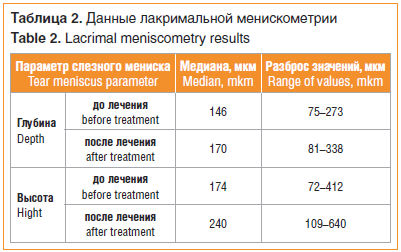
Было обнаружено, что разница в значении глубин и высот слезного мениска до и после лечения была статистически достоверна (p=0,05 и 0,03 соответственно).
Медиана изменения глубины составила 24 мкм (максимальная разница — 216 мкм), медиана изменения высоты — 38 мкм (максимальная разница — 425 мкм).
На рисунке 1 показаны результаты лакримальной менискометрии одного из пациентов до и после лечения.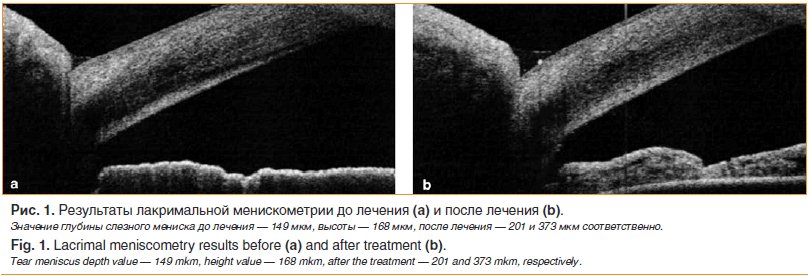
Обсуждение
С тех пор как в 1916 г. была выделена молекула гепарина и определены ее противосвертывающие свойства [6], начались исследования, связанные с применением этого вещества в экспериментальной и клинической офтальмологии [7–10]. Исследователями было подтверждено, что местное применение гепарина безопасно в плане возможного развития местных и системных побочных эффектов, а клинический эффект достигается за счет противовоспалительного действия гепарина и стимулирования им процессов репарации. Различными авторами было показано, что местное назначение гепаринсодержащих препаратов оправданно у пациентов с длительно текущими конъюнктивитами, в частности, токсико-аллергического генеза, а также при образовании роговичных депозитов и в составе комплексного лечения у пациентов с химическими ожогами глазной поверхности [11–17].
В последнее время активно проводят исследования, связанные с возможностями применения гепаринсодержащих препаратов у пациентов с ССГ, что, по нашему мнению, связано с распространением этого заболевания, а также с появлением официнальных офтальмологических растворов и мазей, содержащих гепарин. Осуществляют такие исследования и отечественные авторы [18–22]. К сожалению, в доступных нам работах авторы часто опираются исключительно на субъективные критерии оценки результатов проведенного лечения, хотя и формализованных (оценка индекса поражения глазной поверхности OSDI, окраска роговицы витальными красителями с оценкой результатов в баллах и др.).
Мы полагаем, что более объективным способом оценки потенциальных возможностей препарата для коррекции состояния у пациентов с ССГ в ранние сроки является прямая морфометрическая характеристика слезного мениска. От препарата, способствующего увеличению физических размеров слезного мениска в ранние сроки после его назначения, возможно ожидать и длительного терапевтического эффекта. Для определения геометрических параметров слезного мениска различные авторы пользовались разнообразными методиками, отличавшимися своей точностью и сложностью, включая измерение при помощи градуированных окуляров щелевой лампы, соотнесение биомикроскопической картины с введенной в поле зрения линейкой, измерение при анализе фотографических изображений слезного мениска и др. [23–26]. На современном этапе развития диагностической техники наиболее рациональным нам видится измерение морфометрических параметров слезного мениска средствами оптической когерентной томографии [5]. Эта методика достаточно широко распространена в клинической практике и при проведении научных исследований, что, по нашему мнению, свидетельствует о ее относительной простоте, воспроизводимости и достаточной точности.
В проведенном нами исследовании показано, что при назначении гепаринсодержащей офтальмологической мази пациентам с ССГ уже на 1-й нед. происходит статистически достоверное увеличение высоты и глубины слезного мениска. Это дает основание полагать, что в этих случаях возможно развитие длительного и устойчивого клинического эффекта, связанного с увеличением смачиваемости глазной поверхности и улучшением ее трофики. Необходимо отметить, что в нашем исследовании все пациенты отмечали улучшение в отношении окулярного дискомфорта при втором морфометрическом исследовании. Мы полагаем, что клинический эффект использованной нами мази ПАРИН-ПОС® вызван прямым фармакологическим действием гепарина, заключающимся в снижении уровня воспалительной реакции и стимулировании регенерации эпителиальной ткани, в частности слезных желез, а также в физическом действии жировой основы препарата, которая, во-первых, обеспечивает протезирование наружного липидного слоя слезной пленки, снижая ее испаряемость и повышая ее стабильность, а во-вторых, уменьшает повреждение глазной поверхности при движении век, выступая в качестве смазки и этим снижая силу трения.
Опыт применения ПАРИН-ПОС® другими авторами продемонстрировал, что использование препарата в качестве кожной мази также безопасно и эффективно [22]. По всей видимости, такой способ применения может позволить проводить лечение у пациентов с блефаритами и блефароконъюнктивитами, а также с периокулярными дерматитами, которые, как известно, часто сопровождаются развитием синдрома «сухого глаза», а потому пациенты нередко нуждаются в проведении слезозаместительной терапии. Эта особенность, заключающаяся в возможности одновременного применения препарата в качестве как офтальмологической, так и кожной мази, выгодно отличает апробированное нами средство, поскольку большинство эффективных кожных мазей не рекомендовано наносить на кожу век, в связи с чем пациентам зачастую приходится использовать сложные комбинации лекарственных средств, что, безусловно, снижает приверженность пациентов лечению и повышает риск развития токсических и токсико-аллергических осложнений.
В нашем исследовании показано, что ПАРИН-ПОС® характеризуется хорошей переносимостью: ни в одном случае при использовании мази нами не были зафиксированы осложнения, ставшие причиной отмены препарата. Токсических или токсико-аллергических осложнений нами отмечено не было. Мы выяснили, что часть пациентов по завершении курса лечения и по прошествии некоторого времени возобновила использование мази ПАРИН-ПОС®, что, на наш взгляд, служит убедительным свидетельством высокой эффективности и переносимости препарата.
Предварительные результаты нашего исследования показали хорошую клиническую эффективность препарата ПАРИН-ПОС®, и мы планируем продолжить исследование с целью получения убедительной объективной информации о влиянии гепаринсодержащей глазной мази на изменение морфометрических характеристик слезного мениска у большего числа пациентов с ССГ, а также на состояние глазной поверхности пациентов в различные сроки после начала терапии и после ее отмены.
Заключение
В настоящем исследовании нами показано, что в течение 1-й нед. после назначения гепаринсодержащей глазной мази ПАРИН-ПОС® («Урсафарм Арцнаймиттель ГмбХ») у пациентов с ССГ происходит статистически достоверное увеличение высоты и глубины слезного мениска. Это сочетается с отмеченным пациентами снижением окулярного дискомфорта.
Обнаруженные нами изменения дают основания полагать, что апробированный препарат обладает потенциальными клиническими эффектами для улучшения состояния больных с ССГ. Для подтверждения этого наблюдения мы и планируем провести дальнейшие исследования глазной мази ПАРИН-ПОС®.
Благодарность: автор выражает благодарность за помощь при проведении исследования к.м.н. Ю.В. Мазуровой, к.м.н. Е.Н. Архиповой, И.И. Ведмеденко, А.Г. Ереминой, к.м.н. А.О. Роот, А.В. Сакаловой.
Сведения об авторе: Ярцев Василий Дмитриевич — к.м.н., научный сотрудник отделения патологии слезного аппарата. ФГБНУ НИИГБ. 119021, Российская Федерация, г. Москва, ул. Россолимо, д. 11а. Контактная информация: Ярцев Василий Дмитриевич, e-mail: v.yartsev@niigb.ru. Прозрачность финансовой деятельности: автор не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 23.07.2018.
About the author: Vasily D. Yartsev — PhD, research associate in lacrimal pathology department. Scientific Research Institute of Eye Diseases. 11a, Rossolimo st., Moscow, Russian Federation. 119021. Contact information: Vasily D. Yartsev, e-mail: v.yartsev@niigb.ru. Financial Disclosure: no author has a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 23.07.2018.
Литература
1. Messmer E.M. The pathophysiology, diagnosis, and treatment of dry eye disease. Dtsch Arztebl Int. 2015;112(5):71–81. doi:10.3238/arztebl.2015.0071.
2. Stern M.E., Schaumburg C.S., Pflugfelder S.C. Dry eye as a mucosal autoimmune disease. Int Rev Immunol. 2013;32(1):19–41. doi:10.3109/08830185.2012.748052.
3. Lemp M.A., Crews L.A., Bron A.J. et al. Distribution of aqueous-deficient and evaporative dry eye in a clinic-based patient cohort: a retrospective study. Cornea. 2012;31(5):472–478. doi:10.1097/ICO.0b013e318225415a.
4. Tong L., Chaurasia S.S., Mehta J.S., Beuerman R.W. Screening for meibomian gland disease: its relation to dry eye subtypes and symptoms in a tertiary referral clinic in singapore. Invest Ophthalmol Vis Sci. 2010;51(7):3449–3454. doi:10.1167/iovs.09-4445.
5. Атькова Е.Л., Ярцев В.Д., Краховецкий Н.Н. и др. Применение лакримальной менискометрии на основе оптической когерентной томографии в дакриологии. Вестник офтальмологии. 2016;132(6):101–107. [At’kova E.L., Yartsev V.D., Krakhovetskiy N.N. et al. Use of optical coherence tomography based lacrimal meniscometry in dacryology. Ophthalomol. Bullet. 2016;132(6):101–107 (in Russian)] doi:10.17116/oftalma20161326101-107.
6. McLean J. The thromboplastic action of cephalin. American Journal of Physiology-Legacy Content. 1916;41(2):250–257. doi:10.1152/ajplegacy.1916.41.2.250.
7. Bick M.W., Haines R.W. Local use of heparin in the eye; pellet implantation at an experimental filtering site. Am J Ophthalmol. 1949;Pt.1 32(6):774–780.
8. Bick M.W., Wood R.M. Heparin and ocular hypersensitivity. J Immunol. 1950;64(5):357–364.
9. Bozac E., Brief G., Margesco F., Munteanu H. Heparin in the treatment of ocular burns caused by bases. Ann Ocul (Paris). 1967;200(6):693–700.
10. Aronson S.B., Elliott J.H., Moore T.E. Jr., O’Day D.M. Pathogenetic approach to therapy of peripheral corneal inflammatory disease. Am J Ophthalmol. 1970;70(1):65–90.
11. Azad N., Zafar S., Khan A. Successful treatment of ligneous conjunctivitis with topical cyclosporine and heparin. J AAPOS. 2009;13(5):519–520. doi: 10.1016/j.jaapos.2009.06.005.
12. Hiremath M., Elder J., Newall F. et al. Heparin in the long-term management of ligneous conjunctivitis: a case report and review of literature. Blood Coagul Fibrinolysis. 2011;22(7):606–609. doi: 10.1097/MBC.0b013e3283494b52.
13. Ku J.Y., Lichtinger A., Yeung S.N. et al. Topical fresh frozen plasma and heparin treatment of ligneous conjunctivitis in a Canadian hospital setting. Can J Ophthalmol. 2012;47(5):e27–28. doi: 10.1016/j.jcjo.2012.03.025.
14. Teles G.G.A., Bastos J.A.V., Amary A. et al. Tratamento de queimadura de segundo grau superficial em face e pescoço com heparina tópica: estudo comparativo, prospectivo e randomizado. Revista Brasileira de Cirurgia Plástica. 2012;27:383–386.
15. Kocaturk T., Kocaturk O., Kaplan A. et al. Heparin treatment for allergic conjunctivitis in the experimental BALB/c model. Ophthalmic Res. 2013;50(1):65–71. doi: 10.1159/000350551.
16. Frings A., Schargus M. Recovery From Amiodarone-Induced Cornea Verticillata by Application of Topical Heparin. Cornea. 2017;36(11):1419–1422. doi: 10.1097/ICO.0000000000001306.
17. Jian-Wei L., Xiu-Yun L., Ai-Jun D. Effectiveness of heparin eye drops in paraquat-induced ocular injury. Cutan Ocul Toxicol. 2017;36(4):377–380. doi: 10.1080/15569527.2017.1303706.
18. Бровкина А.Ф., Стешенко О.Н., Жукова О.Д. Формирование синдрома «сухого глаза» у больных эндокринной офтальмопатией. Офтальмология. 2014;11(4):26–30. [Brovkina A.F., Steshenko O.N., Zhukova O.D. Dry eye syndrome in thyroid-associated ophthalmopathy. Ophthalmology in Russia. 2014;11(4):26–30 (in Russian)].
19. Егоров Е.А., Романова Т.Б., Кац Д.В. и др. Применение раствора ХИЛОПАРИН-КОМОД® в офтальмологической практике (пилотное исследование). РМЖ «Клиническая офтальмология». 2014;4:207–212. [Egorov E.A., Romanova T.B., Katz D.V. et al. Application of the solution Hyloparin-COMOD® in ophthalmological practice (pilot study) RMJ «Clinical ophthalmology». 2014;4:207–212 (in Russian)].
20. Ткаченко Н.В., Астахов Ю.С. Опыт применения Хилопарина в клинической практике. Офтальмологические ведомости. 2014;VII(4):53–62. [Tkachenko N.V., Astakhov S. Yu. Experience of using Hiloparin in clinical practice. Ophthalmological sheets. 2014;VII(4):53–62 (in Russian)].
21. Егоров Е.А., Романова Т.Б., Оганезова Ж.Г. и др. Результаты применения гепарин-содержащего смазывающего средства в лечении синдрома «сухого глаза». РМЖ «Клиническая офтальмология». 2017;3:135–140. [Egorov E.A., Romanova T.B., Oganezova J.G. et al. Results of application of heparin-containing lubricant in the treatment of dry eye syndrome RMJ «Clinical ophthalmology». 2017;3:135–140 (in Russian)].
22. Романова Т.Б., Рабаданова М.Г., Рыбакова Е.Г. и др. Применение гепариносодержащего смазывающего средства в клинической практике. РМЖ «Клиническая офтальмология». 2018;1:60–64. [Romanova T.B., Rabadanova M.G., Rybakova E.G. et al. The use of heparin-containing lubricant in clinical practice. RMJ «Clinical ophthalmology». 2018;1:60–64 (in Russian)].
23. Doughty M.J., Laiquzzaman M., Button N.F. Video-assessment of tear meniscus height in elderly Caucasians and its relationship to the exposed ocular surface. Curr Eye Res. 2001;22(6):420–426.
24. Doughty M.J., Laiquzzaman M., Oblak E., Button N. The tear (lacrimal) meniscus height in human eyes: a useful clinical measure or an unusable variable sign? Cont Lens Anterior Eye. 2002;25(2):57–65.
25. Shen M., Li J., Wang J. et al. Upper and lower tear menisci in the diagnosis of dry eye. Invest Ophthalmol Vis Sci. 2009;50(6):2722–2726. doi: 10.1167/iovs.08-2704.
26. Yokoi N., Bron A.J., Tiffany J.M., Kinoshita S. Reflective meniscometry: a new field of dry eye assessment. Cornea. 2000;19 (Suppl. 3):37–43.
Поделитесь статьей в социальных сетях
Порекомендуйте статью вашим коллегам
материал с сайта https://www.rmj.ru/
