Введение
Болезнь (синдром) Бехчета (ББ) — системный васкулит неизвестной этиологии, характеризующийся поражением сосудов любого типа и калибра, проявляющийся рецидивирующим язвенным процессом в ротовой полости и на гениталиях, поражением глаз, суставов, желудочно-кишечного тракта (ЖКТ), центральной нервной системы (ЦНС), других систем и органов. Течение заболевания хроническое, с непредсказуемыми обострениями и ремиссиями [1].
Наиболее часто ББ дебютирует в возрасте 20–39 лет как среди мужчин, так и среди женщин, однако тяжелое течение чаще всего встречается у мужчин [2, 3]. ББ считают орфанным заболеванием из-за его низкой распространенности. Стоит отметить, что наиболее часто заболевание встречается в странах Восточной Азии [1, 2, 4].
В развитии ББ участвуют как аутовоспалительные, так и аутоиммунные механизмы. Патогенез ББ до конца не изучен, однако считают, что она развивается у лиц с генетической предрасположенностью под воздействием широкого спектра факторов окружающей среды, способствующих активации клеточных эффекторов и сигнальных путей воспаления [3, 4].
Антиген HLA-B5, участвующий в формировании эндогенных антигенов, распознаваемых CD8+ цитотоксическими Т-супрессорами, играет ключевую роль в патогенезе ББ. Кроме того, предполагается, что антиген HLA-B51 участвует в активации нейтрофилов и нарушении регуляции Т-лимфоцитов, что приводит к развитию воспалительных иммунных реакций, характерных для ББ. Антиген HLA-B51, представляющий собой один из сплит-антигенов HLA-B5, относящегося к антигенам I класса главного комплекса гистосовместимости, имеет 267 субтипов, расположенных на 6-й хромосоме. Многочисленные исследователи отмечают при ББ положительную связь позитивности по HLA-B51-антигену с мужским полом, поражением глаз, кожи, развитием язв гениталий [5–8].
На основании клинической картины выделяют несколько фенотипов заболевания1 [1, 9].
Кожно-слизистый фенотип (38–99%) — изолированное поражение кожи (акнеформные и папулопустулезные высыпания, узловатая эритема) и слизистых оболочек (рецидивирующие язвы слизистой оболочки рта и наружных половых органов). Поражение кожи наиболее часто проявляется в начале заболевания, предшествуя появлению других системных поражений [2, 10–12].
С поражением глаз (64–80%) — проявляется вначале односторонним воспалением переднего сегмента глаза (передний негранулематозный увеит, кератит, эписклерит, склерит). Позже воспаление затрагивает стекловидное тело и задний отрезок глаза (задний увеит), со временем приобретая двусторонний характер [1, 2, 13].
С поражением суставов (до 50%) — по типу недеформирующего, неэрозивного моно- или олигоартрита нижних конечностей, с частыми энтезопатиями. Утренняя скованность не превышает 30 мин, характеристики синовиальной жидкости соответствуют воспалительному типу с преобладанием нейтрофилов. Иногда поражение суставов сопровождается акнеподобными или псевдопустулезными высыпаниями [1, 2, 14, 15].
С поражением сосудов (10–20%) — характеризуется васкулитом с развитием мультисистемного поражения. Вовлечение сосудов служит важным признаком ББ, при этом поражаются как вены, так и артерии. Возможны рецидивирующие венозные тромбозы, синдром Бадда — Киари, синдром нижней полой вены, аневризмы легочной артерии, артериальные тромбозы, тромбозы венозных синусов головного мозга, внутрисердечный тромбоз [1, 4, 16].
С паренхиматозным поражением ЦНС (5–30%), чаще очаговым поражением диэнцефальных структур, ствола мозга, спинного мозга — характерно сочетание с поражением глаз, преобладает у мужчин, сопровождается высокой смертностью [1].
С поражением ЖКТ (3–60%) — проявляется в виде крупных (>1 см) округлых или овальных глубоких язв в илео-цекальной области [2, 17]. Выделяют две формы:
-
нейтрофильный флебит, приводящий к воспалению слизистой оболочки кишки и образованию язв;
-
заболевание крупных сосудов (брыжеечных артерий), вызывающее ишемию и инфаркт кишечника.
Обычно желудочно-кишечные проявления возникают через 4,5–6 лет после появления язв в полости рта. Клиническая картина варьирует от дискомфорта в животе (боль в животе (87%), диарея (48%), кровотечение (42%), тошнота, рвота, потеря веса) до тяжелых проявлений (кровотечения, фистулы, перфорации). Поражение может встречаться на любом уровне ЖКТ, чаще локализуясь в илеоцекальной области (включая терминальный отдел подвздошной кишки), реже — в пищеводе (2–11% случаев), желудке и двенадцатиперстной кишке (до 43% случаев). Так, в исследовании C.R. Lee et al. [18], включавшем 94 пациента с кишечной дисфункцией, у 96% из них было выявлено поражение терминального отдела подвздошной кишки, илеоцекального клапана или слепой кишки. По данным исследования Y.S. Jung et al. [19], наиболее частыми осложнениями данного заболевания являются стриктуры, абсцессы, свищи и перфорации. Наблюдение показало, что частота перфораций, свищей, стриктур и абсцессов составляет 12,7, 7,6, 7,2 и 3,3% соответственно.
Большое значение для диагностики заболевания имеют клинические проявления, на которых основаны широко применяемые международные критерии 2014 г. (см. таблицу). Лабораторные методы исследования отражают системную воспалительную природу патологического процесса, а молекулярно-генетические методы позволяют выявить ген HLA-B51.
По данным клинического и биохимического анализов крови могут наблюдаться анемия средней тяжести, нейтрофильный лейкоцитоз, тромбоцитоз, ускорение СОЭ, повышение содержания острофазовых белков (С-реактивного белка (СРБ), сывороточного амилоида А (SAA)), провоспалительных цитокинов, ревматоидного фактора (РФ), кальпротектина. Важно отметить, что позитивный HLA-B5 (51) не может служить диагностическим критерием ББ [1, 20].
Ниже приведено клиническое наблюдение, в котором отражены особенности течения варианта ББ.
Содержание статьи
Клиническое наблюдение
Пациент Ю., 51 год, подсобный рабочий, уроженец Таджикистана, 02.08.2023 госпитализирован в ревматологическое отделение ГКБ № 1 им. Н.И. Пирогова г. Москвы с жалобами на боль и припухлость в левом коленном и правом плечевом суставах, усиливающиеся при движении, фурункулоподобные высыпания на коже, повышение температуры тела до 37,2 оС, снижение массы тела на 8 кг в течение полугода.
![Таблица. Международные критерии ББ 2014 г. (International Criteria for Behçet’s Disease (ICBD)) [21] Таблица. Международные критерии ББ 2014 г. (International Criteria for Behçet’s Disease (ICBD)) [21]](https://medblog.su/wp-content/uploads/2025/12/YAzvennoe-porazhenie-kishechnika-v-debyute-bolezni-Behcheta-klinicheskoe-nablyudenie.png)
Анамнез заболевания
Из анамнеза заболевания известно, что заболел в январе 2015 г., когда появились боль и отек правого коленного сустава, язвы в полости рта и на гениталиях. Через несколько дней внезапно возникла острая боль в животе. 19.01.2015 экстренно госпитализирован в ГКБ № 70 г. Москвы, где была проведена левосторонняя гемиколэктомия, транс-верзостомия по поводу язв поперечной ободочной кишки с перфорациями, распространенного гнойно-фибринозного перитонита. Реконструктивно-восстановительная операция: лапаротомия, наложение асцендосигмоанастомоза, дренирование брюшной полости от 22.04.2015. После улучшения состояния был обследован в ФГБНУ НИИР им. В.А. Насоновой. Установлен диагноз: болезнь Бехчета, HLA B51+. Принимал сульфасалазин 2 г/сут и колхицин 1 мг/сут с положительным эффектом. С 2018 г. наступила ремиссия заболевания, самостоятельно прекратил прием лекарств, к врачам не обращался. С декабря 2022 г. отметил ухудшение состояния: появился фурункул на задней поверхности шеи, потребовавший хирургического вмешательства, в дальнейшем фурункулоподобные высыпания распространились на кожу туловища. В начале июля 2023 г. присоединилась боль и припухлость в левом коленном суставе. Обратился в поликлинику по месту жительства, где в связи с выраженным синовитом в течение 2 нед. проведены 4 пункции коленного сустава с эвакуацией до 50 мл жидкости при каждой процедуре. Синовиальную жидкость не исследовали, кортикостероиды не вводили. Самостоятельно возобновил прием сульфасалазина 2 г/сут. 02.08.2023 был госпитализирован в ревматологическое отделение ГКБ № 1 им. Н.И. Пирогова в связи с обострением заболевания для подбора терапии.
Анамнез жизни
Из анамнеза жизни известно, что с 2015 г. страдает сахарным диабетом 2 типа, постоянно принимает метформин 1000 мг 2 р/сут, дапаглифлозин 10 мг/сут. На фоне сахароснижающей терапии гликемия натощак 10 ммоль/л, после еды не контролирует. С апреля по август 2023 г. отмечает снижение массы тела на 8 кг. Аллергоанамнез и наследственность не отягощены.
Объективное обследование
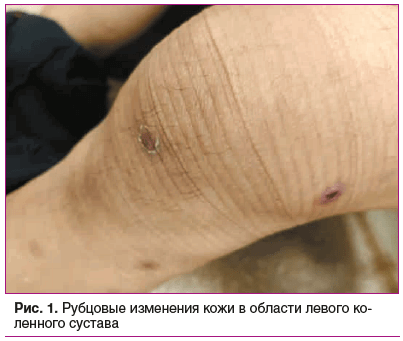
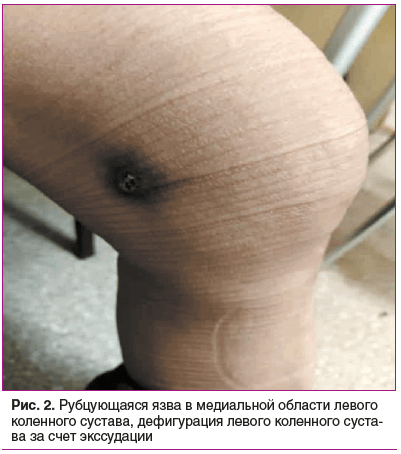
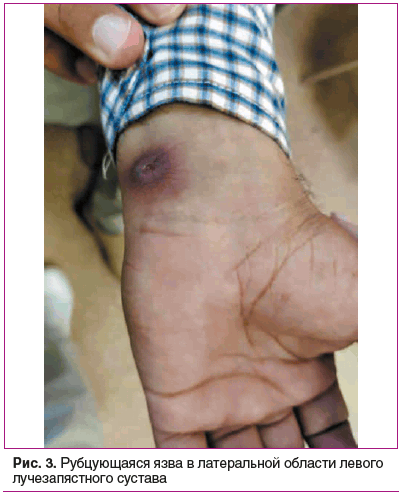
При осмотре: состояние удовлетворительное, конституция нормостеническая. Температура 37,2 °С. Кожный покров обычной окраски, на коже груди, спины и конечностей отмечаются фурункулоподобные высыпания различной стадии развития (рис. 1–4), грубый рубец по средней линии живота после лапаротомии, левосторонней гемиколэктомии и рубец по задней поверхности шеи справа после удаления фурункула. Состояние дыхательной системы: дыхание в легких везикулярное, хрипов нет. При пальпации грудная клетка безболезненна во всех отделах, эластичная. Перкуторно ясный легочный звук над всеми полями легких. Частота дыхательных движений 17 в 1 мин, SpO2 98%. Состояние сердечно-сосудистой системы: тоны сердца ясные, ритм правильный, патологических шумов нет. Частота сердечных сокращений 78 в 1 мин. Артериальное давление 120/70 мм рт. ст. на обеих руках. Состояние ЖКТ: язык влажный, розового цвета. Живот при пальпации мягкий, умеренно болезненный в эпигастральной области. Симптомы раздражения брюшины отрицательные. Печень и селезенка пальпаторно и перкуторно не увеличены, стул регулярный, без патологических примесей. Состояние мочеполовой системы: симптом поколачивания отрицательный с обеих сторон, мочеиспускание не нарушено. Состояние опорно-двигательного аппарата: отмечается дефигурация левого коленного сустава за счет экссудативных изменений (рис. 2), болезненность при пальпации и движении. Наличие болезненности при пальпации в области головки правой плечевой кости и ограничение активных и пассивных движений правого плеча.
По данным лабораторного исследования от 03.08.2023 в клиническом анализе крови: гипохромная микроцитарная анемия легкой степени тяжести (Hb 115 г/л), незначительный лейкоцитоз (10,4×109/л), тромбоцитоз (679×109/л), ускорение СОЭ (81 мм/ч); в биохимическом анализе крови: повышение уровня общего белка (87,85 г/л), глюкозы (8,7 ммоль/л), HbА1с (11,84%), снижение уровня мочевой кислоты (193,2 мкмоль/л); иммунологические показатели: повышение уровня СРБ (146,91 мг/л), РФ (24,02 МЕ/мл); в общем анализе мочи: глюкоза полуколичественно 28,00 (3+) ммоль/л, удельный вес 1,047 г/мл. HLA-B51 положительный от 2015 г.
При рентгенографии левого коленного сустава от 12.07.2023 выявлены признаки остеоартрита I степени: незначительное сужение суставной щели и уплотнение замыкательных пластинок суставных поверхностей костей. Рентгенография костей таза от 04.08.2023 патологических изменений не выявила, за исключением субхондрального уплотнения ушковидных поверхностей. По данным магнитно-резонансной томографии правого плечевого сустава от 16.08.2023 определяются признаки частичного неполнослойного разрыва сухожилия надостной мышцы по артикулярной поверхности, энтезопатия сухожилия подостной мышцы, увеличение количества жидкости в полости сустава, подакромиальной и поддельтовидной сумках.
При подсчете баллов в соответствии с международными критериями (см. таблицу) результат у пациента составил 5 баллов (2 балла — афтозный стоматит, 2 балла — язвы гениталий и 1 балл — поражение кожи), что позволило диагностировать ББ. Индекс активности васкулита BVAS (Birmingham Vasculitis Activity Score) — 7 баллов (активный), а индекс степень тяжести необратимого повреждения органов при системных васкулитах VDI (Vasculitis Damage Index) — 1 балл (ЖКТ: инфаркт / резекция кишечника).
Таким образом, с учетом данных клинической картины и объективного обследования был установлен основной диагноз: болезнь Бехчета HLA-B51+: с поражением слизистых оболочек (рецидивирующий афтозный стоматит), суставов (артрит левого коленного сустава), кожи (псевдопустулезная акнеформная сыпь), ЖКТ (язвенный колит в анамнезе). ФК 2. Сопутствующее заболевание: сахарный диабет 2 типа. Целевой уровень HbА1с <7%.
Лечение
В стационаре с целью купирования суставного болевого синдрома были назначены: нимесулид 100 мг внутрь 2 р/сут, омепразол 20 мг внутрь 1 р/сут, триамцинолон 40 мг внутрисуставно однократно, колхицин 0,5 мг внутрь 2 р/сут.
На фоне проводимого лечения состояние пациента улучшилось: купировались экссудативные проявления в коленном суставе и болевой синдром. Также по данным лабораторных исследований отмечена положительная динамика в виде снижения количества лейкоцитов (с 10,4×109/л до 7,2×109/л), абсолютного количества нейтрофилов (с 6,4×109/л до 4,1×109/л), тромбоцитов (с 679×109/л до 463×109/л), СОЭ (по Вестергрену) (с 81 до 69 мм/ч), СРБ (с 146,91 до 29,57 мг/л), РФ (с 24 до 20 МЕ/мл).
При выписке 23.08.2023 пациенту были назначены сульфасалазин по 1 г 2 р/сут и колхицин по 0,5 мг 2 р/сут, а также нестероидные противовоспалительные средства (кетопрофен, нимесулид) по потребности, омепразол 20 мг 1р/сут на ночь, препарат нативного витамина D 2000 МЕ/сут. Кроме того, пациент у рекомендовано динамическое наблюдение у эндокринолога.
При повторной консультации пациента через 3 мес. не было отмечено значительной положительной динамики, сохранялись признаки артрита левого коленного сустава, высыпания на коже голеней, по данным лабораторного обследования вновь отмечено повышение уровня СРБ (52,2 мг/ч) и РФ (37,4 МЕ/мл), в связи с чем было решено направить пациента на комиссию для назначения генно-инженерного препарата (ГИБП).
Обсуждение
Высокий риск кровотечения при развитии язв послужил основанием для рассмотрения вопроса о назначении ГИБП. Пациенту было рекомендовано динамическое наблюдение через 3 мес., а в случае сохранения клинико-лабораторной активности заболевания — коррекция терапии. С учетом мультисистемного поражения (ЖКТ, кожа и суставы) и высокого риска рецидива язвенного поражения кишечника, при сохранении активности заболевания препаратами выбора для коррекции терапии служат ингибиторы фактора некроза опухолей α (иФНО-α). Кроме того, возможно назначение азатиоприна при рецидивирующем или хроническом артрите, кожно-слизистых проявлениях и тяжелых поражениях ЖКТ [22–24].
По данным зарубежных авторов, у кишечной формы ББ и воспалительных заболеваний кишечника (болезнь Крона, неспецифический язвенный колит) много общих характеристик, включая генетический фон, клинические проявления и терапевтические подходы, что затрудняет дифференциальную диагностику этих заболеваний. Особенно схожа эндоскопическая картина. Тем не менее тщательная оценка результатов колоноскопии может помочь в дифференциальной диагностике. Гистопатологический диагноз подтверждает наличие типичных для ББ язв с нейтрофильной инфильтрацией стенки сосуда, периваскулярной и внутрисосудистой области, с более частым поражением венул по сравнению с артериями [25–28].
Заключение
Воспалительный процесс в суставах, поражение кожи и слизистых оболочек — одни из наиболее частых проявлений ББ, однако эти симптомы не всегда своевременно распознаются как признаки системного васкулита. Наибольшие трудности возникают при дебюте заболевания с изолированного поражения ЖКТ, когда ведущими становятся проявления язвенного колита, что нередко приводит к диагностическим ошибкам и задержке назначения патогенетической терапии. Представленное клиническое наблюдение демонстрирует важность комплексного подхода, включающего тщательный сбор анамнеза, интерпретацию данных эндоскопии и гистологического исследования, а также молекулярно-генетическое тестирование (HLA-B51), позволяющее подтвердить диа-гноз. Раннее выявление болезни и своевременное назначение базисной противовоспалительной терапии, а при необходимости и применение иммуносупрессоров или иФНО-α способствуют снижению активности воспалительного процесса, предупреждению рецидивов и формированию стойкой ремиссии, что существенно улучшает прогноз заболевания.
1Национальный клинический протокол по диагностике и лечению больных с болезнью Бехчета. (Электронный ресурс.) URL: https://diseases.medelement.com/disease/болезнь-бехчета-кп-узбекистан-2021/17529 (дата обращения: 10.06.2025).
Информация с rmj.ru