Введение
Саркоидоз впервые описан J. Hatchinson в 1877 г. как заболевание кожи. Во второй половине XX в. наблюдение и лечение пациентов с саркоидозом осуществляли специалисты фтизиатрической службы, учитывая схожесть клинической картины бронхолегочных поражений c туберкулезом. Согласно современным представлениям саркоидоз — это системное воспалительное заболевание неизвестной этиологии, характеризующееся образованием неказеифицирующихся гранулем, мультисистемным поражением различных органов и активацией Т-клеток в месте гранулематозного воспаления с высвобождением различных хемокинов и цитокинов, включая фактор некроза опухоли α [1].
Саркоидоз встречается у пациентов разных возрастных групп, имеет склонность к спонтанным ремиссиям и рецидивам после проведенного лечения, требует назначения адекватной терапии [1–3]. Прогрессирующее течение заболевания по данным рентгенологического контроля и функционального исследования дыхания, внелегочные проявления, в т. ч. поражение органа зрения с угрозой снижения зрительных функций, влияющие на качество жизни пациента, определяют назначение глюкокортикостероидов (ГКС) системно в качестве препаратов первой линии в лечении саркоидоза [1, 3, 4].
Развитие патологии органа зрения у больных саркоидозом возможно как до проявления признаков системного поражения, так и на фоне течения заболевания и варьирует, по данным литературы, от 15% до 80% случаев [5, 6]. В структуре офтальмологической патологии при саркоидозе, безусловно, лидирует увеит, составляя до 30–77,8% от всех установленных локализаций [6–8]. Заинтересованность переднего отдела сосудистой оболочки глаза наблюдается чаще — в 52,5–75% случаев [5, 6], задний увеит — в 25,3–31,3% [5], он более характерен для пациентов старшей возрастной группы [6].
Поражения орбиты и придаточного аппарата глаз при саркоидозе встречаются несколько реже, но также достаточно разнообразны. Наиболее часто выявляется псевдоопухоль орбиты с вовлечением слезной железы, составляя 27,7%
случаев среди пациентов с саркоидозом органа зрения и 63% случаев среди пациентов с саркоидозом орбиты [8, 9]. В то же время развитие изолированного дакриоаденита описано в 14,8% и 55% случаев соответственно [8, 10]. Наличие гранулематозного воспаления в орбите без заинтересованности слезной железы встречается несколько реже — в 13–20% случаев, по данным разных авторов [9, 10]. Кроме того, описаны отдельные случаи поражения зрительного нерва в его ретробульбарном отделе, а также экстраокулярных мышц [10], век и слезного мешка [9].
Манифестация системных проявлений при саркоидозе патологическими изменениями со стороны органа зрения имеет место в достаточно большом количестве наблюдений — от 38% до 80% [8, 9].
В то же время у пациентов с саркоидозом орбиты при дальнейшем обследовании в половине случаев выявляются другие локализации заболевания [10]. По результатам компьютерной томографии (КТ) органов грудной клетки, при отсутствии клинической симптоматики поражения легких и внутригрудных лимфатических узлов различной степени выраженности, характерные для саркоидоза, были обнаружены у 10% пациентов с гранулематозным увеитом [11] и практически у всех пациентов с саркоидозом орбиты [12–14].
Наличие объемных образований в орбите требует полноценного обследования с целью исключения системного характера процесса [5]. Офтальмологам необходимо помнить о мультидисциплинарном подходе к обследованию и лечению данной группы пациентов с привлечением специалистов разного профиля в зависимости от выявленных патологических изменений.
В статье описано клиническое наблюдение пациента с полиорганным саркоидозом и с дебютом клинических проявлений заболевания в виде нарушения зрительных функций и патологических изменений левой орбиты. Оно приведено с целью обратить внимание офтальмологов на важность мультидисциплинарного подхода к обследованию и лечению пациентов с патологией орбиты.
Клиническое наблюдение
Пациент Б., 1986 г. р. (34 года), житель Свердловской области. Обратился в клинику УНИИФ — филиала ФГБУ «НМИЦ ФПИ» Минздрава России 12.12.2019.
Жалобы на момент обращения: двоение, усиливавшееся при взгляде вверх, влево и при работе вблизи, снижение остроты зрения левого глаза, сужение глазной щели, опущение верхнего века слева.
Данные анамнеза: наличие хронических заболеваний, туберкулез, контакт с больными туберкулезом отрицает. По результатам обследования вирусных гепатитов, ВИЧ-инфекции, венерических заболеваний не выявлено. Не курит, наркотики не принимает, алкоголем не злоупотребляет. Флюорография в 2018 г. — без патологии.
OU — миопия высокой степени со школьного возраста, проведена склеропластика в 1995 г., коррекция зрения полная (OD c sph -14,0 дптр, OS c sph -9,0 дптр), при этом пациент лучше видел левым глазом.
Впервые в марте 2019 г. пациент заметил двоение и снижение зрения преимущественно левого глаза, сужение глазной щели, опущение верхнего века слева с постепенным ухудшением состояния глаз. Обращался к офтальмологу по месту жительства. В мае 2019 г. консультирован в ГАУЗ СО «СОКБ № 1», диагноз: «Миопия высокой степени обоих глаз, подозрение на новообразование орбиты слева». Рекомендовано: МРТ орбит, консультация гематолога. По данным МРТ головного мозга, орбит заключение: псевдоопухоль орбиты? слева. Консультация гематолога от 10.06.2019, диагноз: «Диффузная неходжкинская лимфома неуточненная, новообразование левой орбиты неясного генеза». Направлен на позитронно-эмиссионную томографию и КТ 12.07.2019, по результатам которых обнаружены изменения в нижней доле левого легкого, субплеврально — два уплотнения с повышенной метаболической активностью, аденопатия внутригрудных лимфатических узлов всех групп до 24–19 мм.
В августе 2019 г. пациент заметил уплотнение в области правой ключицы. В онкологическом диспансере 05.11.2019 выполнена биопсия подключичного лимфоузла справа. Заключение: гранулематозный лимфаденит. Морфологическая картина наиболее соответствует саркоидозу в гранулематозо-склеротической фазе. Для достоверного диагноза необходимо клинико-лабораторное исключение туберкулеза.
Флюорография от 28.11.2019 — диффузные изменения обоих легких по типу мелкоочаговой диссеминации. Диффузное усиление и деформация легочного рисунка по сетчатому типу.
Общее состояние пациента на момент обращения 12.12.2019 удовлетворительное. Офтальмологический статус: Vis OD=0,1 с sph -14,0 дптр=0,8; Vis OS=0,1
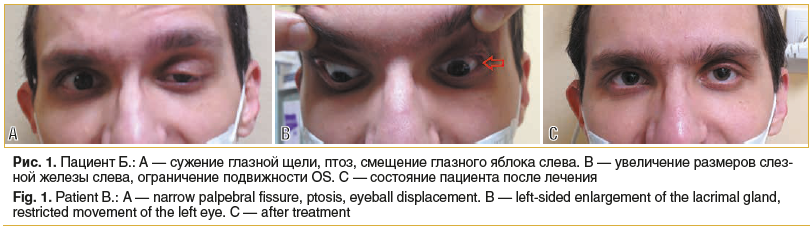
с sph -10,0 дптр=0,5; ВГД OU=18 мм рт. ст. (по Маклакову). Поля зрения, цветоощущение — в пределах нормы. OD — положение правильное, подвижность в полном объеме. OS — смещение глазного яблока вниз, ограничение его подвижности во всех направлениях и увеличение диплопии при отведениях. Сужение глазной щели слева, птоз (рис. 1 A). Увеличение размеров слезной железы слева (рис. 1 B). При биомикроскопии и осмотре глазного дна обоих глаз признаков воспалительного процесса (увеита) не выявлено.
Выполнена оптическая когерентная томография (ОКТ) и фотофиксация (iVue-100 v3.2, Optovue, США). По данным ОКТ выявлено утолщение слоя нервных волокон в перипапиллярной области и истончение сетчатки в макулярной зоне больше правого глаза, что обусловлено наличием миопии высокой степени обоих глаз.
С предварительным диагнозом «Интерстициальная легочная болезнь неуточненная (саркоидоз? туберкулез?). Подозрение на саркоидоз орбиты, слезной железы слева» пациент был госпитализирован в отделение дифференциальной диагностики УНИИФ — филиала ФГБУ «НМИЦ ФПИ» Минздрава России, где находился с 16.12.2019 по 28.02.2020.
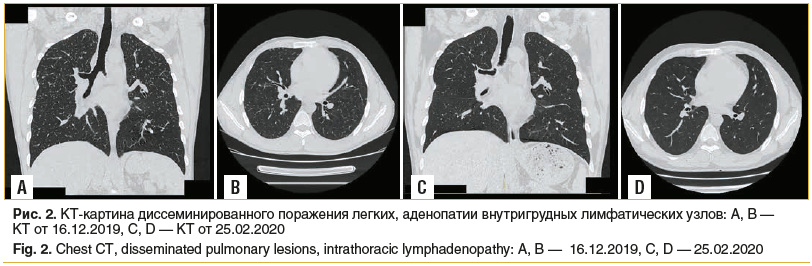
Данные обследования: КТ органов грудной клетки от 16.12.2019 — очаговая диссеминация по всем легочным полям с обеих сторон. Аденопатия верхнего отдела центрального средостения. В динамике: с 12.07.2019 по 16.12.2019, по данным ПЭТ и КТ, — нарастание легочного компонента. Заключение: диссеминированное поражение легких, прогрессирующее течение. Аденопатия внутригрудных лимфатических узлов (рис. 2 А, В).
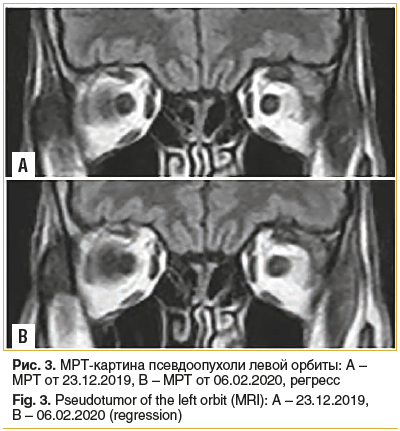
МРТ головного мозга, орбит 24.12.2019 — в области утолщенного сухожилия верхней прямой мышцы слева визуализируется участок с гипо-изоинтенсивным сигналом, мягкие ткани века, области вокруг слезной железы утолщены, сигнал не изменен. Патологии зрительных нервов не отмечено. Заключение: подозрение на миозитическую псевдоопухоль левой орбиты (рис. 3 А).
19.12.2019 проведена фибробронхоскопия с транс-бронхиальной биопсией легкого и щипцовой биопсией бронха. Гистологическое заключение: эпителиоидно-клеточное гранулематозное поражение респираторной ткани с некрозом в центре одной из гранулем. В первую очередь необходимо дифференцировать продуктивный туберкулез и саркоидоз с некротической тканевой реакцией. Микроскопия промывных вод бронхов методом Циля — Нильсена от 19.12.2019, 20.12.2019, 23.12.2019 — кислотоустойчивые микобактерии не обнаружены.
Внутрикожная проба с туберкулезным аллергеном от 20.12.2019 — результат отрицательный.
Клинические анализы крови и общий анализ мочи — в пределах нормы.
Консультация невролога 13.01.2020 — патологии не выявлено.
С учетом клинической картины и данных обследования был установлен клинический диагноз «Полиорганный саркоидоз»: саркоидоз легких, внутригрудных и периферических лимфоузлов, орбиты, слезной железы слева.
Пациенту назначено лечение: аминофиллин 2,4% 5,0 мл, дексаметазон 8 мг, NaCl 0,9% 200 мл внутривенно капельно № 5. Высокобелковая диета. Старт системной
терапии ГКС 26.12.2019 — метилпреднизолон 28 мг/сут,
с 10.02.2020 — 27 мг/сут, далее снижение дозы по 1 мг каждые 10 дней до полной отмены.
На КТ 25.02.2020 (рис. 2 C, D) по сравнению с данными от 16.12.2019 отмечается практически полная регрессия мелких элементов диффузного поражения легких равномерно во всех отделах, а также уменьшение и нормализация размеров лимфоузлов паратрахеальных групп и аортопульмональной и бифуркационной группы.
В результате терапии в течение 2 мес. отмечена существенная положительная клинико-рентгенологическая динамика в состоянии пациента. При контрольной МРТ
головного мозга, орбит от 06.02.2020 (рис. 3 В) в сравнении с МРТ от 23.12.2019 отмечается нормализация толщины сухожилия верхней прямой мышцы слева; мягкие ткани века, области вокруг слезной железы по интенсивности сравнимы с противоположной стороной, сохраняется некоторое утолщение верхнего века.
Офтальмологический статус 26.02.2020: пациент отмечает улучшение зрения, но сохраняется дискомфорт и двоение при работе вблизи. Vis OD=0,1 с shp -14,0 дптр=0,9 Vis OS=0,1 с shp -9,0 дптр=0,9; ВГД OU=19 мм рт. ст. (по Маклакову). Поля зрения, цветоощущение — в пределах нормы. Оба глаза спокойны, сохраняется незначительное сужение глазной щели слева. Левое глазное яблоко занимает правильное положение, движения практически в полном объеме, с небольшим ограничением при взгляде вниз
(рис. 1 C). Левая слезная железа уменьшилась в объеме, ее размеры и положение соответствуют правой. В остальном офтальмологический статус и данные ОКТ соответствуют показателям 12.12.2019.
Заключительный клинический диагноз: саркоидоз легких с саркоидозом лимфатических узлов, острое течение, фаза медикаментозной регрессии. Саркоидоз орбиты, дакриоаденит слева, фаза медикаментозной регрессии. Миопия высокой степени обоих глаз. Дыхательная недостаточность 0.
Рекомендации при выписке: наблюдение пульмонологом/терапевтом, офтальмологом по месту жительства. Лечение саркоидоза продолжить метилпреднизолоном — курс лечения начат 25.12.2019 с 28 мг/сут, с 10.02.2020 снижение суточной дозы метилпреднизолона по 1 мг, 1 раз в 10 дней, продолжить снижение суточной дозы до полной отмены.
Представленное клиническое наблюдение демонстрирует развитие полиорганного поражения при саркоидозе с первоначальными жалобами на нарушение зрительных функций и патологическими изменениями в левой орбите. Саркоидоз был заподозрен только после биопсии и гистологического исследования увеличенного подключичного лимфоузла, хотя очаговые изменения в легких и аденопатия внутригрудных лимфоузлов, по данным КТ органов грудной клетки, уже имели место на более ранней стадии процесса. Таким образом, верификация диагноза и старт системной терапии заболевания произошли лишь спустя 10 мес. с момента появления жалоб у пациента.
Заключение
Патология орбиты (в т. ч. объемные образования) имеет различную природу и представляет определенные сложности в диагностике. В связи с наличием клинических проявлений и зрительных нарушений, заметных пациенту, вполне предсказуемо его первоначальное обращение к офтальмологу. Врачу необходимо помнить, что псевдоопухоли орбиты — нередко проявление системного полиорганного заболевания, в т. ч. саркоидоза. При подозрении на саркоидоз пациентам, независимо от наличия жалоб и клинических проявлений, показана КТ органов грудной клетки с последующей консультацией пульмонолога с целью своевременной верификации диагноза и дальнейшего адекватного лечения и наблюдения.
Сведения об авторах:
Бурылова Елена Анатольевна — к.м.н., ведущий научный сотрудник, группа координации научных исследований, врач-офтальмолог, ORCID iD 0000-0002-4440-4686;
Мамаева Людмила Алексеевна — к.м.н., заведующая клинико-диагностическим отделением, врач-пульмонолог, ORCID iD 0000-0001-7070-8168;
Бердникова Анна Сергеевна — научный сотрудник, научно-клинический отдел, врач-рентгенолог, отделение лучевой диагностики, ORCID iD 0000-0001-8330-9174;
Федорова Ольга Константиновна — заведующая отделением дифференциальной диагностики, врач-пульмонолог, ORCID iD 0000-0002-6107-3524.
УНИИФ — филиал ФГБУ «НМИЦ ФПИ» Минздрава России. 620039, Россия, г. Екатеринбург, ул. 22 партсъезда, д. 50.
Контактная информация: Бурылова Елена Анатольевна, e-mail: science@urniif.ru. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 07.07.2020.
About the authors:
Elena A. Burylova — Cand. of Sci. (Med.), Leading Researcher, Group of the Coordination of Scientific Researches, ophthalmologist, ORCID iD 0000-0002-4440-4686;
Lyudmila А. Mamaeva — Cand. of Sci. (Med.), Head of the Clinical Laboratory Department, pulmonologist, ORCID iD 0000-0001-7070-8168;
Anna S. Berdnikova — Researcher of the Researching Clinical Division, radiologist of the Department of Radiological Diagnostics, ORCID iD 0000-0001-8330-9174;
Olga K. Fedorova — Head of the Department of Differential Diagnosis, pulmonologist, ORCID iD 0000-0002-6107-3524.
Ural Scientific Research Institute of Phtysio-pulmonology — Branch of the National Medical Research
Center of Phtysiopulmonology. 50, 22nd Parts’ezd str., Yekaterinburg, 620039, Russian Federation.
Contact information: Elena A. Burylova, e-mail: science@urniif.ru. Financial Disclosure: no authors have a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 07.07.2020.
.
материал rmj.ru
