Введение
Клещ рода Demodex является одним из наиболее распространенных микроскопических эктопаразитов [1–4]. Впервые данный возбудитель был описан в 1841 г. F. Berger и F. Henle, а в 1970 г. Л.Х. Акбулатовой были выделены две разновидности клеща рода Demodex: D. folliculorum longum, образующий скопления в волосяных фолликулах ресниц, и D. brevis, паразитирующий в сальных железах кожи и мейбомиевых железах [5, 6].
Офтальмодемодекоз и сопутствующие ему изменения глазной поверхности по типу дисфункции мейбомиевых желез (ДМЖ) и синдрома «сухого глаза» (ССГ) приводят к существенному ухудшению качества жизни пациентов, а проблема оптимизации лечебного воздействия при данной патологии остается актуальной [2, 7–9]. В настоящем обзоре рассмотрены вопросы эпидемиологии, клиники, патогенеза, диагностики и терапии блефарита демодекозной этиологии.
Содержание статьи
Эпидемиология офтальмодемодекоза
Частота инфицирования клещом рода Demodex увеличивается с возрастом — от 2–27% у молодых людей в возрасте от 18 до 25 лет (студентов университетов) до 84% у лиц 60 лет и 100% у лиц старше 70 лет [2–4, 10, 11]. В связи с высокой распространенностью D. folliculorum longum et brevis, а также с возможностью бессимптомного носительства его этиологическая роль в развитии офтальмологических и кожных заболеваний в течение долгого времени с момента его открытия подвергалась сомнению [12, 13]. Данные об инфицированности клещом Demodex у пациентов с симптомами и признаками блефарита, полученные в различных исследованиях, характеризуются довольно значительной вариабельностью — от 29 до 90% [2, 4, 14]. Вместе с тем в течение последних лет большинство авторов сообщает о том, что клещ рода Demodex может являться причиной не менее чем 60% всех случаев хронического блефарита [2–4, 12, 15–17]. Считается, что возникновение клинических проявлений демодекозного блефарита связано со значительным увеличением объема популяции клещей [4, 13].
Факторы риска, способствующие возникновению офтальмодемодекоза, многочисленны и включают пожилой и старческий возраст, наличие хронических системных заболеваний (патология желудочно-кишечного тракта, сахарный диабет) и нарушений иммунной системы (ВИЧ-инфекция, иммуносупрессивная терапия), аномалий рефракции, а также воздействие жаркого климата и длительное пребывание на солнце, злоупотребление пряной пищей и алкоголем, курение [1, 4, 9, 14].
Клиническая картина демодекозного блефарита
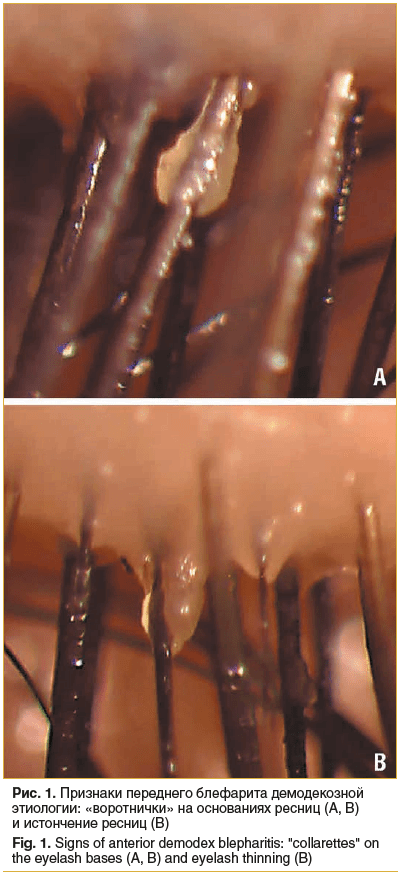
D. folliculorum longum вызывает передний блефарит, аномалии ресниц (трихиаз, дистихиаз — истончение и извитость кончиков ресниц, мадароз), гиперкератоз оснований ресниц с образованием типичных «воротничков» (англ. collarettes) на их основаниях (рис. 1) [1, 4, 18, 19]. «Воротнички» содержат непереваренный пищевой материал клещей, кератин, липолитические ферменты, живых и мертвых особей паразитов, их яйца и оболочки яиц [4, 18–20].
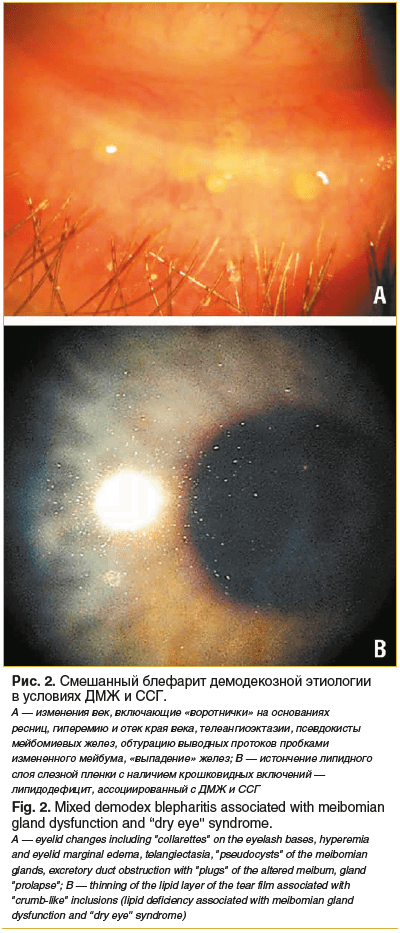
Инфицирование D. brevis является причиной заднего блефарита, ДМЖ, хронического блефароконъюнктивита, кератоконъюнктивита, а также может способствовать развитию гордеолума, халязиона, птеригиума и обусловливать их рецидивирующее течение [1, 4, 12, 14, 21–23]. В свою очередь, ДМЖ приводит к развитию липидодефицита (рис. 2) и ССГ, ассоциированного с повышенной испаряемостью слезной пленки (англ. evaporative dry eye) [2–7, 24–28]. Нередко выявляется инфицирование двумя указанными разновидностями клеща, проявляющееся клинической картиной смешанного (переднего и заднего) блефарита (см. рис. 2) [14, 24, 29]. Примерно у 60% пациентов офтальмодемодекоз сопровождается дерматитами гладкой кожи лица, что следует учитывать при лечении данного патологического состояния [4, 14, 24]. Кроме этого, инфицирование клещом Demodex может быть связано с развитием розацеа, отрубевидного лишая, периорального дерматита, чесоткоподобных высыпаний, пигментации лица, облысения кожи головы и базальноклеточной карциномы [1, 4, 13, 30, 31].
Главным субъективным симптомом блефарита демодекозной этиологии считается ощущение зуда в области век, чаще возникающее ночью или рано утром после периодов активности Demodex (в отличие от зуда аллергического характера), что связывают с воздействием на кожу век пищеварительных ферментов клещей и патологически измененного мейбума [4, 15, 19, 32]. Жалобы на жжение, сухость, слезотечение, зрительные флуктуации относятся к неспецифичным и могут быть обусловлены сопутствующим ССГ [2, 4, 7, 14, 15].
Специфичным и патогномоничным признаком переднего демодекозного блефарита является наличие «воротничков» на основаниях ресниц (cм. рис. 1), неспецифичные признаки могут включать нарушения роста ресниц, гиперемию и отек век, а в условиях инфицированности бактериальной флорой — присутствие корочек и чешуек на коже век и между ресницами [2, 4, 18–20]. Объективные признаки заднего демодекозного блефарита не являются специфичными и представлены отеком и гиперемией краев век, количественными (гипо- или гиперсекреция) и качественными нарушениями работы мейбомиевых желез, телеангио-эктазией, сглаживанием краев век и их деформацией [2, 4, 24, 28, 33, 34].
Патогенетические механизмы развития офтальмодемодекоза и патогенетически обоснованные подходы к его лечению
Считается, что патогенетические механизмы офтальмодемодекоза включают: прямое повреждающее действие клещей, хроническое воспаление глазной поверхности, развитие ДМЖ и ССГ, бактериальный дисбиоз и реакции гиперчувствительности [1, 4, 7, 13, 17, 33, 34].
Клещи D. folliculorum longum питаются клетками эпителиальной выстилки фолликулов, что приводит к гиперплазии эпителия, перифолликулярному негранулематозному воспалению, растяжению стенки фолликулов и аномалиям роста ресниц [1, 4, 13]. Продукты жизнедеятельности клеща, содержащие протеазы и липазы, оказывают непосредственное раздражающее действие на кожу краев век, вызывая хроническое воспаление и аллергические реакции [1, 4, 13].
Накопление живых особей D. brevis и останков хитинового экзоскелета погибших клещей внутри мейбомиевых желез может быть причиной механической блокады оттока их секрета и развития хронического воспаления (в том числе за счет гранулематозной реакции на хитин), вследствие чего возникает ДМЖ с формированием обструкции выводных протоков измененным мейбумом, атрофией — «выпадением» желез и развитием ССГ [1, 4, 24, 33, 34]. Вероятно, эти количественные и качественные изменения секрета мейбомиевых желез (высокая концентрация (O-ацил)-ω-гидроксижирных кислот, повышенная вязкость мейбума) создают более благоприятные условиях для жизни, питания и дальнейшего увеличения объема популяции клещей, замыкая данный патологический круг [1, 33, 34].
Клещи рода Demodex могут переносить на своей поверхности смешанную бактериальную флору, а внутри своего брюшка — Bacillus oleronius, способствуя дополнительному инфицированию луковиц ресниц и мейбомиевых желез, а также вырабатывая антигены и вызывая иммунный ответ хозяина [4, 12]. Кроме этого, при инфицированности клещом Demodex отмечается увеличение количества CD4+ Т-клеток, макрофагов, клеток Лангерганса, повышение уровня провоспалительных цитокинов (интерлейкина (ИЛ) 1β и ИЛ-17) и матриксной металлопротеиназы 9, что способствует поддержанию хронического воспаления [1, 4, 7, 13].
Таким образом, патогенетически обоснованное воздействие при офтальмодемодекозе помимо противопарази-тарного лечения, целью которого является эрадикация клеща, может включать противовоспалительную, антибактериальную, противоаллергическую и слезозаместительную терапию, а также терапевтическую гигиену век (ТГВ), целью которой, помимо очищения, является восстановление функциональной активности мейбомиевых желез [4, 7, 13, 14, 19, 24, 29, 34]. Вместе с тем очищение поверхности век и ресниц способствует удалению продуктов жизнедеятельности клеща, что прерывает их патологическое влияние на состояние глазной поверхности.
Демодекозный блефарит и качество жизни, влияние на результаты офтальмохирургии
В ходе недавнего обследования пациентов с блефаритом демодекозной этиологии 80% из них сообщили о значительном негативном влиянии заболевания на их повседневную жизнь, что было связано с присутствием выраженного субъективного дискомфорта, затруднениями при вождении автомобиля в ночное время, необходимостью ежедневного проведения гигиенических или лечебных процедур, ухудшением переносимости контактных линз, а у женщин — с трудностями при нанесении макияжа и наращивании ресниц [8]. В другом исследовании было установлено, что блефарит связан с повышенным риском развития тревожного расстройства и депрессии, что значительно ухудшает качество жизни [35].
Необходимо отметить, что блефарит (в том числе при инфицированности глазной поверхности клещом рода Demodex и бактериальной флорой) может быть причиной серьезных осложнений воспалительного и инфекционного характера после офтальмохирургических вмешательств [36]. С другой стороны, изменения глазной поверхности по типу ДМЖ и ССГ у пациентов с блефаритом могут приводить к ошибкам в достижении рефракции цели и снижать удовлетворенность пациентов результатами рефракционной и катарактальной хирургии [25, 26]. Все это обусловливает необходимость целенаправленного скрининга пациентов в предоперационном периоде с проведением максимально полной коррекции выявленных изменений глазной поверхности [4, 25, 26, 37].
Диагностика офтальмодемодекоза
Диагностика офтальмодемодекоза основана на выявлении специфичных клинических проявлений заболевания (ночной зуд, наличие «воротничков» на ресницах), а также связана с использованием микробиологических тестов [1, 4, 13, 19]. Несколько исследований продемонстрировали, что все пациенты с присутствием «воротничков» были инфицированы клещом D. folliculorum longum в 100% случаев, что было подтверждено микробиологическим обследованием (акарограмма) и результатами ПЦР на выявление ДНК клеща [20, 38]. Микробиологическая диагностика демодекоза включает: микроскопию эпилированных ресниц для выявления D. folliculorum longum (акарограмма, развернутая акарограмма с учетом всех стадий жизненного цикла клеща и акарограмма с определением подвижности взрослых особей — имаго); соскобы кожи, кожную поверхностную биопсию (скотч-проба), кожную биопсию с гистологическим исследованием и конфокальную микроскопию для обнаружения D. brevis [1, 4, 10, 13, 19]. Единое мнение о том, какое количество особей Demodex, выявленное в ходе микроскопии (после случайной эпиляции 4 ресниц с каждого века обоих глаз), считать критерием, подтверждающим диагноз демодекоза, отсутствует. Однако большинство авторов считает, что для подтверждения клинически значимой инфицированности клещом D. folliculorum longum необходимо выявить не менее 4 живых (подвижных) особей имаго в акарограмме [1, 4, 10, 13, 19].
Терапия блефарита демодекозной этиологии
Основной целью лечения офтальмодемодекоза является сокращение объема популяции клещей до клинически незначимого уровня путем проведения гигиенической обработки век с последующей аппликацией противопаразитарных средств, минимальная длительность терапии составляет 4 нед., что связано с продолжительностью жизненного цикла клеща Demodex (15–25 сут) [1, 4, 13, 19, 39]. Успех терапии зависит как от эффективности уничтожения взрослых особей, так и от эффективности предотвращения их размножения, которое происходит на поверхности век в ночное время, в связи с чем аппликации противопаразитарных средств следует проводить 2 р/сут [4, 13, 39–41].
Рекомендации по гигиенической и антисептической обработке обычно включают очищение кожи век и лица при помощи антибактериального, дегтярного, детского мыла или детского шампуня с последующей обработкой спиртосодержащими жидкостями (настойка календулы, аралии, эвкалипта) для обезжиривания кожи, т. е. для удаления измененного секрета сальных или модифицированных сальных (мейбомиевых) желез [39–42]. Необходимо отметить, что Demodex демонстрируют устойчивость к широкому спектру средств, включая 75% спирт, 10% повидон-йод и детские шампуни [4, 13]. Вместе с тем обработка спиртосодержащими жидкостями и мылом может оказывать отрицательное воздействие на состояние краев век и функциональную активность мейбомиевых желез, усугубляя проявления сопутствующего ССГ [4, 14, 24].
В связи с этим для очищения кожи век может быть рекомендован гель на основе каприлил / каприл глюкозида и полоксамера 184 (Блефарогель очищение)1. Каприлил / каприл глюкозида (эфир жирных кислот растительных масел) является мягким и безопасным эмульгатором, а полоксамер 184 — эффективным поверхностно-активным веществом с хорошим профилем безопасности, что позволяет эффективно очищать ресницы от «воротничков», а кожу век — от продуктов жизнедеятельности клеща, патологически измененного мейбума (образующего пробки в устьях мейбомиевых желез), корочек, чешуек эпителия, частиц косметики и аллергенов (включая домашнюю пыль), не вызывая высушивание кожи, которое может развиться при использовании спиртосодержащих жидкостей [27, 28]. Дополнительные компоненты очищающего геля включают сок алоэ вера, улучшающий клеточный метаболизм и оказывающий противовоспалительное, репаративное и слабовыраженное антисептическое действие, и D-пантенол, обладающий дерматопротективным, репаративным и противовоспалительным эффектами [27, 28].
В Российской Федерации и странах СНГ для лечения демодекозного блефарита обычно рекомендуют аппликации геля метронидазола (0,5%, 0,75%, 1,0% или 2,0% 2 р/сут, не менее 4 нед.), в отдельных случаях — в сочетании с приемом метронидазола per os (по 0,25 г 2 р/сут, 10 дней) [39–44]. В результате применения метронидазола, как правило, отмечается сокращение объема популяции клещей и снижение выраженности субъективных симптомов и объективных признаков блефарита [24, 40–45]. Вместе с тем указанное воздействие практически не приводит к улучшению функциональной активности мейбомиевых желез в условиях сопутствующей ДМЖ [14, 24, 45]. В странах дальнего зарубежья метронидазол в сочетании с ивермектином достаточно широко используют в дерматологической практике для терапии демодекозного поражения гладкой кожи лица (системно и/или местно) [4]. Ряд зарубежных авторов сообщает также о клинической эффективности местного и системного применения метронидазола в сочетании с ивермектином у больных демодекозным блефаритом, отмечая эрадикацию клещей в результате указанного лечения [4, 46]. В Российской Федерации крем на основе ивермектина зарегистрирован в качестве средства для терапии розацеа, в то время как препараты, содержащие ивермектин, для лечения офтальмодемодекоза зарегистрированы не были [39].
Лечебные эффекты метронидазола связаны с его противовоспалительной, антиоксидантной, антибактериальной и непрямой противопаразитарной активностью, проявляющейся сокращением популяции клещей [4, 47]. Считается, что выраженный противовоспалительный и антиоксидантный эффект метронидазола связан с нейтрофильно-опосредованным снижением количества реактивных форм кислорода и Т-лимфоцитов [4]. Механизм противопаразитарного действия ивермектина обусловлен его селективной активностью против глутамат-зависимых хлорид-ионных каналов из периферической нервной системы беспозвоночных, однако его применение может вызывать нежелательные явления (реакции гиперчувствительности и лекарственного взаимодействия), частота которых увеличивается при системном использовании данного акарицидного средства [4, 46].
Другое направление терапии демодекозного блефарита и демодекоза гладкой кожи лица включает применение препаратов серы [24, 45, 47–49]. Ранее в отечественной и зарубежной офтальмологической и дерматологической практике с этой целью использовалась серная мазь, обладающая раздражающими свойствами и аллергическими побочными эффектами [6, 47, 48]. В связи с этим был разработан Блефарогель 22, включающий органически связанное соединение серы — сульфоконцентрол, проявляющее противовоспалительную, дерматопротективную и непрямую противопаразитарную активность, а также обладающее способностью регулировать функциональное состояние сальных желез в условиях их гиперсекреции. Данное медицинское изделие содержит также экстракт алоэ, гиалуроновую кислоту и карбомер, оказывающие противовоспалительное, репаративное и регидратирующее воздействие на кожу век, резорбирующие пробки и корочки из патологически измененного мейбума в устьях мейбомиевых желез и купирующие проявления ДМЖ и ССГ, позволяющие минимизировать риски местных нежелательных явлений [14, 24]. В ряде исследований продемонстрирована эффективность указанного препарата (аппликации на веки 2 р/сут 6 нед. в сочетании с ТГВ) у пациентов с офтальмодемодекозом в условиях ДМЖ и ССГ: достигалось сокращение объема популяции клещей и купирование симптомов и признаков блефарита [14, 24, 45, 49].
По-видимому, новые возможности противопаразитарного лечения могут быть связаны с применением изделия на основе комбинации метронидазола и сульфоконцентрола (Блефарогель форте). Наши недавние исследования показали, что комбинированное лечение, включавшее аппликации данного изделия (2 р/сут 6 нед.), ТГВ (очищение, теплые компрессы, самомассаж век), инстилляции антибактериального препарата и слезозамещение, позволило снизить количество клещей до клинически не значимого уровня у пациентов с исходно высоким уровнем инфицированности (более 8 живых особей имаго по данным акарограммы) [27]. Вместе с тем проведение указанного лечения у пациентов с демодекозным блефаритом в условиях ДМЖ и гипосекреторного ССГ средней тяжести оказалось без-опасным по влиянию на состояние глазной поверхности, что, по нашему мнению, было связано как с наличием в составе изделия дополнительных компонентов (экстракта алоэ, гиалуроновой кислоты и карбомера), так и с проведением противопаразитарного лечения в составе ТГВ, направленной на восстановление функциональной активности мейбомиевых желез [28].
Российские офтальмологи приводят данные об эрадикации клеща и снижении выраженности симптомов и признаков блефарита у пациентов с офтальмодемодекозом в результате применения курса аппликаций на веки (2 р/сут 1–1,5 мес.) следующих противопаразитарных изделий: цинк-ихтиоловой мази в комбинации со спиртовой настойкой полыни и прополиса; 10% мази бензилбензоата; экстракта полыни обыкновенной и бессмертника песчаного в виде крем-геля, что также позволило улучшить состояние глазной поверхности в условиях сопутствующего ССГ; метронидазола и дегтя [40, 41, 44, 46].
Препараты на основе ингибиторов холинэстеразы (армин, фосфакол) и м-холиномиметиков (гель 4% пилокарпина), несмотря на высокую прямую акарицидную активность, обусловленную способностью вызывать нарушение подвижности клещей и блокировать их дыхание, все же не нашли широкого применения для лечения демодекоза как в офтальмологической, так и в дерматологической практике в связи с их токсичностью [4, 47]. В РФ указанные средства зарегистрированы в виде глазных капель для лечения закрытоугольной глаукомы, однако для лечения демодекозного блефарита не используются [39].
В последнее десятилетие значительное число зарубежных публикаций было посвящено возможности использования в качестве противопаразитарного средства изделий на основе масла чайного дерева (terpinen-4-ol — терпен), обладающих противомикробными, противогрибковыми, противовирусными, антисептическими и акарицидными свойствами [1, 4, 9, 18, 19, 32, 47]. Механизм акарицидного эффекта терпена обусловлен его ингибирующим действием на ацетилхолинэстеразу [4, 9, 47]. Курс лечения продолжительностью не менее 4 нед. обычно включает еженедельное нанесение 50% масла чайного дерева на веки и основания ресниц в условиях амбулаторного офтальмологического приема (цель — стимуляция миграции клещей из фолликулов на края век) в сочетании с аппликациями 5% масла 2 р/сут в домашних условиях (цель — создание неблагоприятных условий для размножения клеща) [1, 4, 9, 18, 19, 32, 47]. Необходимо отметить, что у пациентов с чувствительной кожей масло чайного дерева может вызвать дерматит, аллергию и раздражение глаз, особенно при его высоких концентрациях, в то время как более низкие концентрации терпена могут быть недостаточно эффективными для элиминации клещей [4]. В РФ в настоящее время доступен гель, содержащий масло чайного дерева и растительные компоненты, данные об эффективности и безопасности клинического применения которого у пациентов с демодекозным блефаритом приводятся в публикации Д.Ю. Майчука и соавт. [29].
Несмотря на то, что блефаритами демодекозной этиологии, по данным различных авторов, страдает от 7 до 25 млн американцев, до недавнего времени Управлением по контролю за продуктами и лекарствами США (Food and Drug Administration, FDA) не было одобрено ни одно из противопаразитарных средств, что было связано со значительной длительностью и стоимостью лечения, сложностью его проведения (необходимость неоднократного посещения врача-офтальмолога на протяжении курса терапии), нестойкостью лечебного эффекта (реинфицирование) и недостаточной комплаентностью пациентов [4, 9]. Однако в 2023 г. после проведения двух серий слепых плацебо-контролируемых исследований (SATURN-1 и SATURN-2) FDA рекомендовало в качестве препарата первой линии для лечения демодекозного блефарита офтальмологический раствор 0,25% лотиланера (TP-03) [9]. Механизм действия указанного средства связан с параличом нервной системы клещей и их гибелью вследствие ингибирования специфичных для паразитов каналов GABA-Cl [9]. В результате применения 0,25% лотиланера в указанных исследованиях были зафиксированы достоверно более значимые по сравнению с плацебо показатели эрадикации клеща после 6 нед. инстилляций указанного препарата, а также сохранение полученного результата терапии в сроки до 1 года [9].
Как было отмечено выше, с учетом того факта, что клещи являются «вектором» для бактерий, способствуют развитию ДМЖ и ССГ, а также возникновению токсико-аллергических реакций, комплексное патогенетически обоснованное лечение при блефарите демодекозной этиологии может включать антибактериальную, противоаллергическую, слезозаместительную терапию и ТГВ [4, 7, 13, 19, 29, 43]. С целью минимизации риска развития осложнений при одновременном применении указанных методов терапии, особенно у пациентов с выраженными признаками бактериальной инфекции, ряд авторов считает целесообразным проведение этапного лечения: 1-й этап — санация бактериальной флоры, 2-й этап — гигиена век, 3-й этап — противопаразитарная терапия в сочетании со слезозамещением и противоаллергическим лечением при их необходимости [42, 43]. Представляется перспективным также включение в комплексную терапию блефарита демодекозной этиологии методик на основе технологий высокоинтенсивного импульсного света и/или света низкой интенсивности, поскольку они могут способствовать эрадикации клещей, снижению выраженности гиперемии и отека век и нормализации консистенции мейбума [50].
Необходимо отметить, что, несмотря на имеющийся выбор противопаразитарных средств и подходов к лечебному воздействию, оно далеко не всегда оказывается эффективным [4, 9, 14, 24]. По-видимому, это может быть связано с недостаточной активностью или концентрацией противопаразитарного агента, а также с отрицательным воздействием акарицидного лечения на состояние краев век и функциональную активность мейбомиевых желез, в том числе за счет традиционной гигиенической обработки с использованием спиртосодержащих жидкостей и мыла [14, 24, 45]. С другой стороны, противопаразитарное лечение, позволяющее сократить объем популяции D. folliculorum longum и купировать явления переднего блефарита, практически не оказывает положительного влияния на состояние мейбомиевых желез при заднем или смешанном блефарите и сопутствующей ДМЖ [14, 24, 27, 45]. В свою очередь, качественные изменения мейбума в условиях ДМЖ, создавая благоприятную среду для дальнейшего увеличения популяции клещей, могут способствовать быстрому реинфицированию и хроническому течению демодекозного блефарита [24, 33, 34]. Помимо этого, ДМЖ является ведущей причиной липидодефицита и гиперсекреторного ССГ, обусловленного повышенной эвапорацией, результатом чего может быть сохранение тягостного для пациентов субъективного дискомфорта (зрительные флуктуации, жжение, снижение скорости чтения, плохая переносимость мониторов), значительно ухудшающего качество их жизни и после успешного завершения противопаразитарного лечения [16, 36, 37].
Представляется целесообразным, в отличие от традиционного подхода к противопаразитарному лечению, проводить лечение офтальмодемодекоза в условиях ДМЖ и ССГ с применением ТГВ, направленной на очищение век, купирование воспаления и восстановление функции мейбомиевых желез [14, 24, 45, 49]. В серии исследований, проведенных с целью оценки сравнительной эффективности указанных подходов, было установлено, что обе рассматриваемые лечебные тактики (традиционное противопаразитарное лечение и противопаразитарное лечение в составе ТГВ) позволяют сократить объем популяции клеща до клинически незначимого уровня [14, 24, 27, 45, 49]. Вместе с тем акарицидное воздействие в составе ТГВ дает возможность достигнуть более выраженного уменьшения интенсивности симптомов и признаков блефарита, а также снизить тяжесть ДМЖ и связанного с ней ССГ [14, 24, 27, 45, 49]. Необходимо отметить, что продолжительность достигнутого терапевтического эффекта по сокращению популяции клеща была достоверно более длительной у пациентов после проведения акарицидного лечения в составе ТГВ, в то время как после традиционного противопаразитарного лечения отмечалось достоверно более быстрое реинфицирование клещом, что, по-видимому, было обусловлено сохранением ДМЖ [14, 24, 49].
С нашей точки зрения, противопаразитарное лечение в составе ТГВ должно проводиться 2 р/сут (утро/вечер) в течение 6 нед. и может включать 4 последовательных этапа. Цели 1-го этапа ТГВ включают: 1) очищение век (от «воротничков» на основаниях ресниц, корочек и чешуек, отложений измененного мейбума, частиц водостойкой косметики); 2) противовоспалительное воздействие на веки; 3) нормализацию консистенции секрета мейбомиевых желез. В ходе 1-го этапа ТГВ можно использовать: изделие на основе капридил / каприл глюкозида и полоксамера 184 (Блефарогель очищение); средство, содержащее поливинилпирролидон (обладает сорбирующими свойствами), и экстракты ромашки, гамамелиса, зеленого чая, оказывающие противовоспалительное, противоотечное и антисептическое воздействие на веки (Блефаролосьон)3; изделие, дополнительно к вышеперечисленным компонентам включающее экстракт календулы, обладающей антисептическими и противопаразитарными свойствами (Блефаросалфетка)4 [14, 45, 49]. Изделия Блефаролосьон и Блефаросалфетка не следует использовать у больных с наличием аллергии на сложноцветные (амброзия, полынь, подсолнечник, лебеда), учитывая риск развития у них перекрестных аллергических реакций.
Целью 2-го этапа ТГВ является нормализация консистенции секрета мейбомиевых желез [14, 45, 49]. Для этого применяют теплые компрессы (t≈38 °C; 5 мин) на область век. При указанной температуре происходит плавление патологически измененного мейбума, что способствует эвакуации пробок, обтурирующих устья выводных протоков мейбомиевых желез и выходу клещей на поверхность век. Можно использовать хлопковые косметические диски, которые смачивают горячей водой, отжимают и увлажняют Блефаролосьоном. Также для проведения компрессов можно использовать Блефаросалфетку. Их применение позволяет дополнительно осуществлять антисептическое, противовоспалительное и противоотечное воздействие на веки.
Цель 3-го этапа ТГВ — элиминация пробок и корочек, образованных патологически измененным мейбумом, из устьев выводных протоков мейбомиевых желез путем точечного кругового самомассажа краев век [27, 28]. При необходимости можно проводить повторное очищение краев век от эвакуированного секрета мейбомиевых желез.
В ходе 4-го этапа ТГВ осуществляют противопаразитарное воздействие путем аппликации акарицидного средства на края век [14, 27, 45, 49]. С этой целью может быть рекомендован препарат на основе сульфоконцентрола (Блефарогель 2) или средство, включающее комбинацию метронидазола и сульфоконцентрола (Блефарогель форте) [14, 27, 45, 49]. По нашему мнению, показанием к назначению препарата на основе сульфоконцентрола может быть умеренная инфицированность клещом (≥4 подвижных особей), а к использованию средства, содержащего комбинацию метронидазола и сульфоконцентрола, — значительный уровень заражения (≥8 подвижных особей имаго), а также выраженные воспалительные явления, особенно при инфицированности смешанной бактериальной флорой, учитывая противовоспалительные свойства метронидазола и его антибактериальную активность [4, 47].
Учитывая риски присутствия бактериальной флоры, указанное лечебное воздействие можно дополнить коротким курсом инстилляций антибактериального средства широкого спектра с минимальной кератотоксичностью (левофлоксацин или нетилмицин), а принимая во внимание присутствие у пациентов ССГ — еще и инстилляциями слезозаместителя.
Заключение
Блефарит демодекозной этиологии и сопутствующие ему изменения глазной поверхности по типу ДМЖ и ССГ характеризуются значительной распространенностью, приводят к снижению качества жизни пациентов и могут быть причиной осложнений при проведении офтальмохирургических вмешательств. В Российской Федерации и странах ближнего зарубежья для лечения демодекозного блефарита обычно используют метронидазол, а также аппликации средств на основе препаратов серы (Блефарогель 2) и масла чайного дерева. Новые возможности противопаразитарного лечения могут быть связаны с изделием на основе комбинации метронидазола и сульфоконцентрола (Блефарогель форте). Включение в комплексную терапию демодекозного блефарита в условиях ДМЖ и ССГ гигиены век позволяет не только сократить объем популяции клещей, но и улучшить состояние глазной поверхности. Несмотря на имеющиеся возможности, проблема оптимизации терапии офтальмодемодекоза путем разработки новых акарицидных средств и методов лечения остается актуальной, что требует проведения дальнейших исследований.
1Блефарогель очищение. (Электронный ресурс.) URL: https://blefarogel.ru/products/blefarogel-ochishchenie/?ysclid=m5ys85fh4o389602093 (дата обращения: 30.10.2024).
2Блефарогель 2. (Электронный ресурс.) URL: https://blefarogel.ru/products/blefarogel-2/ (дата обращения: 30.10.2024).
3Блефаролосьон. (Электронный ресурс.) URL: https://blefarogel.ru/products/blefaroloson/?ysclid=m5ysoemuj4963899179 (дата обращения: 30.10.2024).
4Блефаросалфетка. (Электронный ресурс.) URL: https://blefarogel.ru/products/blefarosalfetka/ (дата обращения: 30.10.2024).
Сведения об авторах:
Янченко Сергей Владимирович — д.м.н., профессор кафедры офтальмологии Бухарского государственного медицинского института имени Абу Али Ибн Сины; 200126, Республика Узбекистан, г. Бухара, ул. Гиджуванская, д. 10; ORCID iD 0000-0002-7371-689X
Малышев Алексей Владиславович — д.м.н., заведующий офтальмологическим отделением ГБУЗ «НИИ — ККБ № 1»; 350000, Россия, г. Краснодар, ул. 1 Мая, д. 167; заведующий кафедрой офтальмологии ФГБОУ ВО «МГТУ»; 385000, Россия, г. Майкоп, ул. Первомайская, д. 191; ORCID iD 0000-0002-1448-9690
Тешаев Шухрат Жумаевич — д.м.н., профессор, ректор Бухарского государственного медицинского института имени Абу Али Ибн Сины; 200126, Республика Узбекистан, г. Бухара, ул. Гиджуванская, д. 10; ORCID iD 0009-0002-1996-4275
Одилова Гулжамол Рустамовна — д.м.н., заведующая кафедрой офтальмологии Бухарского государственного медицинского института имени Абу Али Ибн Сины; 200126, Республика Узбекистан, г. Бухара, ул. Гиджуванская, д. 10; ORCID iD 0000-0001-8825-8134
Жураева Гулрух Бафаевна — ассистент кафедры офтальмологии Бухарского государственного медицинского института имени Абу Али Ибн Сины; 200126, Республика Узбекистан, г. Бухара, ул. Гиджуванская, д. 10; ORCID iD 0009-0003-4198-7016
Контактная информация: Янченко Сергей Владимирович, e-mail: Eye2105sv@gmail.com
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 20.11.2024.
Поступила после рецензирования 11.12.2024.
Принята в печать 15.01.2025.
About the authors:
Sergey V. Yanchenko — Dr. Sc. (Med.), Professor of the Department of Ophthalmology, Bukhara State Medical Institute named after Abu Ali ibn Sinо; 10, Gidzhuvanskaya str., Bukhara, 200126, Republic of Uzbekistan; ORCID iD 0000-0002-7371-689X
Alexey V. Malyshev — Dr. Sc. (Med.), Head of the Department of Ophthalmology, Scientific Research Institute — Regional Clinical Hospital No. 1; 167, 1 Maya str., Krasnodar, 350000, Russian Federation; Head of the Department of Ophthalmology, Maykop State University of Technology; 191, Pervomaiskaya str., Maykop, 385000, Russian Federation; ORCID iD 0000-0002-1448-9690
Shukhrat Zh. Teshaev — Dr. Sc. (Med.), Professor, Rector of the Bukhara State Medical Institute named after Abu Ali ibn Sino; 10, Gidzhuvanskaya str., Bukhara, 200126, Republic of Uzbekistan; ORCID iD 0009-0002-1996-4275
Gulzhamol R. Odilova — Dr. Sc. (Med.), Head of the Department of Ophthalmology, Bukhara State Medical Institute named after Abu Ali ibn Sino; 10, Gidzhuvanskaya str., Bukhara, 200126, Republic of Uzbekistan; ORCID iD 0000-0001-8825-8134
Gulrukh B. Zhuraeva — Associate Professor of the Department of Ophthalmology, Bukhara State Medical Institute named after Abu Ali ibn Sino; 10, Gidzhuvanskaya str., Bukhara, 200126, Republic of Uzbekistan; ORCID iD 0009-0003-4198-7016
Contact information: Sergey V. Yanchenko, e-mail: Eye2105sv@gmail.com
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interest.
Received 20.11.2024.
Revised 11.12.2024.
Accepted 15.01.2025.
материал rmj.ru
