Введение
Слеза — биологическая жидкость, несущая информацию о состоянии глаза и организма в целом, представляет собой комплекс липидов, муцинов и водянистой влаги. До настоящего момента продолжается изучение механизмов выработки слезы, отделов глазной поверхности, участвующих в выработке водной части слезы. Она может формироваться за счет секрета главной слезной железы, добавочных слезных желез, эпителия роговицы и конъюнктивы [1]. Вместе с тем изучается диагностическая ценность слезы как при различных глазных заболеваниях [2, 3], например при изучении синдрома «сухого глаза» (ССГ) [4, 5], с целью дифференциальной диагностики воспаления глазной поверхности при первичной глаукоме на фоне длительной гипотензивной терапии и ССГ [6], гомеостазе металлов в слезной пленке у пациентов с возрастной макулярной дегенерацией [7, 8], так и при соматической патологии [9], при сахарном диабете с ретинопатией и без нее [10]. При изучении болезни Альцгеймера авторы пришли к выводу о том, что слезы могут быть интересным источником биомаркеров, идентификация которых в слезе позволит разработать экономически эффективные неинвазивные методы скрининга, диагностики и мониторинга заболеваний [11].
Методами исследования слезы являются: измерение осмолярности слезы [12], оценка протеомного профиля слезы [13–15], исследования содержания отдельных веществ (например, VEGF, P) [16] кристаллоскопия слезы [17].
В современной офтальмологии изучаются возможности исследования слезы в клинике. Сложности забора и исследования слезы связаны с ограниченным ее количеством и трудностями сбора в естественных условиях, так как в состоянии покоя в конъюнктивальной полости находится только 6–7 мкл, по некоторым данным — до 10 мкл слезы, большая часть которой распределена по глазной поверхности [18], в области слезного озерца находится 1–2 мкл свободной слезы. Для анализа такого небольшого количества жидкости необходимы чувствительные тест-системы, а также усовершенствованные методы забора слезы. Cбор слезы должен быть комфортным для пациента, легко повторяемым для оценки в динамике, минимально трудоемким для комфортной работы исследователя.
Цель исследования: оценить новый способ забора нестимулированной слезы в клинике.
Содержание статьи
Материал и методы
В исследовании приняли участие 55 здоровых добровольцев в возрасте от 24 до 32 лет (студенты и ординаторы кафедры офтальмологии). Методы исследования применены в соответствии со стандартами биоэтического комитета ФГБОУ ВО ОмГМУ Минздрава России (протокол № 2, 17.02.2023), Хельсинкской декларации Всемирной медицинской ассоциации (2013 г.) и правилами Надлежащей клинической практики в России1. У всех участников получено информированное добровольное согласие на исследование.
Проведено сравнение двух способов забора слезы с интервалом 15 мин. 85,5% участников были женского пола, 14,5% — мужского пола. Рефракция глаз исследуемых: эмметропия — у 21 участника, миопия слабой степени — у 23, миопия средней степени — у 8, миопия высокой степени — у 3. Добровольцы не имели офтальмологической патологии переднего отрезка глаза. Выполнен забор слезы предложенным методом [19]: аппликатор из полипропилена и с головкой из нейлона в виде множества жестких нитей (Clean + Safe микроаппликатор одноразовый, регистрационное удостоверение № РЗН 2020/9759 от 16.03.2020), обладающих адгезивными свойствами, помещали в нижний конъюнктивальный свод, ближе к слезному озеру, до изменения цвета головки аппликатора с белого на светло-серый (как признака напитывания аппликатора слезой), на микроаппликатор абсорбировалось 1 мкг (1 мкл) слезной жидкости (рис. 1). Процедуру повторяли дважды, последовательно, для забора количества, необходимого для исследования, микроаппликаторы погружали в эппендорф с объемом физиологического раствора 120 мкл для исключения высыхания слезы и подготовки к исследованию — способ 1.
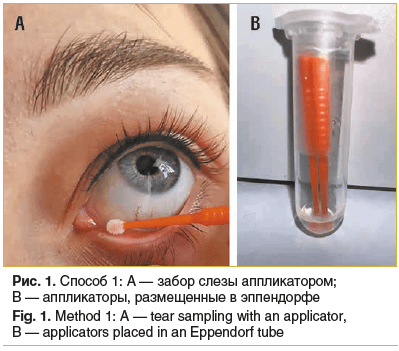
Наиболее близким к предложенному способу является способ получения слезной жидкости для химико-аналитического исследования [20] — помещение 3 дисков целлюлозной фильтровальной бумаги диаметром 5,5 мм, размером пор 0,45 мкм в нижний конъюнктивальный свод с помощью пинцета и их удаление после смены белого цвета на серый (как признака пропитывания дисков слезой), после удаления из конъюнктивальной полости диски помещали в эппендорф с объемом физиологического раствора 120 мкл (рис. 2) — способ 2.
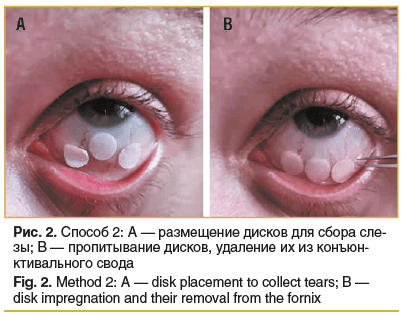
Данный способ использован в качестве способа сравнения субъективных и объективных признаков переносимости исследования для пациента, а также для биохимического анализа слезы. В настоящее время все большее значение приобретает изучение VEGF как при глазной, так и при общей патологии в различных биологических жидкостях. Выполнен лабораторный анализ образцов набором реагентов для иммуноферментного определения концентрации VEGF — «VEGF-ИФА-БЕСТ» (АО «Вектор-бест», Россия), оборудование — планшетный фотометр iMark (BIORAD, США).
В доступной литературе мы не встретили опросников для оценки способа забора слезы. Нами использованы опросники для оценки ССГ, на основе которых был составлен опросник для субъективной оценки забора слезной жидкости в Google (https://forms.gle/Q8gii21tBjWsJkzV6 — для дисков и https://forms.gle/QaHDDvqQDK4XL2vXA — для аппликаторов), где участники дали ответы, которые были обработаны автоматически и представлены в виде диаграмм, а также объективная шкала в виде таблицы из 5 пунктов, которую заполнил исследователь.
Результаты объективной оценки сравниваемых способов забора слезы представлены в виде средней арифметической (М), стандартного отклонения средней арифметической (SD), для сравнения использовали критерий Манна — Уитни. Проанализированы качественные показатели (частота ответов на вопросы). При обработке результатов анализа образцов слезы на VEGF использованы медиана (Ме) и квартили [Q1, Q3], проверка выборки на соответствие нормальному распределению выполнялась с помощью теста Шапиро. Так как обе выборки одновременно не подчиняются нормальному распределению, то для сравнения групп использовали непараметрический тест Уилкоксона.
Результаты исследования
Субъективная оценка забора слезной жидкости представлена 9 вопросами.
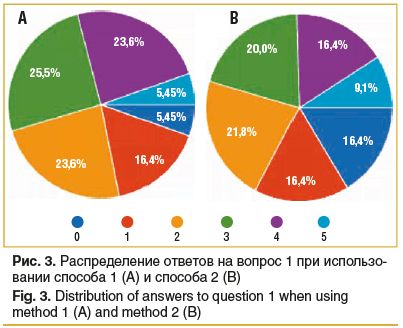
Вопрос 1. Можно сказать, что забор слезы — дискомфортное исследование? Оцените в баллах от 0 до 5, где 0 — дискомфортное, а 5 — комфортное.
Как видно на рисунке 3, способ 1 как комфортный от 3 до 5 баллов оценили 54,1% респондентов, тогда как способ 2 как комфортный в том же диапазоне оценили только 45,5%.
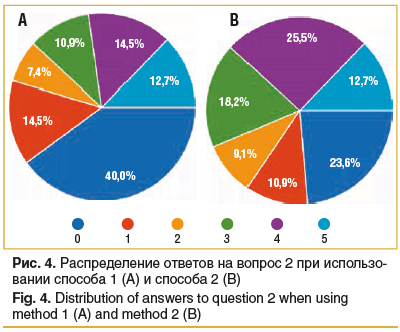
Вопрос 2. Появлялось ли у вас жжение во время исследования? Оцените в баллах от 0 до 5, где 0 — жжения нет, а 5 — сильное жжение.
В результате установлено, что при использовании способа 1 не ощутили жжение 40% участников исследования, сильное жжение, оцененное в 4 и 5 баллов, испытали 27,2% респондентов. При использовании способа 2 только 23,6% участников не ощутили жжения во время исследования, а 38,2% испытуемых оценили жжение на 4 и 5 баллов (рис. 4).
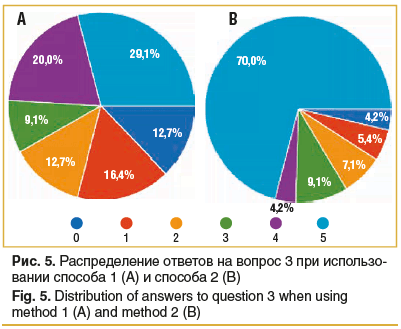
Вопрос 3. Ощущали ли вы чувство инородного тела во время процедуры? Оцените в баллах от 0 до 5, где 0 — ощущения инородного тела нет, а 5 — сильное ощущение инородного тела.
При оценке ощущения инородного тела способом 1 отметили сильное ощущение инородного тела 29,1% участников, тогда как при применении способа 2 — 70,0% респондентов (рис. 5).
Вопрос 4. Возникало ли чувство страха перед проведением процедуры? Возможные ответы: да, нет.
В исследуемой группе способы забора слезы у большинства страха не вызывали, однако при использовании дисков 25,5% отметили появление страха против 16,4% при использовании аппликаторов.
Вопрос 5. Как вы оцениваете время проведения процедуры? Возможные ответы: быстро, долго.
Оба исследования были оценены участниками как быстрые, при использовании дисков 5,5% респондентов оценили исследование как долгое.
Вопрос 6. Сталкивались ли вы с последствиями в виде покраснения или сухости глаз после исследования? Возможные ответы: да, нет.
После использования аппликаторов на 9,1% меньше респондентов испытывали покраснение или сухость — 20,1 и 29,1% соответственно.
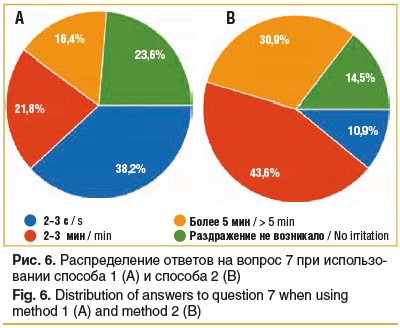
Вопрос 7. В течение какого времени у вас сохранялось чувство жжения после исследования?
При использовании аппликаторов чувство жжения купировалось за 2–3 с в 38,2% случаев, только у 16,4% сохранялось более 5 мин. При использовании дисков у 43,6% участников продолжалось 2–3 мин, у 30,9% — более 5 мин (рис. 6).
Вопрос 8. Считаете ли вы проведение данной процедуры безопасным, в том числе и для детей? Возможные ответы: да, нет.
Участники исследования сочли безопасным оба способа забора слезы, на 20% способ 1 оказался по субъективной оценке более безопасным (92,7 и 72,7% соответственно).
Вопрос 9. Согласились бы вы повторно пройти данное исследование? Возможные ответы: да, нет.
При использовании дисков 67,3% участников согласились бы на повторное исследование, при использовании аппликатора — 85,5%. При использовании дисков отказов было в 2 раза больше (32,7% против 14,5%).
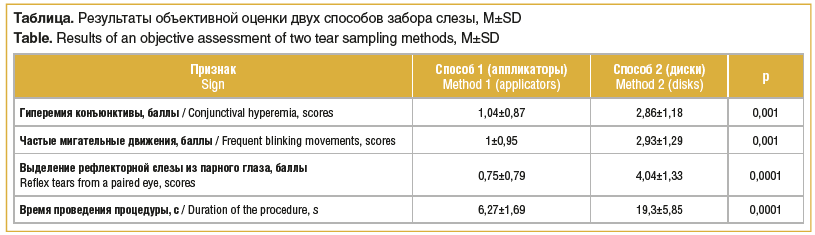
Для объективной оценки была составлена дополнительная шкала из 5 пунктов (см. таблицу). Гиперемию конъюнктивы оценивали по 5-балльной шкале, где 0 баллов — гиперемии нет, 5 — выраженная гиперемия. Частые мигательные движения оценивали по 5-балльной шкале, где 0 баллов — мигательные движения не частые, а 5 баллов — очень частые. Выделение рефлекторной слезы из другого глаза оценивали по 5-балльной шкале, где 0 баллов — рефлекторной слезы нет, а 5 баллов — обильное выделение рефлекторной слезы. Время проведения процедуры оценивали в секундах. Время намокания дисков фильтровальной бумаги в нижнем своде конъюнктивы оценивали по 3 вариантам: I — до 5 с, II — 5–10 с и III — более 10 с. При использовании способа 1 время намокания у 32 человек составило менее 5 с, у 23 — 5–10 с, при использовании способа 2 для намокания у 33 человек потребовалось 5–10 с, у 22 — более 10 с.
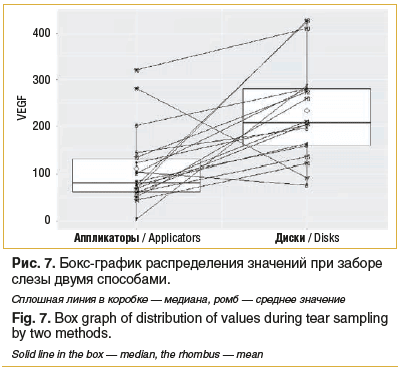
После забора слезы материал от 18 участников был направлен в лабораторию для проведения биохимического анализа. Сравнение результатов исследования выявило статистически значимое различие (p=0,001): при использовании способа 1 содержание VEGF составило 81,59 [63,18; 131,6] мЕ/мл, при использовании способа 2 — 208,98 [160,21; 281,55] мЕ/мл. Распределение результатов представлено в виде бокс-графика (рис. 7).
Среди результатов исследования способами 1 и 2 половина имеют одинаковое смещение, что свидетельствует о сопоставимости результатов.
Обсуждение
В работах, посвященных исследованию слезы, в большинстве случаев используются полоски теста Ширмера для сбора слезы либо капиллярные трубки [21, 22]. При этом в некоторых работах использование тест-полосок Ширмера называют стандартным методом забора слезы [23–25]. Однако разные производители могут использовать фильтровальную бумагу разной плотности, что может влиять на ее адгезивные свойства, полоски размещаются за нижнее веко на 5 мин и располагаются на коже века. К недостаткам этого способа можно отнести длительность его осуществления и связанный с этим окулярный дискомфорт пациента, а также стимуляцию выработки рефлекторной слезной жидкости [26], что вносит изменения в состав слезной жидкости, оставшейся на материале полоски [27]. Кроме того, вещества, растворенные в слезной жидкости, неравномерно распределяются в материале тестовой полоски, часть крупных молекул не абсорбируется при таком способе. Объем жидкости, полученный таким образом, нестандартен, так как ее забор осуществляют до 5 мин или до полного смачивания полоски: это может привести к тому, что у пациентов с недостаточностью слезопродукции будет забран малый объем слезный жидкости, не адекватный для проведения химико-аналитических исследований. После намокания полоски возможны различные варианты подготовки к исследованию: высушивание на воздухе и хранение при температуре 4–6 °С [14], нарезание на части и помещение в эппендорф с 500 мкл физраствора и т. п. [5]. Особенности каждого этапа могут влиять на результаты измерений, что говорит об отсутствии единого стандарта забора и обработки слезы для исследования. Существует множество других запатентованных способов забора слезы с использованием абсорбентов (фильтровальная бумага, бинт, вата), специальных устройств (микропипеток, тонких капилляров из различных материалов, обтураторов слезных канальцев, эндоназального эндоскопа и микропипетки), смывов из конъюнктивальной полости, провокационных тестов с использованием раздражителей, например нашатырного спирта [28].
Задача предложенного способа была в создании простого, малотравматичного метода забора оптимального количества нестимулированной слезной жидкости для определения уровня VEGF. Для решения данной задачи был выбран аппликатор с низкими абсорбционными свойствами, малого диаметра, но с большой контактной поверхностью для забора слезы. Выполнено взвешивание аппликатора на торсионных весах типа ВТ до использования и после погружения в слезное озеро, а также до и после помещения в каплю воды. Установлено, что аппликатор забирает 1 мкг слезы, что соответствует 1 мкл жидкости, так как слеза имеет плотность, близкую к плотности воды (1000 кг/м3 и 1008 кг/м3 соответственно), результаты взвешивания в серии измерений оказались одинаковыми. В ходе пробных измерений получен минимальный объем физиологического раствора — 120 мкл для погружения аппликатора в эппендорф и забор 2 мкл слезы с использованием двух аппликаторов, достаточный для проведения анализа. В результате предварительных исследований установлено, что в проекции слезного озера находится не более 2 мкл свободной слезной жидкости в естественных условиях. При заборе слезы 1 аппликатором (1 мкл слезы) объем на данном этапе технологий анализа является недостаточным, 2 аппликатора (2 мкл слезы) позволяют провести количественный анализ. Предложенный способ не требует предварительной подготовки, дополнительных инструментов, как при использовании ближайших аналогов. Аппликатор стерилизуется в газовом стерилизаторе, что исключает инфицирование во время процедуры, аккуратное размещение в слезном озере исключает возможность травматизации. Процедура не требует биомикроскопического контроля, может быть выполнена в любых клинических условиях для диагностики как офтальмологической, так и соматической патологии.
В результате опроса получена субъективная оценка метода. Ответы на вопросы позволили оценить предложенный способ как во время проведения процедуры, так и после исследования, а также сравнить с ближайшим аналогом. Страх перед исследованием, жжение, дискомфорт, чувство инородного тела во время процедуры в меньшей степени было отмечено при использовании аппликаторов. Субъективное ощущение длительности процедуры было оценено как быстрое и первым, и вторым способами. Покраснение, сухость, жжение после исследования большее количество участников отметили при использовании дисков. При сравнении ощущения безопасности процедуры, в том числе у детей, преимущество имели аппликаторы, согласие на повторное исследование респонденты дали при заборе слезы аппликаторами.
При объективной внешней оценке переднего отрезка глаза гиперемия, частые мигательные движения, рефлекторное выделение слезы из парного глаза наблюдались чаще при использовании дисков. Времени для намокания дисков в сравнении с аппликаторами потребовалось больше, хотя оно не превышало 20 с. Общее время проведения процедуры с использованием дисков было больше, так как применяются дополнительные инструменты и 3 диска, для намокания которых потребовалось больше времени. Кроме того, во время размещения дисков на поверхности конъюнктивы не исключен забор поверхностных слоев эпителия.
При количественном исследовании слезы на VEGF, полученной двумя способами, большие значения продемонстрированы при использовании дисков, это можно объяснить большим объемом слезы на трех дисках, вероятностью забора эпителия. Вместе с тем половина результатов имеет сопоставимые значения, что требует дальнейших исследований для получения средних показателей вариантов нормы для каждого из способов.
Многообразие способов забора слезной жидкости свидетельствует об отсутствии единого совершенного метода забора слезы, вместе с тем повышение чувствительности, совершенствование тест-систем для исследований делают перспективным изучение возможностей слезной жидкости в диагностике и оценке эффективности лечения различных заболеваний.
Предложенный способ получения нестимулированной слезной жидкости обеспечивает минимизацию стимуляции рефлекторной слезопродукции с получением базальной слезной жидкости, не вызывает неприятных ощущений у пациента, прост в исполнении, легко повторяем. Результат достигается за счет снижения раздражения глазной поверхности при использовании аппликатора, размещаемого в нижнем конъюнктивальном своде, помещение кончика аппликатора в эппендорф со 120 мкл физиологического раствора. Для выполнения манипуляции требуется не более 10 с, что уменьшает дискомфорт и сокращает длительность процедуры. Способ довольно прост в использовании, не требует биомикроскопического контроля, что расширяет сферу его применения. Предлагаемый способ характеризуется минимальным дискомфортом для пациента, а быстрота его осуществления позволяет минимизировать продолжительность вынужденного положения пациента, это упрощает его применение и делает возможным использование в клинической практике.
Выводы
В настоящее время не существует единого стандартного метода сбора слезы для биохимического анализа.
Предложенный способ забора слезы с помощью аппликаторов не стимулирует слезоотделение, безопасен, прост в исполнении, повторяем.
Объем слезы, полученный предложенным способом, оказался достаточным для исследования содержания VEGF.
1Об утверждении правил Надлежащей клинической практики: приказ Министерства здравоохранения РФ от 1 апреля 2016 г. № 200н. (Электронный ресурс.) URL: https://normativ.kontur.ru/document?moduleId=1&documentId=278822 (дата обращения: 19.12.2024).
СВЕДЕНИЯ ОБ АВТОРАХ:
Матненко Татьяна Юрьевна — к.м.н., доцент, доцент кафедры офтальмологии ФГБОУ ВО ОмГМУ Минздрава России; 644099, Россия, г. Омск, ул. Ленина, д. 12; ORCID iD 0000-0003-0859-5435
Лебедев Олег Иванович — д.м.н., профессор, декан лечебного факультета, заведующий кафедрой офтальмологии ФГБОУ ВО ОмГМУ Минздрава России; 644099, Россия, г. Омск, ул. Ленина, д. 12; ORCID iD 0000-0001-8190-4121
Баринов Сергей Владимирович — д.м.н., профессор, заведующий кафедрой акушерства и гинекологии № 2 ФГБОУ ВО ОмГМУ Минздрава России; 644099, Россия, г. Омск, ул. Ленина, д. 12; ORCID iD 0000-0002-0357-7097
Золотов Александр Николаевич — к.м.н., доцент, старший научный сотрудник ЦНИЛ, доцент кафедры патофизиологии ФГБОУ ВО ОмГМУ Минздрава России; 644099, Россия, г. Омск, ул. Ленина, д. 12; ORCID iD 0000-0002-6775-323Х
Чуловский Юрий Игоревич — к.м.н., доцент, доцент кафедры акушерства и гинекологии № 2 ФГБОУ ВО ОмГМУ Минздрава России; 644099, Россия, г. Омск, ул. Ленина, д. 12; ORCID iD 0000-0002-4806-6880
Новиков Дмитрий Георгиевич — к.м.н., доцент, доцент кафедры клинической лабораторной диагностики ДПО, заведующий ЦНИЛ ФГБОУ ВО ОмГМУ Минздрава России; 644099, Россия, г. Омск, ул. Ленина, д. 12; ORCID iD 000-0002-4339-2222
Кириченко Николай Александрович — ассистент кафедры клинической лабораторной диагностики ДПО, младший научный сотрудник ЦНИЛ ФГБОУ ВО ОмГМУ Минздрава России; 644099, Россия, г. Омск, ул. Ленина, д. 12; ORCID iD 0000-0002-8411-0973
Коробко Мария Александровна — ординатор кафедры офтальмологии ФГБОУ ВО ОмГМУ Минздрава России; 644099, Россия, г. Омск, ул. Ленина, д. 12; ORCID iD 009-0005-1727-7377
Выходцева Ольга Геннадьевна — заведующая микрохирургическим отделением № 1 БУЗОО «КОБ им. В.П. Выходцева»; 644024, Россия, г. Омск, ул. Лермонтова, д. 60; ORCID iD 0000-0002-2871-641X
Контактная информация: Матненко Татьяна Юрьевна, e-mail: tm501@mail.ru
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 15.04.2025.
Поступила после рецензирования 14.05.2025.
Принята в печать 06.06.2025.
ABOUT THE AUTHORS:
Tatiana Yu. Matnenko — C. Sc. (Med.), Assistant Professor, Assistant Professor of the Department of Ophthalmology, Omsk State Medical University; 12, Lenin str., Omsk, 644099, Russian Federation; ORCID iD 0000-0003-0859-5435
Oleg I. Lebedev— Dr. Sc. (Med.), Professor, Dean of the Faculty of General Medicine, Head of the Department of Ophthalmology, Omsk State Medical University; 12, Lenin str., Omsk, 644099, Russian Federation; ORCID iD 0000-0001-8190-4121
Sergei V. Barinov — Dr. Sc. (Med.), Professor, Head of the Department of Obstetrics and Gynecology No. 2, Omsk State Medical University; 12, Lenin str., Omsk, 644099, Russian Federation; ORCID iD 0000-0002-0357-7097
Alexander N. Zolotov — C. Sc. (Med.), Assistant Professor, Senior Scientific Officer at the Central Scientific Research Laboratory, Assistant Professor of the Department of Pathophysiology, Omsk State Medical University; 12, Lenin str., Omsk, 644099, Russian Federation; ORCID iD 0000-0002-6775-323X
Yurii I. Chulovskyi — C. Sc. (Med.), Assistant Professor, Assistant Professor of the Department of Obstetrics and Gynecology No. 2, Omsk State Medical University; 12, Lenin str., Omsk, 644099, Russian Federation; ORCID iD 0000-0002-4806-6880
Dmitryi G. Novikov — C. Sc. (Med.), Assistant Professor, Assistant Professor of the Department of Clinical Laboratory Diagnostics of Additional Professional Education, Head of the Central Scientific Research Laboratory, Omsk State Medical University; 12, Lenin str., Omsk, 644099, Russian Federation; ORCID iD 000-0002-4339-2222
Nikolay A. Kirichenko — Teaching Assistant at the Department of Clinical Laboratory Diagnostics of Additional Professional Education, Junior Scientific Officer at the Central Scientific Research Laboratory, Omsk State Medical University; 12, Lenin str., Omsk, 644099, Russian Federation; ORCID iD 0000-0002-8411-0973
Maria A. Korobko — Resident of the Department of Ophthalmology, Omsk State Medical University; 12, Lenin str., Omsk, 644099, Russian Federation; ORCID iD 009-0005-1727-7377
Olga G. Vykhodtseva — Head of Microsurgical Department No. 1, V.P. Vykhodtsev Clinical Ophthalmological Hospital; 60, Lermontov str., Omsk, 644024, Russian Federation; ORCID iD 0000-0002-2871-641X
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interest.
Received 15.04.2025.
Revised 14.05.2025.
Accepted 06.06.2025.
материал rmj.ru
