Введение
Важнейшей качественной характеристикой общества является здоровье населения, рассматриваемое как интегральный показатель сложного взаимодействия социальных, экологических, медицинских, биологических и демографических факторов [1]. По всей планете около 384 млн человек страдают хронической обструктивной болезнью легких (ХОБЛ)[1]. На территории РФ распространенность заболевания в средней возрастной категории с респираторными симптомами составляет около 21%, в общей популяции населения — более 15%[2]. ХОБЛ занимает третье место в списке причин смертности и пятую позицию в перечне факторов инвалидности по всей планете. Ежегодно от этой патологии умирает почти 3 млн человек, что близко к 5% от общей численности причин смерти1. Ишемическая болезнь сердца (ИБС) лидирует в перечне распространения, инвалидности и смертности при наличии сердечно-сосудистых заболеваний (ССЗ) почти во всех странах. Около 47% россиян умирают по причине ССЗ. Ежегодно ИБС является причиной смерти 27% населения страны[3].
Другая составляющая актуальности обсуждаемой проблемы — это коморбидность. Часто коморбидной патологией страдают лица старше 60 лет. Течение болезни, лечебные и профилактические программы в значительной степени зависят от сопутствующих заболеваний, на фоне которых протекает ИБС [2]. ХОБЛ — заболевание, способное дополнительно отягощать течение сопутствующих заболеваний, в частности ИБС. В 60% наблюдений среди больных ХОБЛ старших возрастных групп выявлены ССЗ, в том числе ИБС [3]. Актуальность изучения распространенности курения как одного из основных факторов риска ИБС и ХОБЛ обусловлена достаточно большим распространением и ростом данного показателя в Российской Федерации среди взрослого населения[4].
Цель исследования — совершенствование подходов к оценке влияния факторов риска на особенности сочетанного течения ХОБЛ и ИБС.
Содержание статьи
Материал и методы
В исследование всего было включено 1094 пациентов, проходивших лечение в ОКБ № 4 и городском пульмонологическом центре г. Челябинска в 2012–2017 гг. В группу с диагнозом ХОБЛ включили 394 больных, в группу с диагнозом ИБС — 350 пациентов, в группу с сочетанным течением ХОБЛ и ИБС — 350 больных.
Для углубленного анализа (взаимосвязи уровней системного воспаления, различных форм обострения и нарушений ритма) из группы сочетанной патологии ХОБЛ и ИБС были сформированы дополнительно 3 группы: 1-я группа (n=135) — госпитализированные пациенты с тяжелым обострением ХОБЛ; 2-я группа (n=103) — пациенты с нетяжелым обострением ХОБЛ на амбулаторном лечении; 3-я группа (n=112) — пациенты вне обострения, находящиеся на диспансерном наблюдении. Средний возраст больных составил 61,60 (95% доверительный интервал (ДИ) 60,76–62,46) года.
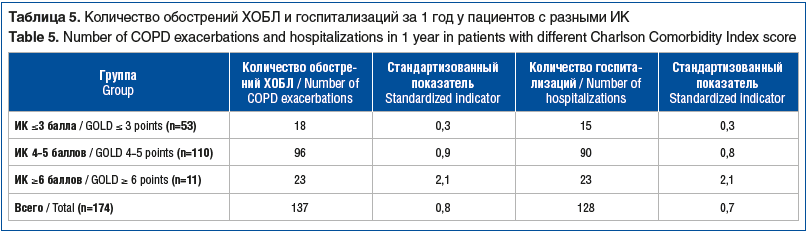
У 174 человек с коморбидными патологиями ХОБЛ и ИБС был определен индекс коморбидности Charlson (ИК), затем проведен анализ зависимости количества обострений и числа госпитализаций с ХОБЛ в течение года от ИК. Данный ИК определялся с помощью балльной системы оценки возраста и наличия сопутствующих заболеваний. Пациентов разделили на 3 группы: ИК ≤3 баллов (n=53), ИК 4–5 баллов (n=110), ИК ≥6 баллов (n=11). Для сравнения частоты событий между группами с разным количеством пациентов абсолютные показатели были стандартизированы и представлены в расчете на одного пациента.
Диагноз ХОБЛ выставлялся на основании критериев Глобальной инициативы по хронической обструктивной болезни легких (Global Initiative for Chronic Obstructive Lung Disease (GOLD)). ИБС диагностировалась на основании рекомендаций Европейского общества кардиологов. Всем пациентам предлагалось заполнить анкету (хронические заболевания дыхательных путей (Chronic Airways Diseases)) [4] для выявления или подтверждения диагноза ХОБЛ. Также пациенты заполняли анкету для анализа истории курения. Учитывался стаж курения, рассчитывался индекс курящего человека (ИКЧ) или показатель «пачка/лет». Его рассчитывали по формуле: число сигарет, выкуриваемых в день, × количество лет курения / 20 (количество сигарет в пачке). Значимым для диагноза ХОБЛ принимался показатель больше 10. Уровень интенсивности кашля оценивался по визуальной аналоговой шкале Борга [5].
Лабораторные исследования проводили согласно клиническим рекомендациям3. Они включали в себя определение уровней острофазовых белков: С-реактивного белка (СРБ), фибриногена, прокальцитонина. ЭКГ выполняли при помощи 6-канального электронного кардиографа CARDIOVITAT-1 (Schiller, Австрия) в состоянии покоя, после 20-минутного отдыха пациента. Суточное мониторирование выполнялось при помощи отечественного 3-канального регистратора ИН-33 («Амбимед», Россия).
Статистическую обработку собранной информации выполнили при помощи программного пакета прикладной статистики комплекса Statgraphics Plus. Нормальность распределения данных проверялась при помощи критерия Шапиро — Уилка. Поскольку данные соответствовали нормальному распределению, описательная статистика представлена в виде среднего арифметического и 95% доверительного интервала (ДИ). Для сравнения количественных показателей между тремя независимыми группами (пациенты с ХОБЛ, пациенты с ИБС, пациенты с ХОБЛ и ИБС) применяли однофакторный дисперсионный анализ. Попарное сравнение групп между собой проводили с помощью теста Тьюки. Cравнение частот категориальных переменных между группами проводилось при помощи критерия χ2. Для корреляционного анализа использовался коэффициент корреляции Пирсона, достоверность различий между группами признавалась при p<0,05.
Результаты исследования
Средний возраст обследованных пациентов составил 63,25 (95% ДИ 62,97–63,54) года. Возраст старше 65 лет является преобладающим и при сочетанном течении ХОБЛ и ИБС достоверно отличается от такового при изолированном течении нозологий. Коэффициент корреляции сочетанного течения ХОБЛ и ИБС составил 0,91, что говорит о высокой взаимосвязи возраста и основных клинических проявлений при данной нозологии.
Был проведен анализ влияния курения на течение заболеваний. По данным анкетирования, 1058 (96,7%) пациентов курили. Среди пациентов с ХОБЛ курение выявлено у 375 (95,2%) пациентов, среди лиц с ИБС — у 333 (95,1%). У 100% пациентов с сочетанным течением ХОБЛ и ИБС было отмечено курение в настоящее время или в анамнезе. Результаты оценки ИКЧ у обследованных пациентов представлены в таблице 1.
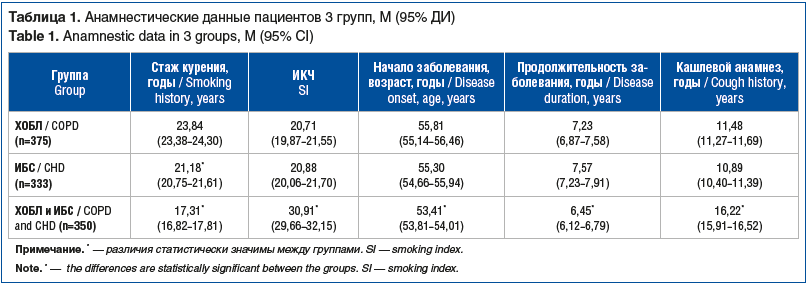
При анализе продолжительности кашлевого анамнеза выявлено, что у пациентов с изолированной ХОБЛ данный показатель составляет 11,48 (95% ДИ 11,27–11,69) года, в группе больных ИБС — 10,89 (95% ДИ 10,40–11,39) года, в группе больных ХОБЛ и ИБС — 16,22 (95% ДИ 15,91–16,52) года. Статистически значимые различия между группами с изолированными заболеваниями не определяются, но появляется достоверность при сопоставлении с группой коморбидного течения заболеваний. В группе пациентов с ХОБЛ и ИБС ИКЧ достоверно превышал этот показатель у пациентов с изолированными формами — на 48% (p<0,05).
Пациенты, страдающие ХОБЛ и ИБС, имели меньший стаж курения. Клинические проявления бронхиальной обструкции у лиц с коморбидным течением ХОБЛ и ИБС отмечались на 2,4 года раньше, чем у пациентов с ХОБЛ без сопутствующей патологии.
В группе пациентов с ХОБЛ и ИБС у 238 человек, которые перенесли обострение заболеваний в течение 1 года, был проведен анализ взаимосвязи уровней системного воспаления, различных форм обострения и нарушений ритма. 112 пациентов, у которых не было зафиксировано обострение ХОБЛ, составили контрольную группу. Определялись уровни маркеров воспаления, выбранных ранее.
Уровни маркеров воспаления, количество госпитализаций, кардиологических событий и их структура, распространенность различных форм нарушений аритмий представлены в таблицах 2–4.
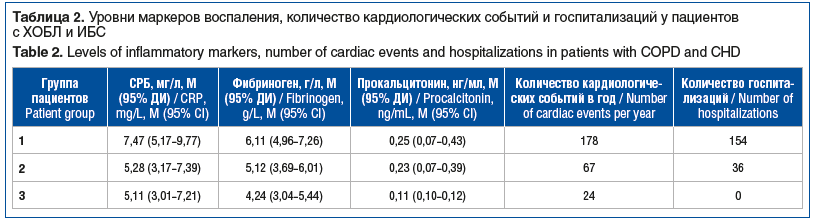
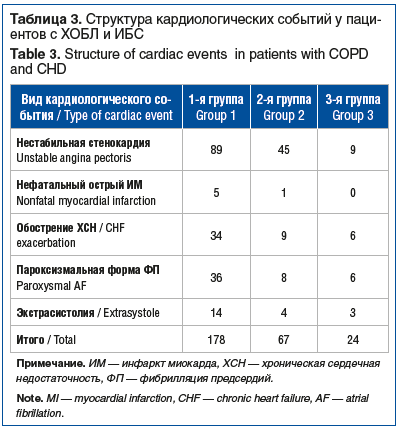
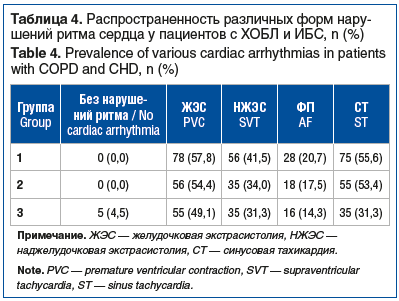
Как видно из таблиц 2–4, тяжесть обострения ХОБЛ определяла основные нарушения ритма. В группе госпитализированных пациентов синусовый ритм сохранялся у 79,3% больных, у 20,7% регистрировалась ФП. Важно заметить, что в подавляющем большинстве случаев (более 70%) наблюдалась постоянная форма ФП. Среди пациентов, которые находились на амбулаторном лечении с легкой формой обострения, наблюдалось сохранение синусового ритма в 82,5% случаев. У 17,5% наблюдались всевозможные формы ФП. Более половины из них (52%) имели постоянную форму ФП. Среди пациентов, которые находились в стадии ремиссии, ФП наблюдалась менее чем в 15% случаев (14,3%), при этом постоянная форма ФП была выявлена в 19% случаев.
Среди госпитализированных больных, особенно при диагностике тяжелых форм ХОБЛ по GOLD (III–IV), в 57,8% случаев наблюдалась ЖЭС, а в 41,5% — НЖЭС. При изучении структуры аритмий были выявлены более злокачественные формы — эпизоды бигеминии ЖЭС, а также групповые или политопные НЖЭС. Среди больных с легким обострением ХОБЛ чаще выявлялись одиночные ЖЭС — в 54,4% случаев, а у 34% лиц преобладали суправентрикулярные экстрасистолии. У больных в стадии ремиссии выявлялись одиночные ЖЭС и НЖЭС в 49,1 и 31,3% случаев соответственно. Максимальное число ЖЭС в течение 24 ч и среднее число экстрасистол за 60 мин наблюдались среди госпитализированных пациентов.
Еще один важный критерий нестабильности кардиореспираторного комплекса — наличие и прогрессирование тахикардии у пациентов с ХОБЛ и ИБС. Среди обследованных пациентов синусовую тахикардию диагностировали у 55,6% больных с тяжелыми обострениями ХОБЛ, при легких обострениях — в 53,4% случаев, а в стадии ремиссии — в 31,3% случаев.
Индекс коморбидности Charlson был оценен у 174 человек с коморбидными патологиями ХОБЛ и ИБС. Средний показатель составил 3,9±1,9 балла. Среднее количество нозологий на 1 пациента, страдающего ХОБЛ, составляет 2,6±1,6 (от 1 до 6 заболеваний).
Проведен анализ зависимости количества обострений и числа госпитализаций с ХОБЛ в течение 1 года от ИК (табл. 5).
Обсуждение
Распространенность стенокардии растет с возрастом, независимо от пола. У пациентов 45–54 лет частота встречаемости стенокардии составляет около 2–5%, тогда как в когорте 65–74 лет — 10–20%. Распространенность ИБС, однако, значительно больше, что обусловлено частым отсутствием болевого синдрома у больных со стабильной или стабилизированной ИБС [7]. Данных литературы о влиянии возраста на развитие ХОБЛ не так много [1]. Если рассматривать генез данного заболевания, возраст имеет опосредованное значение. Большая роль отведена экспозиции факторов риска, как прямых, так и косвенных, и в этом случае, конечно, чем старше пациент и больше стаж этиологического воздействия (курение), тем более ожидаема ранняя манифестация клинических симптомов ХОБЛ.
Если посмотреть на возрастной срез обследованных пациентов с ХОБЛ, то возраст пациентов составил от 40 до 83 лет. Причем в некоторых случаях больные в молодом возрасте имеют клинико-функциональные проявления, соответствующие более тяжелым степеням тяжести нозологии, по сравнению с пациентами старшего возраста.
Большой интерес представляют пациенты с сочетанной патологией (группа ХОБЛ и ИБС), так как в данном случае роль возраста в прогрессировании клинической симптоматики у пациентов с ССЗ достаточно широко освещена и изучена [8]. В контексте коморбидной патологии, когда происходит не просто суммирование неблагоприятных воздействий, а развитие, по сути, новой нозологии на совершенно другом уровне патологических механизмов, естественно ожидать принципиально других результатов.
Важным критерием нестабильности кардиореспираторного комплекса является наличие и прогрессирование тахикардии среди пациентов с ХОБЛ и ИБС, особенно в период обострения ХОБЛ. По информации J.P. Siche [6], появление синусовой тахикардии провоцирует уменьшение порогового значения ФП и обусловливает рост смертности пациентов. Чем тяжелее обострение, тем выше вероятность трансформации синусового ритма в ФП, тем самым подтверждается факт воздействия воспалительного процесса на уровень нестабильности миокарда.
Одним из показателей, определяющих манифестацию клинических симптомов при изолированных формах ХОБЛ и ИБС, считаются маркеры системного воспаления. Факт воспалительного генеза практически всех проявлений поражения легочной ткани при ХОБЛ и воспалительная теория прогрессирования атеросклеротических процессов при ИБС на сегодняшний момент являются общепризнанными [9]. В то же время нет консенсуса относительно выбора данных маркеров воспаления. Предусмотрены разнообразные лабораторные показатели, среди которых не все можно применять как в каждодневной практике, так и при выполнении клинических исследований. Это связано, во-первых, с недоступностью определенных тест-систем, а во-вторых, с неоднозначностью интерпретации полученных результатов. В качестве объектов исследования нами были выбраны три основных маркера, оценивающих различные стороны воспалительного процесса. В первую очередь, это СРБ, являющийся универсальным предиктором большинства вариантов воспалительных реакций. Вторым был выбран уровень фибриногена, наиболее часто встречаемого маркера при сердечно-сосудистых катастрофах. Прокальцитонин был определен как один из наиболее чувствительных агентов бактериального воспаления.
Объективная оценка коморбидного течения заболеваний достаточно сложна. Наиболее распространенным и общепринятым является ИК. С увеличением ИК увеличивается количество обострений и число госпитализаций пациентов с ХОБЛ. С его помощью достаточно определенно и корректно можно оценить 10-летнюю выживаемость пациента, что в совокупности с другими методами оценки его состояния очень ценно [10].
Выводы
При составлении и реализации программ наблюдения пациентов с сочетанным течением ХОБЛ и ССЗ необходимо обязательно учитывать влияние таких факторов риска, как возраст (старше 65 лет), курение (ИКЧ более 10 пачка/лет).
При повышении уровней СРБ более 5 мг/л, фибриногена более 4 г/л, прокальцитонина более 0,05 нг/мл у пациентов с сочетанным течением ХОБЛ и ИБС прогнозируется утяжеление степени тяжести основных нозологий и происходит рост числа сердечно-сосудистых осложнений.
Среди кардиологических событий преобладают декомпенсация ХСН, нестабильная стенокардия и нарушения ритма, увеличивающиеся при тяжелой степени обострений ХОБЛ.
Сведения об авторах:
Игнатова Галина Львовна — д.м.н., профессор, заведующая кафедрой терапии Института дополнительного профессионального образования ФГБОУ ВО ЮУГМУ Минздрава России; 454141, Россия, г. Челябинск, ул. Воровского, д. 64; ORCID iD 0000-0002-0877-6554
Антонов Владимир Николаевич — д.м.н., профессор кафедры терапии Института дополнительного профессионального образования ФГБОУ ВО ЮУГМУ Минздрава России; 454141, Россия, г. Челябинск, ул. Воровского, д. 64; ORCID iD 0000-0002-3531-349
Блинова Елена Владимировна — к.м.н., доцент кафедры терапии Института дополнительного профессионального образования ФГБОУ ВО ЮУГМУ Минздрава
России; 454141, Россия, г. Челябинск, ул. Воровского, д. 64; ORCID iD 0000-0003-2507-5941
Тихонова Елена Валерьевна — аспирант кафедры терапии Института дополнительного профессионального об-
разования ФГБОУ ВО ЮУГМУ Минздрава России; 454141, Россия, г. Челябинск, ул. Воровского, д. 64; ORCID iD 0009-0007-0917-8779
Контактная информация: Антонов Владимир Николаевич, e-mail: ant-vn@yandex.ru
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 07.04.2025.
Поступила после рецензирования 30.04.2025.
Принята в печать 29.05.2025.
About the authors:
Galina I. Ignatova — Dr. Sc. (Med), Professor, Head of the Department of Therapy of the Institute of Continuous Professional Education, South Ural State Medical University; 64, Vorovskogo str., Chelyabinsk, 454092, Russian Federation; ORCID iD 0000-0002-0877-6554
Vladimir N. Antonov — Dr. Sc. (Med), Professor of the Department of Therapy of the Institute of Continuous
Professional Education, South Ural State Medical University; 64, Vorovskogo str., Chelyabinsk, 454092, Russian Federation; ORCID iD 0000-0002-3531-3491
Elena V. Blinova — C. Sc. (Med.), Associate Professor of the Department of Therapy at the Institute of Continuous Professional Education, South Ural State Medical University; 64, Vorovskogo str., Chelyabinsk, 454092, Russian Federation; ORCID iD 0000-0003-2507-5941
Elena V. Tikhonova — post-graduate student of the Department of Therapy at the Institute of Continuous Professional Education, South Ural State Medical University; 64, Vorovskogo str., Chelyabinsk, 454092, Russian Federation; ORCID iD 0009-0007-0917-8779
Contact information: Vladimir N. Antonov, e-mail: ant-vn@yandex.ru
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interest.
Received 07.04.2025.
Revised 30.04.2025.
Accepted 29.05.2025.
[1] Глобальная стратегия диагностики, лечения и профилактики хронической обструктивной болезни легких. GOLD 2021. (Электронный ресурс.) URL: http://goldcopd.org (дата обращения: 10.05.2025).
[2] Клинические рекомендации. Хроническая обструктивная болезнь легких. 2021. (Электронный ресурс.) https://spulmo.ru/upload/kr/HOBL_2021.pdf (дата обращения: 12.05.2025).
[3] Клинические рекомендации. Стабильная ишемическая болезнь сердца. 2020. (Электронный ресурс.) http://disuria.ru/_ld/9/986_kr20I20I25mz.pdf (дата обращения: 12.05.2025).
[4] Age-standardized estimates of current tobacco use, tobacco smoking and cigarette smoking. Data by country, 2022. World Health Organization (WHO). (Electronic resource.) URL: https://www.who.int/data/gho/data/indicators/indicator-details/GHO/gho-tobacco-control-monitor-curre… (дата обращения: 12.05.2025).
Информация с rmj.ru






