Лекарственно-индуцированные поражения печени. Диагностика и лечение
Э. П. Яковенко*, доктор медицинских наук, профессор
А. В. Яковенко*, кандидат медицинских наук, доцент
А. Н. Иванов*, кандидат медицинских наук, доцент
Б. И. Обуховский**, кандидат медицинских наук
А. В. Ковтун**, кандидат медицинских наук
И. П. Солуянова*, кандидат медицинских наук
Л. П. Краснолобова*
*РГМУ им. Н. И. Пирогова,
**Национальный медико-хирургический центр им. Н. И. Пирогова, Москва
Гепатотоксичность является наиболее частым и опасным побочным эффектом лекарственной терапии. Для врача лекарственно индуцируемые поражения печени (ЛИПП) являются сложной клинической проблемой, в связи с тем что спектр клинико-морфологических вариантов чрезвычайно широк, диагноз ставится методом исключения и не разработаны четкие принципы терапии, за исключением отмены лекарственного препарата.
Истинная частота развития ЛИПП не известна, но предположительно она составляет 6–3,9 на 100 000 пациентов [1, 2]. Согласно мировой статистике в структуре острых и хронических заболеваний печени ЛИПП составляют от 0,7% до 20% [3]. В настоящее время в развитых странах прием лекарств является лидирующей причиной развития печеночной недостаточности, требующей пересадки печени [4]. Несмотря на то, что из-за токсичности многие лекарства были изъяты из употребления или имеют существенные ограничения к использованию, в современных литературных источниках описано более 1000 препаратов, вызывающих гепатотоксические реакции.
При этом частота развития ЛИПП существенно возрастает, что связано с увеличением количества производимых лекарств, с одновременным приемом вступающих во взаимодействие нескольких препаратов, ростом популярности не прошедших клинической апробации «натуральных», растительных и других средств альтернативной терапии, включая пищевые добавки, многие из которых, несомненно, оказывают токсическое влияние на печень. В группу гепатотоксических препаратов, прием которых приводит к развитию ЛИПП более чем у 40% пациентов, входят антимикробные и противогрибковые средства, противосудорожные, нестероидные противовоспалительные препараты, анестетики, лекарственные средства, используемые в психиатрии [5].
Известно, что только печень выводит из организма все липофильные субстанции, включая лекарственные препараты, путем биотрансформации их в водорастворимые, которые экскретируются различными органами выделения. Фармакокинетика лекарства включает четыре этапа: связывание препарата с белками плазмы, транспорт с током крови к печени, поглощение его гепатоцитами (печеночный клиренс) и экскреция препарата или его метаболитов с мочой или желчью. Метаболизм лекарств в печеночной клетке является сложным и энергозатратным процессом. При поступлении препарата в гепатоцит в гладкой эндоплазматической сети с участием монооксигеназ, цитохром С-редуктазы и системы ферментов цитохрома Р450 происходит его гидроксилирование или окисление с образованием токсических метаболитов (первая фаза).
Далее включаются механизмы биотрансформации метаболитов, а именно, конъюгация их со многими эндогенными молекулами — глутатионом, глюкуронидами, сульфатами и др., направленные на снижение их токсичности (вторая фаза). Следующим этапом является активный трансцитозольный транспорт и экскреция образованных субстанций из печеночной клетки с участием белков-переносчиков, ферментов и помп, локализованных в цитоплазме, на базолатеральном и каналикулярном полюсе гепатоцита (третья фаза). Нарушение кинетики лекарственного средства на любом этапе его метаболизма может привести к развитию органных поражений и, в первую очередь, печени [6].
При метаболизме лекарств образуются гепатотоксические субстанции, как присущие данному препарату, так и идиосинкразического типа. В зависимости от действия данных токсинов на гепатоцит выделяются две группы патологических процессов: 1) иммунонезависимые токсические, обусловленные повреждающими эффектами лекарственных метаболитов, которые предсказуемы, дозозависимы и возникают в пределах нескольких дней от начала терапии; 2) иммуноопосредованные идиосинкразические, которые развиваются непредсказуемо в различные сроки (от недели до года и более) от начала приема лекарств в обычных терапевтических дозах. Большинство лекарственных средств вызывают идиосинкразические эффекты [7]. К предрасполагающим факторам развития ЛИПП относят: наличие заболеваний печени с признаками печеночно-клеточной недостаточности, снижение печеночного кровотока, женский пол, полипрагмазию (употребление одновременно трех и более препаратов, включая средства альтернативной медицины), пожилой возраст, ожирение, снижение массы тела, прием алкоголя, беременность [8].
Факторы риска развития токсических поражений печени подразделяются на две категории: генетические и связанные с воздействием внешней среды. Установлено, что печеночные клетки повреждаются не столько самим лекарством, сколько его метаболитами, образование и спектр которых генетически детерминированы. Генетическая вариабельность ферментов цитохрома Р450 и приобретенный в результате действия факторов внешней среды полиморфизм состава и активности конъюгационных систем гепатоцита лежит в основе индивидуальной восприимчивости к токсическим и идиосинкратическим реакциям и объясняет тот факт, что определенный препарат у различных пациентов способен вызывать различные ЛИПП.
При ЛИПП в патологический процесс могут вовлекаться гепатоциты, холангиоциты, стеллатные (клетки Ито) и эндотелиальные клетки, что лежит в основе формирования большого разнообразия клинико-морфологических вариантов данных заболеваний [8]. Основные патогенетические механизмы развития лекарственных поражений печени представлены в табл. 1.

При ЛИПП патология гепатоцитов проявляется в трех патоморфологических вариантах: некроз, жировая дистрофия и нарушение функции печеночной клетки при отсутствии ее структурных нарушений. Некрозы гепатоцитов могут быть связаны с прямым токсическим эффектом препарата или иммуноопосредованными. Прямое токсическое повреждение гепатоцитов обусловлено образованием с участием энзиматической системы цитохрома Р450 большого количества токсических субстанций и высокореактивных молекул, усиливающих перекисное окисление липидов (ПОЛ) в мембранах, сопровождающееся повышением их проницаемости, дисбалансом клеточных ионов, снижением уровня АТФ, нарушением жизненно важных функций и развитием некроза клеток. Данный механизм цитолиза гепатоцитов лежит в основе большинства острых и хронических лекарственных гепатитов, включая и стеатогепатиты.
Иммуноиндуцированная гепатотоксичность обусловлена способностью лекарственных метаболитов приобретать свойства гаптенов, связываться с протеинами гепатоцитов и выступать в качестве неоаутоантигенов, презентация которых на наружных клеточных мембранах активизирует Т-клетки и индуцирует продукцию аутоантител. Последние связываются с фиксированными на клеточных мембранах гепатоцитов аутоантигенами, и образованные иммунные комплексы являются пусковым механизмом аутоантителозависимых цитолитических и воспалительных реакций. Иммуноопосредованные острые гепатиты встречаются редко, однако они часто трансформируются в хронические гепатиты и цирроз печени.
В механизмах аккумуляции триглицеридов в гепатоците ведущая роль принадлежит повреждению митохондрий. Лекарства и его метаболиты могут ингибировать митохондриальное бета-окисление и/или дыхательные цепи с развитием оксидативного стресса и переводом процессов метаболизма клетки на анаэробный путь. При этом в условиях лактоацидоза и избыточного количества свободных радикалов нарушается синтез липопротеинов очень низкой плотности и происходит накопление в клетке триглицеридов. Клинически у больных формируется неалкогольная жировая болезнь печени с наличием при гистологическом исследовании микровезикулярной жировой дистрофии, включающая стеатоз (функциональные пробы печени не изменены) или стеатогепатит (повышение уровня аминотрансфераз, возможны и другие отклонения).
Лекарственные препараты и их метаболиты способны нарушать функции ферментов и транспортных белков без существенного органического повреждения гепатоцита. В результате формируется картина печеночно-клеточной дисфункции при отсутствии некрозов гепатоцитов и повреждений других структур печени. Типичными проявлениями данной патологии являются конкурентная неконъюгированная гипербилирубинемия или изолированная конъюгированная гипербилирубинемия, а также повышение уровня гаммаглютамлтрансферазы, обусловленное индукцией энзимов цитохрома Р450, при отсутствии других изменений в функциональных пробах печени.
Блокада ферментов, участвующих в экскреции компонентов желчи, повреждение билиарного полюса гепатоцита, а также холангиоцитов внутри- и внедольковых желчных протоков метаболитами лекарств лежит в основе формирования холестаза. Внутрипеченочный холестаз подразделяется на интралобулярный (гепатоцеллюлярный и/или каналикулярный) и экстралобулярный с поражением эпителия желчных протоков портальных трактов. Лекарственно-индуцированный холестаз может быть самостоятельным процессом или одним из синдромов других ЛИПП.
Прогрессирующий фиброз печени формируется или в результате раздражения стеллатных клеток лекарствами и их метаболитами, или вследствие некрозов гепатоцитов, что сопровождается накоплением компонентов соединительной ткани в пространствах Диссе и капилляризацией синусоидов, с последующим формированием септального фиброза и цирроза печени.
Другие лекарственные поражения печени, включая поражения сосудов печени, гранулематозный гепатит, доброкачественные опухоли, встречаются редко, и механизмы их развития изучены недостаточно.
Диагноз ЛИПП ставится при наличии в анамнезе указаний на прием любого препарата или альтернативных средств, при исключении других причин и, в первую очередь, вирусных гепатитов (гепатит А, В, С, цитомегаловирусный, Эпштейна–Барр и др.), аутоиммунного гепатита, метаболических и холестатических заболеваний печени и билиарной системы. Для подтверждения этиологической роли лекарственного препарата в поражении печени учитываются следующие параметры [9]:
- Временной интервал между приемом препарата и развитием гепатотоксической реакции. Этиологическая связь считается: предположительной, если продолжительность интервала составляет от 5 до 90 дней и определенной — 90 дней и более.
- Скорость нормализации нарушенных функций после отмены препарата. Этиологическая связь считается очень предположительной, если повышенный уровень печеночных ферментов снижается на 50% в течение 8 дней; предположительной — в течение 30 дней для гепатоцеллюлярного и 180 дней — для холестатического поражения печени.
- Исключение других причин поражений печени.
- Развитие аналогичных поражений печени (по крайней мере, повышение уровня ферментов в 2 раза) при повторном введении препарата, если это допустимо.
Развитие патологических изменений в печени считается связанным с приемом препарата при наличии трех первых критериев или двух из первых трех и четвертого критерия.
Клинические проявления лекарственно-индуцированных заболеваний печени, как правило, неспецифичны и могут колебаться от отсутствия или наличия слабо выраженных симптомов, таких как тошнота, потеря аппетита, абдоминальный дискомфорт с незначительными нарушениями результатов лабораторных тестов, до выраженного цитолитического и холестатического синдромов с желтухой и даже развитием острой печеночной недостаточности с печеночной комой и летальным исходом. У ряда больных могут развиваться системные иммуноопосредованные гиперчувствительные реакции, когда наряду с вовлечением в процесс печени появляется лихорадка, сыпь, лимфоаденопатия, эозинофилия. Латентный период, от начала приема лекарств до проявления гепатотоксичности, зависит от механизма влияния лекарственного препарата на печень. При использовании гепатотоксичных дозозависимых препаратов патологические эффекты развиваются в пределах дней или недель от начала их приема. В то же время продолжительность латентного времени при использовании препаратов, оказывающих иммуноопосредованные эффекты, составляет недели и месяцы.
Большая роль в диагностике типа лекарственного поражения печени принадлежит оценке биохимических проб печени, с выделением синдромов цитолиза, холестаза, иммунного воспаления и печеночно-клеточной недостаточности.
Маркерами цитолиза гепатоцитов (активность процесса) является повышение уровня аланиновой и аспарагиновой аминотрансфераз (АЛТ, АСТ) и общего билирубина, с преобладанием конъюгированных фракций. При этом выделяется: низкая активность с повышением уровня АЛТ, АСТ до двух норм и нормальным сывороточным билирубином; умеренная — с уровнем АЛТ, АСТ до пяти норм и нормальным сывороточным билирубином; высокая активность — с содержанием АЛТ, АСТ свыше пяти норм, с повышенным или нормальным уровнем сывороточного билирубина.
Более 30 лет назад Hyman Zimmerman показал, что развитие желтухи при лекарственно-индуцированном гепатоцеллюлярном повреждении является чрезвычайно опасным признаком, увеличивающим вероятность летального исхода на 10%. С этого времени в качестве индикатора тяжелого лекарственного поражения печени был введен термин «Hy’s Rule» или «Hy’s law», который используется для обозначения ситуации, когда при использовании лекарственного препарата отмечается более чем трехкратное повышение уровня АЛТ в сочетании с двукратным и более повышением уровня общего билирубина при отсутствии билиарной обструкции (холестаза) или синдрома Жильбера [10].
В зависимости от ведущего механизма некроза гепатоцитов целесообразно выделять следующие патогенетические варианты цитолитического синдрома, которые учитываются при выборе тактики лечения ЛИПП:
- некрозы гепатоцитов без холестаза и аутоиммунных нарушений, обусловленные усилением перекисного окисления липидов. Биохимические маркеры: повышение в сыворотке крови АЛТ, АСТ, с нормальным содержанием щелочной фосфатазы (ЩФ), гаммаглутамилтранспептидазы (ГГТП), гаммаглобулинов;
- некрозы гепатоцитов с интралобулярным холестазом. Биохимические маркеры: повышение уровня АЛТ, АС, ГГТП, возможно ЩФ, но не более двух норм;
- некрозы гепатоцитов с экстралобулярным (дуктулярным) холестазом. Биохимические маркеры: повышение уровня АЛТ, АСТ, ГГТП, а также ЩФ в два и более раз;
- некрозы гепатоцитов аутоиммунного генеза. Биохимические маркеры: повышение уровня АЛТ, АСТ, гаммаглобулинов в полтора и более раз, циркулирующих иммунных комплексов (ЦИК), иммуноглобулинов.
Биохимическими маркерами синдрома холестаза являются повышение в сыворотке крови ГГТП, ЩФ и, в ряде случаев, общего билирубина с преобладанием конъюгированного. При интралобулярном холестазе отмечается или изолированное повышение уровня ГГТП (гепатоцеллюлярный холестаз), или повышение уровня ГГТП в сочетании с увеличением, не превышающим двухкратный уровень, содержания ЩФ (каналикулярный холестаз). Для экстралобулярного (дуктулярного) холестаза характерно повышение уровня ГГТП и содержания ЩФ, превышающее норму в два и более раза.
Для синдрома иммунного воспаления характерно наряду с повышением уровня АЛТ и АСТ увеличение содержания гамма-глобулинов в полтора и более раз, а также ЦИК и иммуноглобулинов.
При наличии синдрома печеночно-клеточной недостаточности отмечается снижение протромбинового индекса или увеличение протромбинового времени и нередко — уровня альбуминов.
На основе анализа содержания в сыворотке крови АЛТ и ЩФ выделяются:
- биохимическая модель гепатита: АЛТ ≥ 3 норм, АЛТ: ЩФ ≥ 5;
- биохимическая модель холестаза: ЩФ ≥ 2 норм, АЛТ: ЩФ ≤ 2;
- сочетанная модель гепатита и холестаза: АЛТ > 3 норм, ЩФ > 2 норм, АЛТ: ЩФ > 2, но < 5 [9].
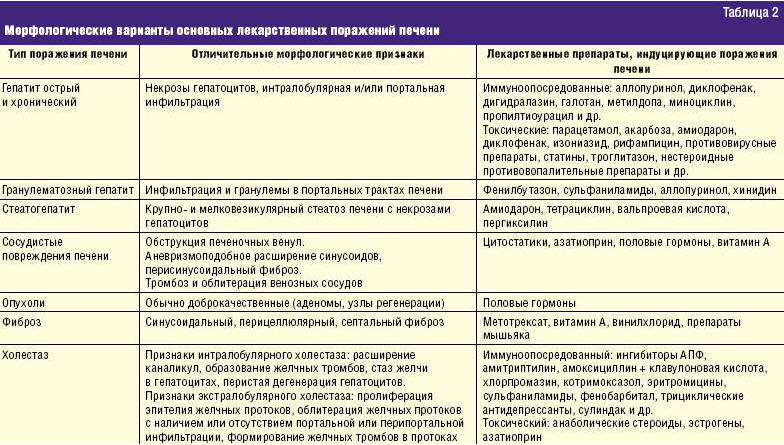
При морфологическом исследовании печени выявляется широкий спектр патологических процессов, которые представлены в табл. 2.
Лечение ЛИПП сводится к отмене всех лекарственных препаратов за исключением тех, которые нужны по жизненным показаниям. В качестве патогенетической терапии используются гепатопротекторы, подбор которых производится с учетом ведущего механизма развития заболевания. Патологические процессы в печени, при которых используются гепатопротекторы: некрозы гепатоцитов, жировая инфильтрация гепатоцитов, холестаз интра- и экстралобулярный, фиброз.
Основные гепатопротекторы, используемые в лечении ЛИПП: урсодеоксихолевая кислота, эссенциальные фосфолипиды, силимарин, компоненты гепатоцеллюлярных метаболических циклов: альфа-липоевая кислота, адеметионин. При наличии высокой степени активности гепатита, а также иммуноопосредованных реакций используются глюкокортикостероиды.
В терапии лекарственных поражений печени широкое распространение получили эссенциальные фосфолипиды [11], биологическое значение и механизм действия которых представлены в табл. 3.

В поврежденных гепатоцитах фосфатидилхолин (Эссенциале® форте Н) обеспечивает:
Назначение Эссенциале® форте Н патогенетически обосновано, в первую очередь, пациентам с острыми и хроническими гепатитами, с жировой болезнью печени при отсутствии признаков холестаза и аутоиммунных нарушений, а также для профилактики ЛИПП при длительном использовании потенциально гепатотоксичных препаратов.
Примерные схемы терапии основных лекарственных поражений печени, которые, согласно собственным данным, оказались достаточно эффективными, представлены в табл. 4.

Таким образом, проблема лекарственных поражений печени остается актуальной. Основным методом лечения данной патологии является отмена гепатотоксических препаратов. Для быстрого восстановления структуры и функций печени используются гепатопротективные средства, подбор которых основан на учете основных патогенетических механизмов развития и характера морфологических изменений в печени.
Литература
- Ibanez L., Perez E., Vidal X., Laporte J. R. Prospective surveillance of acute serious liver disease unrelated to infectious, obstructive, or metabolic diseases: epidemiological and clinical features, and exposure to drugs // J Hepatol. 2002; 37: 592–600.
- Sgro C., Clinard F., Ouazir K. et al. Incidence of drug-induced hepatic injuries: a French population-based study // Hepatology. 2002; 36: 451–455.
- Vuppalanchi R., Liangpunsakul S., Chalasani N. Etiology of new-onset jaundice: how often is it caused by idiosyncratic drug-induced liver injury in the United States // Am J Gastroenterol. 2007; 102: 558–562.
- Russo M. W., Galanko J. A., Shrestha R. et al. Liver transplantation for acute liver failure from drug-induced liver injury in the United States // Liver Transplantation. 2004; 10: 1018–1233.
- Chalasani N., Fontana R. J., Bonkovsky H. L. et al. For the DILIN Study Group. Causes, clinical features, and outcomes from a prospective study of drug-induced liver injury in the United States // Gastroenterology. 2008; 135: 1924–1934.
- Шерлок Ш., Дули Дж. Заболевания печени и желчных путей: Практ. рук.: Пер. с англ. / Под ред. З. Т. Апросиной, Н. А. Мухина. М: Гэотар Медицина, 1999. С. 864.
- Kaplowitz N. Drug-induced liver injury // Clin Infect Dis. 2004; 38 (Suppl 2): S. 44–48.
- Weinstein W. M., Hawkey C. J., Bosch J. // Clinical Gastroenterology and Hepatology. Elsevie, 2005. 1191 p.
- Benichou С. Criteria of drug-induced liver disorders: report of an international consensus meeting // J Hepatol. 1990; 11: 272–276.
- Bjornsson E., Olsson R. Outcome and prognostic markers in severs drug-induced liver disease // Hepatology. 2005; 42: 481–489.
- Kuntz E., Kuntz H.-D. Hepatology. Principles and practice: history, morphology, biochemistry, diagnostics, clinic, therapy. Berlin Heidelberg New York Springer — Verlag, 2000. 825 p.
Статья опубликована в журнале Лечащий Врач
материал с сайта MedLinks.ru



