Введение
Мигрень является наследственным пароксизмальным нейрососудистым заболеванием; проявляется приступами пульсирующей, чаще односторонней головной боли средней или высокой интенсивности длительностью от 4 до 72 ч, с тошнотой, рвотой, свето- и звукобоязнью. Головная боль усиливается при физической нагрузке, особенно при движениях головы. Мигренью страдают около 1 млрд человек в мире. Распространенность мигрени в странах Европы и США в среднем составляет 14% (17% среди женщин и 8% среди мужчин) [1, 2]. Многие пациенты во время приступа испытывают значительное нарушение общего состояния и вынуждены соблюдать постельный режим. Хотя заболевание имеет доброкачественный характер, оно значительно снижает качество жизни пациентов и имеет серьезные социально-экономические последствия.
Фармакотерапия мигрени включает купирование приступа и профилактическое лечение. Для эффективного купирования приступа мигрени используют стратифицированный подход: при легких приступах назначают парацетамол и НПВП в сочетании с антиэметиками; тяжелые приступы требуют специфической терапии, а именно назначения триптанов [2]. В клинической практике используются 7 различных триптанов. Все они обладают сходным механизмом действия: блокируют 5HT1D-рецепторы, расположенные на пресинаптических окончаниях тройничного нерва, препятствуя выделению нейропептидов, главным из которых является пептид, родственный гену кальцитонина (calcitonin gene-related peptide, CGRP) и вызывающий нейровоспаление и вазодилатацию; триптаны также взаимодействуют с 5HT1В-рецепторами гладкомышечной клетки в сосудистой стенке, сужая расширенные во время приступа мигрени сосуды оболочек мозга. Триптаны способны ингибировать передачу возбуждения через нейроны второго порядка тригемино-васкулярного комплекса. Таким образом, эффективность клинического действия триптанов обусловлена тремя механизмами, влияющими на патогенез приступа мигрени [3].
Триптаны обладают также сходными нежелательными побочными явлениями, наиболее грозное из которых — вазоконстрикция, в связи с чем они противопоказаны пациентам с сердечно-сосудистыми заболеваниями: ишемической болезнью сердца (ИБС), стенокардией, перенесенным инфарктом миокарда, постинфарктным кардиосклерозом, с симптомами, позволяющими заподозрить ИБС, неконтролируемой артериальной гипертензией, окклюзирующими заболеваниями периферических сосудов, инсультом или преходящим нарушением мозгового кровообращения, а также редкими формами мигрени, при которых существует риск ишемии мозга (гемиплегическая, базилярная, офтальмоплегическая).
Почти треть пациентов с мигренью не отвечают на триптаны [4]. В то же время известно, что при отсутствии ответа на один триптан пациенты могут реагировать на другие триптаны или на тот же триптан во время другого приступа либо на его более высокую дозу.
Важными факторами, влияющими на способность препарата уменьшать интенсивность головной боли, являются время применения и быстрое начало действия, например наблюдаемое при интраназальном или подкожном введении [5, 6]. Более длительный период полувыведения и более высокая активность рецепторов 5-HT1B также влияют на эффективность, поскольку они связаны с меньшим количеством рецидивов головной боли [7]. Предикторы ответа на триптаны включают нормализацию повышенных уровней CGRP в слюне или образцах крови из яремной вены после введения препарата [8, 9]. Другие факторы, такие как сопутствующая тошнота/рвота или чрезмерное использование лекарственных средств, также могут способствовать различиям в ответе [10]. Однако из-за высокой межиндивидуальной вариабельности перечисленные предикторы пока не удается использовать в клинической практике [11].
В Российской Федерации зарегистрированы и разрешены к клиническому использованию 4 триптана: суматриптан, золмитриптан, элетриптан, ризатриптан. Российский таблетированный ризатриптан 10 мг Релонова (ООО «НоваМедика», Россия) прошел регистрацию в 2023 г. Проведено открытое рандомизированное двухпериодное одноцентровое перекрестное сравнительное исследование с однократным приемом препаратов Релонова таблетки 10 мг и Максалт таблетки 10 мг («Мерк Мануфактуринг Дивижн», Крамлингтон, Соединенное Королевство) здоровыми добровольцами натощак и с ослеплением биоаналитического этапа [12]. Исследование концентрации препаратов в плазме крови после однократного приема показало биоэквивалентность оригинального ризатриптана (Максалт) и воспроизведенного препарата Релонова.
Цель исследования: определение эффективности и безопасности российского таблетированного ризатриптана 10 мг (Релонова) в купировании приступов мигрени.
Содержание статьи
Материал и методы
На базе Клиники головной боли имени А. Вейна (ООО «Цефалголог») проведено открытое несравнительное постмаркетинговое исследование. Настоящее исследование проводилось на основе этических норм Хельсинкской декларации. Все пациенты подписывали информированное согласие на участие в исследовании.
Критерии включения: 1) диагноз мигрени с аурой или без ауры согласно МКГБ-3; 2) возраст от 18 до 55 лет; 3) наличие приступов средней/тяжелой интенсивности; 4) подписанное информированное согласие.
Критерии невключения: 1) наличие сердечно-сосудистых заболеваний, являющихся противопоказанием к приему триптанов; 2) наличие тяжелой почечной/печеночной недостаточности и других тяжелых соматических заболеваний; 3) наличие психических заболеваний, затрудняющих адекватную оценку состояния и заполнение опросников.
Всем пациентам проведено клинико-неврологическое исследование с целью отбора пациентов с группу соответственно критериям включения/невключения.
В исследовании приняли участие 30 пациентов с мигренью с аурой и без ауры. Согласно протоколу исследования каждому пациенту было рекомендовано купировать по 4 приступа мигрени ризатриптаном в дозе 10 мг (Релонова) в начале головной боли (всего 120 приступов) и заполнять дневники самонаблюдения. При возврате головной боли после ее успешного купирования, не менее чем через 2 ч после приема первой таблетки препарата, было рекомендовано принять вторую таблетку. При отсутствии эффекта или недостаточном обезболивающем действии препарата было разрешено принимать привычные анальгетики.
Все необходимые клинико-анамнестические сведения о пациентах, время приема препарата Релонова, а также других обезболивающих средств, динамика интенсивности головной боли по 10-балльной визуальной аналоговой шкале (ВАШ), динамика интенсивности сопровождающих симптомов (по 4-балльной шкале, где 0 баллов — отсутствие симптома, 4 балла — максимальная выраженность симптома), изменения общего состояния фиксировались пациентом в дневнике головной боли (4 дневника на каждого пациента) в определенные временные периоды: через 30 мин, 1, 2, 4 и 24 ч после приема первой дозы препарата Релонова.
Эффективность препарата Релонова определяли по 4 основным показателям:
-
Уменьшение выраженности боли от сильной до легкой (не более 3 баллов по ВАШ) или до полного отсутствия (0 баллов по ВАШ) через 2 ч.
-
Отсутствие боли через 2 ч.
-
Уменьшение боли от сильной до легкой (не более 3 баллов по ВАШ) или до отсутствия (0 баллов по ВАШ).через 24 ч.
-
Отсутствие боли через 24 ч.
Для оценки динамики общего состояния и качества жизни пациентов через 24 ч после приема препарата Релонова рассчитывали долю пациентов, у которых состояние почти не было нарушено, в некоторой степени нарушено, значительно нарушено, которым был необходим постельный режим, а также анализировали опросник HIT-6 до и после терапии.
Кроме того, оценивалась по 4-балльной системе удовлетворенность пациента препаратом Релонова (0 баллов — отсутствие удовлетворенности, 4 балла — полная удовлетворенность), фиксировались возникающие нежелательные явления (НЯ) и потребность в дополнительном обезболивании.
Статистическая обработка результатов
Анализ полученных в ходе исследования данных проводился методом компьютерной обработки с использованием статистической программы Statistica Electronic Manual 10.0 на персональном компьютере типа IBM. Количественные данные представлены как среднее и стандартное отклонение при нормальном распределении и как Me [Q1; Q3] при распределении, отличном от нормального. Использованы непараметрические критерии. Анализ таблиц сопряженности проводился с использованием точного теста Фишера. Статистически значимыми считались различия при р<0,05.
Результаты исследования
В исследовании приняли участие 30 пациентов (26 женщин и 4 мужчины), средний возраст которых составил 38,7±9,3 года. Длительность заболевания равнялась 19,6±11,4 года, среднее количество дней мигрени в месяц — 9,5 [5,25; 16,75]. Большинство пациентов (20 (67%)) страдали эпизодической формой мигрени, а 10 (33%) — хронической; у 6 (20%) пациентов приступы мигрени протекали с аурой. Вследствие того, что набор пациентов осуществлялся в специализированной клинике, 20 (67%) из них получали профилактическую терапию.
Согласно протоколу исследования каждому пациенту было рекомендовано купировать по 4 приступа мигрени (всего 120 приступов). В итоге было купировано 102 приступа; в остальных случаях пациенты отказались от использования препарата Релонова в связи с его недостаточной эффективностью. При расчете динамики головной боли и сопутствующих симптомов в анализ было включено 99 приступов из 102 зафиксированных; 3 приступа было исключено из анализа в связи с неполностью заполненными дневниками головной боли.
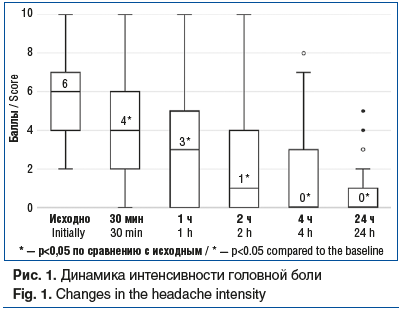
При анализе дневников головной боли медиана интенсивности головной боли по 10-балльной ВАШ исходно (до приема Релонова) составила 6 [4; 7] баллов. Облегчение или купирование боли через 2 ч после приема препарата пациенты отметили в 86% приступов; через 24 ч — в 87% приступов. Отсутствие боли через 2 ч после приема препарата наблюдалось в 45% приступов, а через 24 ч боль отсутствовала в 68% приступов (табл. 1).

В исследовании было отмечено быстрое наступление обезболивающего эффекта: уже через 30 мин после приема препарата Релонова существенно снижалась интенсивность головной боли, и анальгетическое действие препарата нарастало на протяжении всего периода исследования (рис. 1).
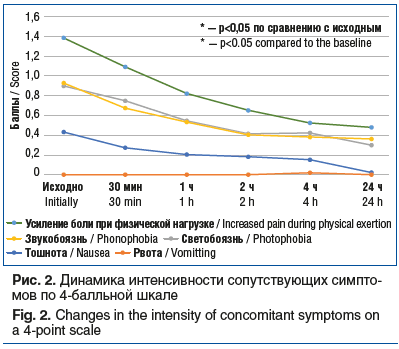
Существенное снижение выраженности сопутствующих симптомов, а также влияния физической активности на выраженность головной боли отмечалось уже через 30 мин после приема препарата и продолжалось на протяжении периода наблюдения (рис. 2).
Возобновление головной боли было отмечено в 34 (34%) приступах, что потребовало приема второй дозы препарата Релонова. Кроме того, в 38 (39%) приступах пациенты принимали дополнительные обезболивающие средства (ибупрофен 400 мг, элетриптан 40 мг, кетопрофен 150 мг, суматриптан 100 мг, кеторолак, аспирин 500–1000 мг, нимесулид 100 мг, золмитриптан спрей 2,5 мг, ибупрофен экспресс 200 мг в разных сочетаниях).
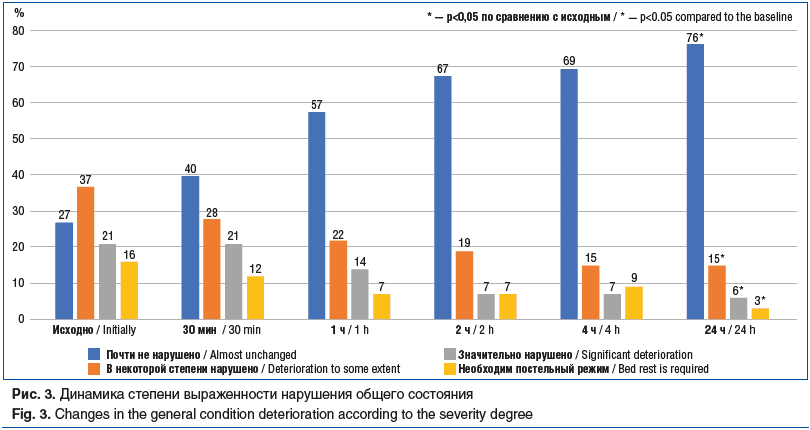
Динамика общего состояния пациентов отражена на рисунке 3: существенные отличия по сравнению с исходным состоянием получены только через 24 ч после приема препарата Релонова.
Суммарный балл опросника HIT-6, отражающий влияние мигрени на повседневную активность, исходно составил 60 [52; 64], что свидетельствует о тяжелом течении мигрени у пациентов, обратившихся в специализированную клинику головной боли. После купирования приступов мигрени препаратом Релонова отмечалось достоверное снижение суммарного балла — до 54 [50; 61] (p<0,05), однако он оставался высоким, что отражало особенности выборки.
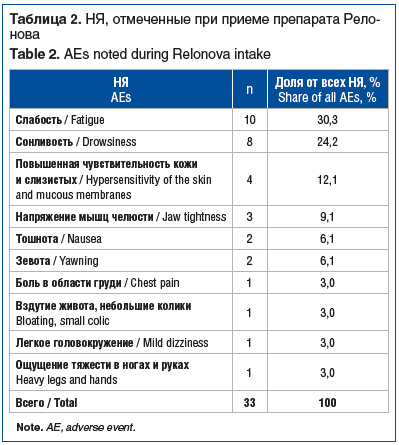
Нежелательные явления наблюдались при 25 (25%) приступах в разных сочетаниях. Отказ от дальнейшего применения препарата зафиксирован у 1 пациента в связи с появлением боли в области груди. Самыми частыми НЯ были слабость (30,3%), сонливость (24,2%) и повышенная чувствительность кожи и слизистых (12,1%) (табл. 2). Все перечисленные НЯ носили легкий характер, проходили самостоятельно и не требовали дополнительной терапии.
В 54 (54%) приступах пациенты были удовлетворены результатом использования препарата (в 21% приступов эффект отмечен как хороший, в 33% — как отличный), в 32 (32%) приступах эффект был отмечен как недостаточный, в 14 (14%) приступах пациенты отметили, что препарат неэффективен. Медиана удовлетворенности терапией составила 2,0 [1; 3] балла — средняя удовлетворенность.
Респондерами, согласно критериям Европейской федерации по изучению головной боли (European Headache Federation), считались 19 (63%) пациентов, эффективно ответивших на препарат Релонова не менее чем в 3 приступах [13] (3 приступа с неполностью внесенной информацией были отнесены к числу приступов с неэффективной терапией). Был проведен анализ клинических и демографических особенностей 11 пациентов, не ответивших на терапию препаратом Релонова (нереспондеры), в сравнении с 19 пациентами, ответившими не менее чем в 3 приступах (респондеры).
В группе респондеров нами было проанализировано 65 приступов, а в группе нереспондеров — 34 (табл. 3).
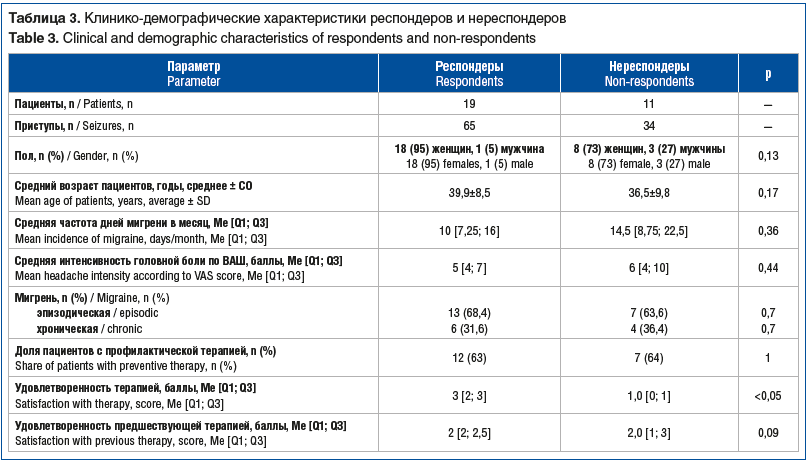
Из таблицы видно, что пациенты, не ответившие на препарат, не отличались от группы респондеров по большинству клинико-демографических показателей, в том числе по интенсивности головной боли.
Все пациенты одинаково быстро принимали препарат: медиана времени от начала головной боли до приема препарата в группе нереспондеров существенно не отличалась от таковой в группе респондеров и составила 30 мин.
В группе респондеров достоверное снижение интенсивности головной боли выявлено через 30 мин после приема препарата Релонова; головная боль эффективно уменьшалась, и через 2 ч медиана интенсивности составила 0,5 [0; 1] балла по ВАШ. В группе нереспондеров действие препарата Релонова было также быстрым. Интенсивность головной боли после приема препарата статистически значимо отличалась от исходной во всех регистрируемых временных точках, однако снижение было клинически незначительным: через 2 ч интенсивность составила 4,5 [3; 7] балла. Боль продолжалась в течение суток (через 24 ч ее интенсивность составила 3 [0; 5] балла) (рис. 4).
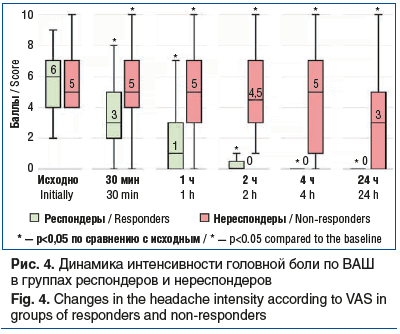
Кроме того, в группе нереспондеров в связи с недостаточной эффективностью препарата 8 (73%) пациентов вынуждены были принять дополнительное обезболивающее сред-ство более чем в половине (62%) приступов, а в 71% приступов головная боль сохранялась через 24 ч после приема препарата. Перечисленные факты нашли отражение в динамике интенсивности головной боли у нереспондеров, что свидетельствует о недостаточной эффективности терапии (см. рис. 4).
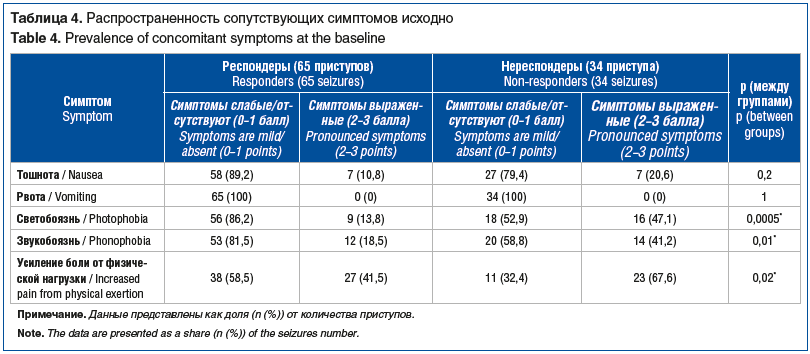
Группа нереспондеров отличалась от группы респондеров по исходной выраженности сопутствующих симптомов (табл. 4). У нереспондеров статистически значимо чаще встречались следующие симптомы с выраженностью 2–3 балла: светобоязнь (47,1% против 13,8%, p<0,0005); звукобоязнь (41,2% против 18,5%, p<0,01); усиление боли от физической нагрузки (67,6% против 41,5%, p<0,02).
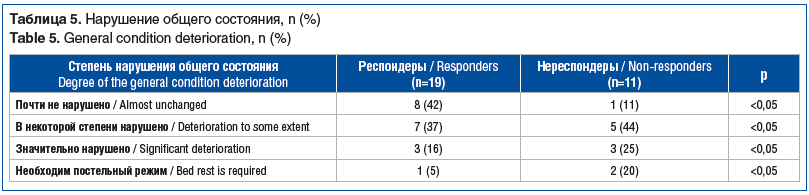
Наличие более выраженных сопутствующих симптомов в группе нереспондеров также оказывает влияние на нарушение общего состояния пациентов до начала терапии, которое оценивалось в дневниках самонаблюдения (табл. 5).
Исходное состояние пациентов, не ответивших на препарат Релонова (нереспондеры), расценено как более тяжелое: оценка состояния «почти не нарушено» преобладала в группе респондеров, а «необходим постельный режим» — у нереспондеров (см. табл. 5).
Обсуждение
Мигрень является неизлечимым заболеванием в силу наследственной природы. Основные цели лечения мигрени: уменьшение частоты и тяжести приступов головной боли, снижение количества принимаемых обезболивающих средств, коррекция коморбидных нарушений, профилактика хронизации заболевания и повышение качества жизни пациентов. Для достижения этих целей используются: поведенческая терапия, купирование приступов головной боли и профилактическое лечение [14]. Эффективное и безопасное купирование приступов мигрени играет важную роль в достижении поставленных целей, и перед врачом стоит проблема выбора наиболее эффективного и безопасного препарата.
Согласно данным метаанализа, в котором было проанализировано 133 рандомизированных контролируемых исследования (РКИ) эффективности триптанов в лечении острых приступов мигрени, все триптаны более эффективны, чем плацебо, а также простые анальгетики и НПВП. Стандартные дозы триптанов уменьшали головную боль в течение 2 ч у 42–76% пациентов, а 2-часовое устойчивое освобождение от боли было достигнуто у 18–50% пациентов. Стандартные дозы триптанов обеспечивали устойчивое облегчение головной боли в течение 24 ч у 29–50% пациентов и устойчивое освобождение от боли у 18–33%. Наиболее благоприятные результаты были связаны с суматриптаном (подкожные инъекции), ризатриптаном или золмитриптаном в форме таблеток, диспергируемых в полости рта, а также элетриптана в форме таблеток [15].
Среди триптанов, доступных в РФ, только элетриптан является оригинальным, поэтому чтобы определить место нового дженерического таблетированного ризатриптана, прежде всего необходимо определить его эффективность и безопасность в купировании единичного приступа и сопоставить с результатами РКИ.
В открытом несравнительном постмаркетинговом исследовании российского таблетированного дженерического ризатриптана Релонова 10 мг приняли участие 30 пациентов Клиники головной боли имени А. Вейна. Особенностью пациентов, принимавших участие в исследовании, было довольно тяжелое течение заболевания: треть пациентов страдали хронической мигренью, более половины получали профилактическую терапию, медиана оценки по опроснику HIT-6 составила 60 баллов. В анализ вошло 99 приступов. Для оценки эффективности действия препарата были выбраны стандартные конечные точки, что позволило сопоставить полученные результаты с РКИ. Так, облегчение боли через 2 ч — уменьшение боли до легкой (не более 3 баллов по ВАШ) или до отсутствия боли — было получено в 86% приступов, в 45% из них — полное отсутствие боли.
Таким образом, полученные результаты были вполне сопоставимы с результатами РКИ оригинального ризатриптана 10 мг (Максалт): облегчение головной боли в 71% случаев и ее полное исчезновение в 42% случаев [16].
В другом исследовании оригинального ризатриптана 10 мг его сравнивали с золмитриптаном 2,5 мг: через 2 ч после приема ризатриптана 70,5% пациентов отметили облегчение и 43,2% — полное отсутствие боли [17].
Важной отличительной особенностью ризатриптана является быстрота наступления эффекта, что связано с высокой биодоступностью при пероральном использовании (45%) по сравнению с суматриптаном (14%) и более ранним достижением максимальной концентрации в крови (tmax 1 ч для ризатриптана и 2,5 ч для суматриптана) [18]. Дженерический ризатриптан (Релонова) также показал в нашем исследовании свою эффективность уже через 30 мин после приема одной таблетки, что аналогично результатам РКИ, где наиболее ранний эффект также наступал через 30 мин и сохранялся на протяжении 4 ч [16]. В нашем исследовании показано, что эффект сохраняется в течение 24 ч: медиана интенсивности головной боли по ВАШ через сутки составила 0 [0; 1] баллов. Однако в 34% приступов наблюдался возврат головной боли и пациент принимал вторую дозу, а в 39% приступов пациенты принимали дополнительные обезболивающие средства. Таким образом, динамика интенсивности головной боли через 24 ч демонстрирует комбинированное действие как второй таблетки в случае возврата, так и действие дополнительного обезболивания. Эти данные не противоречат данным литературы о том, что триптаны эффективны в среднем только у двух третей пациентов с мигренью [13].
Сопутствующие симптомы (тошнота, рвота, свето- и звукобоязнь) и нарушение общего состояния в течение всего 24-часового периода наблюдения уменьшались под действием принятого препарата. Через 2 ч после приема препарата Релонова отсутствовали: тошнота — в 70%, светобоязнь — в 58%, звукобоязнь — в 60% случаев; общее состояние не было нарушено в 67% приступов. В исследовании оригинального препарата J. Pascual et al. [17] получили сходные данные: симптомы отсутствовали в 74,8, 64,4, 66,3 и 45,4% случаев.
Препарат Релонова хорошо переносился пациентами. Число и структура НЯ, отмеченные в нашем исследовании (в 25% приступов), в основном соответствовали результатам ранее проведенного РКИ (НЯ в 31,2% приступов) [17].
Поскольку результаты различных РКИ имеют большой разброс данных, а предикторы ответов на триптаны, полученные экспериментальным путем, из-за большой неопределенности также пока невозможно использовать в клинической практике, Европейский консенсус предлагает проанализировать ответ при купировании четырех приступов мигрени одним триптаном у конкретного пациента: эффективным считается триптан, уменьшающий головную боль от сильной до легкой или до полного отсутствия через 2 ч после приема первой дозы в трех из четырех приступов мигрени [13]. В нашем исследовании было 19 респондеров и 11 нереспондеров, принимавших препарат Релонова, т. е. их соотношение приблизительно составляло 2/1.
Было также проведено сравнение показателей группы респондеров (65 приступов) и нереспондеров (34 приступа) с целью выявления предикторов плохого ответа. Интересно отметить, что никакой разницы по клинико-демографическим показателям (пол, возраст, длительность заболевания, частота головной боли), а также времени приема препарата выявлено не было. Обращает на себя внимание большая выраженность у нереспондеров таких симптомов, как свето- и звукобоязнь, усиление головной боли при физической нагрузке при одинаковой интенсивности головной боли 5–6 баллов по ВАШ. Эти симптомы являются наиболее распространенными неболевыми проявлениями мигрени, а в ряде случаев даже больше головной боли могут влиять на общее состояние пациента и снижать качество жизни. На сегодняшний день очевидно, что в их патогенезе участвуют не только периферические механизмы, например повышенная активность светочувствительных ганглиозных клеток сетчатки или снижение порога слухового дискомфорта, но и центральные [19, 20]. Будущие исследования, в ходе которых будет проведено сравнение выраженности сопутствующих неболевых расстройств у респондеров и нереспондеров, возможно, позволят выявить предикторы эффективности триптанов, учитывая преимущественно периферическое действие этой группы препаратов.
Заключение
Проведенное постмаркетинговое исследование нового российского дженерического ризатриптана в лекарственной форме таблетки 10 мг (Релонова) показало существенную эффективность и безопасность препарата. Респондерами являлись 63% участников исследования, им было рекомендовано продолжать использовать препарат Релонова (ризатриптан в таблетках 10 мг) для купирования острых приступов мигрени. Предикторами неэффективности ризатриптана были выраженная свето- и звукобоязнь, а также усиление головной боли при физической нагрузке. Таким образом, российский ризатриптан в лекарственной форме таблетки 10 мг (Релонова) является эффективным и безопасным препаратом для купирования приступов мигрени и может быть рекомендован для использования в клинической практике.
Сведения об авторах:
Филатова Елена Глебовна — д.м.н., профессор кафедры нервных болезней Института профессионального образования ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет); 119991, Россия, г. Москва, ул. Трубецкая, 8, стр. 2; врач-невролог Клиники головной боли и вегетативных расстройств им. акад. А. Вейна; 125130, Россия, г. Москва, Старопетровский пр-д, д. 10Б; ORCID iD 0000-0001-9978-4180
Латышева Нина Владимировна — д.м.н., профессор кафедры нервных болезней Института профессионального образования ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет); 119991,
Россия, г. Москва, ул. Трубецкая, 8, стр. 2; врач-невролог Клиники головной боли и вегетативных расстройств им. акад. А. Вейна; 125130, Россия, г. Москва, Старопетровский пр-д, д. 10Б; ORCID iD 0000-0001-9600-5540
Кадымова Наталья Борисовна — к.м.н., врач-невролог Клиники головной боли и вегетативных расстройств им. акад. А. Вейна; 125130, Россия, г. Москва, Старопетровский пр-д, д. 10Б; ORCID iD 0009-0005-8965-9980
Бердникова Анна Владимировна — ассистент кафедры нервных болезней Института профессионального образования ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет); 119991, Россия, г. Москва, ул. Трубецкая, 8, стр. 2; врач-невролог Клиники головной боли и вегетативных расстройств им. акад. А. Вейна; 125130, Россия, г. Москва, Старопетровский пр-д, д. 10Б; ORCID iD 0000-0002-4447-2152
Контактная информация: Филатова Елена Глебовна, e-mail: eg-filatova@mail.ru
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 06.08.2024.
Поступила после рецензирования 29.08.2024.
Принята в печать 23.09.2024.
About the authors:
Elena G. Filatova — Dr. Sc. (Med.), Professor of the Department of Nervous Diseases of the Institute of Professional Education, I.M. Sechenov First Moscow State Medical University (Sechenov University); 8, build. 2, Trubetskaya str., Moscow, 119991, Russian Federation; neurologist at the A. Vein Clinic of Headache and Autonomic Disorders; 10B, Staropetrovsky passage, Moscow, 125130, Russian Federation; ORCID iD 0000-0001-9978-4180
Nina V. Latysheva — Dr. Sc. (Med.), Professor of the Department of Nervous Diseases of the Institute of Professional Education, I.M. Sechenov First Moscow State Medical University (Sechenov University); 8, build. 2, Trubetskaya str., Moscow, 119991, Russian Federation; neurologist at the A. Vein Clinic of Headache and Autonomic Disorders; 10B, Staropetrovsky passage, Moscow, 125130, Russian Federation; ORCID iD 0000-0001-9600-5540
Natalia B. Kadymova — C. Sc. (Med.), neurologist at the A. Vein Clinic of Headache and Autonomic Disorders; 10B, Staropetrovsky passage, Moscow, 125130, Russian Federation; ORCID iD 0009-0005-8965-9980
Anna V. Berdnikova — Assistant Professor of the Department of Nervous Diseases of the Institute of Professional Education, I.M. Sechenov First Moscow State Medical University (Sechenov University); 8, build. 2, Trubetskaya str., Moscow, 119991, Russian Federation; neurologist at the A. Vein Clinic of Headache and Autonomic Disorders; 10B, Staropetrovsky passage, Moscow, 125130, Russian Federation; ORCID iD 0000-0002-4447-2152
Contact information: Elena G. Filatova, e-mail: eg-filatova@mail.ru
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interest.
Received 06.08.2024.
Revised 29.08.2024.
Accepted 23.09.2024.
Информация с rmj.ru




