Введение
Кардиомиопатия такоцубо (КТ) — это остро развивающаяся дисфункция миокарда левого желудочка (ЛЖ), характеризующаяся уникальным паттерном регионарного/циркулярного снижения сократимости миокарда ЛЖ, приводящим к транзиторному баллонированию ЛЖ в систолу [1]. В основе заболевания лежит остро развивающееся оглушение участков миокарда, зоны которых выходят за пределы территории кровоснабжения одной коронарной артерии (КА) [1]. КТ признана в качестве отдельной нозологии относительно недавно [2]. Впервые о ней заговорили в 1990–1991 гг., когда японские ученые K. Dote et al. [2] представили истории болезни 5 пациентов с острым инфарктом миокарда (ОИМ) без обструктивного поражения КА, со специфической конфигурацией ЛЖ, напоминающей японскую ловушку для ловли осьминогов — такоцубо.
Эпидемиологическая информация о данной проблеме вызывает разногласия, однако за последнее десятилетие наблюдается стабильное увеличение числа пациентов с диагнозом КТ [3, 4]. Согласно данным различных регистров указанное состояние выявляется у 1–2,5% больных, поступивших с подозрением на острый коронарный синдром (ОКС) [3, 4]. Чаще всего КТ диагностируют у женщин постменопаузального возраста [3, 5, 15]. Тем не менее в доступной литературе также представлена информация о случаях КТ у женщин и мужчин молодого возраста, а также у детей [3, 5].
В качестве пускового механизма КТ большинством авторов признается чрезмерный эмоциональный или физический стресс, который приводит к мощному выбросу катехоламинов, подтверждением чего является дальнейшее накопление норадреналина в верхушечных отделах ЛЖ [1, 3]. Также известно о таких триггерах, как септические состояния, хронические заболевания в стадии декомпенсации, беременность и др. [5]. Примерно в 30% случаев установить этиологию заболевания не удается [1, 3].
Патогенез КТ на сегодняшний день до конца не изучен [1, 3]. Рассматриваются несколько теорий патогенетических пусковых звеньев развития этого заболевания: ишемия миокарда, обструкция выходного тракта ЛЖ, токсическое влияние катехоламинов, дисфункция автономной нервной системы с гиперактивацией симпатического отдела [3, 5, 6].
Клинические и электрокардиографические проявления КТ схожи с ОИМ, что диктует необходимость проведения доскональной дифференциальной диагностики [1, 3]. Важнейшим методом верификации является коронароангиография (КАГ), при которой при КТ не определяются диагностически значимые стенозы КА [4, 11]. Характерной особенностью КТ является остро возникающая обратимая дисфункция миокарда, чаще верхушки ЛЖ, но на сегодняшний день известны случаи поражения и других камер сердца [1, 3].
Европейское общество кардиологов выделяет первичную и вторичную КТ [1, 3]. КТ считается первичной в том случае, когда жалобы со стороны сердечно-сосудистой системы являются первичными и послужили причиной обращения за медицинской помощью [1, 3]. В случае вторичной КТ симптомы появляются у пациентов, уже госпитализированных по какой-либо другой причине [1, 3].
Большое значение имеет эхокардиография (ЭхоКГ), при которой выявляется баллонирование ЛЖ [1, 3]. ЭхоКГ позволяет также оценить структурно-функциональные параметры других камер сердца, а также верифицировать возможные осложнения, например тромбы [3, 5, 6]. Значимую роль в дифференциальной диагностике обратимых и необратимых нарушений сердца играет магнитно-резонансная томография (МРТ) сердца [7].
Лечение пациентов с КТ неспецифическое, так как функция миокарда склонна к самостоятельному восстановлению через несколько часов или дней [1, 3]. Лечение аналогично терапии ОИМ, включает дезагреганты, ингибиторы ангиотензинпревращающего фермента (при непереносимости — блокаторы рецепторов ангиотензина II), β-адреноблокаторы, диуретики, статины и другие препараты [3, 8].
Одним из наиболее грозных осложнений КТ является тромбоэмболия легочной артерии, что требует тщательного контроля коагулограммы и показателей ЭхоКГ [1, 3]. К возможным осложнениям КТ также относятся нарушения ритма сердца, в частности фибрилляция предсердий [1, 3, 8]. При наличии показаний рекомендуется как можно быстрее инициировать лечение антиаритмическими средствами и пероральными антикоагулянтами [1, 3, 8].
До недавнего времени считалось, что прогноз пациентов с КТ является благоприятным и возникающие нарушения исчезают бесследно [1, 3]. Однако на сегодняшний день ряд исследователей утверждают, что существует значительно больший риск неблагоприятных сердечно-сосудистых событий у людей с КТ [1, 3, 9]. Летальность при КТ у мужчин выше, чем у женщин [1, 3]. Кроме того, смертность у лиц с КТ вследствие физического стресса выше, чем у лиц с КТ на фоне эмоционального стресса [1, 3, 9]. Целью данной работы явилось описание КТ у женщины 78 лет.
Содержание статьи
Клиническое наблюдение
Пациентка С., 78 лет, 25.07.2024 поступила в ФГБУ «НМИЦК им. ак. Е.И. Чазова» Минздрава России с жалобами на разлитые боли в грудной клетке жгучего характера, без четкой связи с физической нагрузкой, с иррадиацией в левую лопатку.
Анамнез заболевания. Инфаркт миокарда (ИМ), острое нарушение мозгового кровообращения, сахарный диабет в анамнезе отрицает. Страдает артериальной гипертензией (АГ) с 2021 г., максимальные подъемы систолического артериального давления (АД) до 150 мм рт. ст. К врачу не обращалась, в связи с редкими эпизодами подъемов АД постоянной антигипертензивной терапии не получала. Является эмоционально лабильным, тревожным человеком, свойственны перепады настроения и панические атаки. В июне 2024 г. во время планового обследования по поводу варикозного расширения вен нижних конечностей по данным ультразвукового исследования выявлены тромбы, назначена терапия апиксабаном по 2,5 мг 2 р/сут. Настоящее ухудшение 25.07.2024: в 2 часа ночи внезапно почувствовала нехватку воздуха, невозможность вздохнуть. В дальнейшем возник озноб, появилась слабость в ногах. При измерении АД — 184/100 мм рт. ст. В 3 часа ночи в грудной клетке возникла разлитая боль жгучего характера с иррадиацией в левую лопатку. От вызова бригады скорой медицинской помощи отказалась, боли длились всю ночь. Утром выпила 40 капель корвалола, после чего боли полностью прошли, показания АД вернулись к норме. С учетом вышеперечисленных жалоб 25.07.2024 обратилась в клинико-диагностическое отделение ФГБУ «НМИЦК им. ак. Е.И. Чазова» Минздрава России, где был проведен забор крови на высокочувствительный тропонин Т, выполнены электрокардиография (ЭКГ) и ЭхоКГ.
Перенесенные заболевания: операция по поводу катаракты правого глаза в 2023 г., хронический холецистит около 20 лет, тромбоз вен нижних конечностей, варикозная болезнь нижних конечностей.
Данные обследований, проведенных на уровне КДО. ЭКГ: ритм синусовый, частота сердечных сокращений (ЧСС) 88 в 1 мин, значимых элеваций и депрессий сегмента ST не выявлено, признаки перегрузки правых отделов сердца.
ЭхоКГ: глобальная сократимость миокарда ЛЖ удовлетворительная, зон нарушения локальной сократимости не выявлено, признаки легкой степени легочной гипертензии (систолическое давление легочной артерии (СДЛА) — 40 мм рт. ст.), признаков увеличения правых отделов сердца не выявлено.
В анализе крови отмечено увеличение уровня высокочувствительного тропонина Т до 3240 (норма 0,1—15,6) пг/мл, что подтверждает острое повреждение миокарда.
В связи с полученными данными принято решение об экстренной госпитализации пациентки в кардиологическое отделение с направительным диагнозом «ИМ без подъема сегмента ST».
Объективный статус при поступлении. Состояние больной средней степени тяжести. Сознание ясное. Кожный покров физиологической окраски. Слизистые оболочки розовые. Подкожно-жировой слой развит умеренно. Индекс массы тела 23,07 кг/м2. Отеков нет. Молочные железы пальпаторно не изменены. Костно-суставная, мышечная системы без патологических изменений. Щитовидная железа пальпаторно без изменений. Дыхание в легких везикулярное, хрипов нет. Частота дыхательных движений (ЧДД) 18 в 1 мин. Тоны сердца нормальной звучности, ритм правильный. ЧСС 74 в 1 мин. АД на правой руке 115/82 мм рт. ст., на левой руке — 113/80 мм рт. ст. Язык влажный, чистый. Живот мягкий, безболезненный. Перитонеальные симптомы отрицательные. Печень, селезенка не увеличены. Почки не пальпируются. Симптом поколачивания отрицательный с обеих сторон. Эмоционально лабильна. Память не снижена. Сон не нарушен. Грубых нарушений со стороны 12 пар черепно-мозговых нервов не выявлено. Зрение, со слов пациентки, не изменено. Слух не снижен. Физиологические отправления в норме.
Результаты лабораторного и инструментального исследований
Данные лабораторных исследований
Клинический анализ крови от 25.07.2024: лейкоциты 8,0 пг/мл, тромбоциты 253 пг/мл, гемоглобин 14,62 тыс./мкл; эритроциты 4,8 тыс./мкл, скорость оседания эритроцитов 5,0 мм/ч.
Общий анализ мочи от 25.07.2024: прозрачность полная, удельный вес 1021 г/л, солей нет, эритроциты неизмененные — отрицательно, лейкоциты — 11 в поле зрения, эпителий плоский — 2 клетки/мкл, глюкоза — 0,5 ммоль/л, билирубин — отрицательно, кетоновые тела — отрицательно, белок — 0,07 г/л, кислотность — 5,0, кислая, цвет светло-желтый, уробилиноген — 3 мкМ/л.
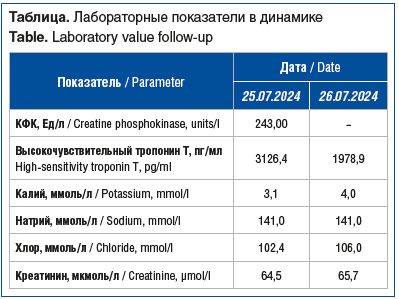
Динамика содержания креатинфосфокиназы (КФК), тропонина Т, креатинина и электролитов указана в таблице.
Биохимический анализ крови от 25.07.2024: гамма-глютамилтрансфераза 23,0 Ед/л, глюкоза 5,70 ммоль/л, общий белок 76,8 г/л, общий билирубин 18,8 мкМ/л, холестерин 6,94 ммоль/л, мочевая кислота 268,0 мкмол/л, аланинаминотрансфераза (АЛТ) 16,0 Ед/л 16,0, аспартат-аминотрансфераза (АСТ) 33,0 Ед/л, лактатдегидрогеназа 286,0 Ед/л.
Коагулограмма от 25.07.2024: международное нормализованное отношение — 1,09, протромбин по Квику — 83,9%, протромбиновое время — 12,2 с.
Липидный спектр крови от 26.07.2024: триглицериды 1,17 ммоль/л; холестерин (Хс) липопротеинов низкой плотности (ЛПНП) 4,05 ммоль/л; Хс липопротеинов высокой плотности (ЛПВП) 1,16 ммоль/л; Хс не-ЛПВП 4,58 ммоль/л; Хс общий 5,74 ммоль/л, индекс атерогенности 3,9; Хс липопротеинов очень низкой плотности (ЛОНП) 0,53 ммоль/л.
Данные инструментальных исследований
КАГ от 26.07.2024. Заключение: начальный атеросклероз КА.
ЭхоКГ от 26.07.2024. Аорта уплотнена, корень 3,4 см. Левое предсердие (ЛП) не увеличено, переднезад-ний размер (ПЗР) 3,1 см, объем ЛП 38 мл, индекс объема ЛП 25,17 мл/м2, площадь ЛП 17 см2. Полость ЛЖ не расширена, конечно-диастолический размер (КДР) 4,4 см, конечно-систолический размер (КСР) 2,6 см. Сократительная функция миокарда ЛЖ удовлетворительная — фракция выброса (ФВ) ЛЖ 60%. Нарушений локальной сократимости ЛЖ не выявлено. Межжелудочковая перегородка (МЖП) не утолщена, толщина МЖП 1 см. Задняя стенка ЛЖ не утолщена, толщина задней стенки ЛЖ 1 см. Масса миокарда ЛЖ (ММЛЖ) 150,56 г, индекс ММЛЖ 99,71 г/м2. Аортальный клапан (АК): створки уплотнены, амплитуда раскрытия нормальная. Митральный клапан (МК): створки не уплотнены. Трикуспидальный клапан (ТК): створки не уплотнены, дисплазия створок. Правое предсердие (ПП) не расширено. Правый желудочек (ПЖ) не расширен, ПЗР 2,8 см. Легочная артерия (ЛА) не расширена, ствол ЛА 2,6 см, правая ветвь ЛА 1,8 см, левая ветвь ЛА 1,5 см. Нижняя полая вена не расширена, коллабирует >50%. Признаки легочной гипертензии есть: СДЛА 38 мм рт. ст., максимальный систолический градиент на ТК 33 мм рт. ст.; давление заклинивания ЛА 9 мм рт. ст. Признаков обструкции выносящего тракта ЛЖ нет. Патологические потоки в полостях сердца не выявлены. Признаки недостаточности клапанов: МК 1–2-й степени, ТК 2–3-й степени, несколько струй. Трансмитральный поток — диастолическая функция миокарда ЛЖ нарушена по типу замедленной релаксации. Заключение: уплотнение стенок аорты. Размеры камер сердца не увеличены. Зон нарушенной сократимости миокарда ЛЖ не выявлено. Общая сократимость миокарда ЛЖ удовлетворительная. Нарушена диастолическая функция миокарда ЛЖ. Митральная регургитация 1–2-й степени. Трикуспидальная регургитация 2–3-й степени. Небольшое повышение СДЛА.
Дуплексное сканирование (ДС) вен нижних конечностей от 26.07.2024. Заключение: сафено-феморальные соустья с обеих сторон не расширены, сжимаемы до конца, без признаков тромбоза; проба Вальсальвы не проводилась. Большие подкожные вены с обеих сторон на бедре и голени не расширены, сжимаемы до конца, без признаков тромбоза, стенки вен не утолщены. Глубокие вены с обеих сторон на бедре не расширены, на голени симметрично расширены, межмышечные вены симметрично расширены, сжимаемы до конца, без достоверных признаков тромбоза и клапанной недостаточности. Малые подкожные вены с обеих сторон не расширены, сжимаемы до конца, без признаков тромбоза, стенки вен уплотнены. Суральные вены с обеих сторон расширены, сжимаемы до конца, без признаков тромбоза. В дистальной трети обеих голеней лоцируются единичные перфорантные вены диаметром до 2 мм, без признаков несостоятельности.
Мультиспиральная компьютерная томография (МСКТ), ангиопульмонография от 26.07.2024. Ствол ЛА не расширен — 2,5 см, умеренно расширены ветви ЛА: правая ЛА — 2,3 см, левая ЛА — 2,2 см. Тромботические массы в просветах ЛА и ее ветвей не визуализируются. Очаговые и инфильтративные изменения в легких не определяются. Плевродиафрагмальные спайки слева. Жидкость в полости перикарда и плевральных полостях не определяется. На перфузионных картах определяются симметричные «пятнистые» дефекты перфузии в периферических отделах легких, не характерные для тромбоэмболии. Заключение: данных за тромбоэмболию легочных артерий не получено.
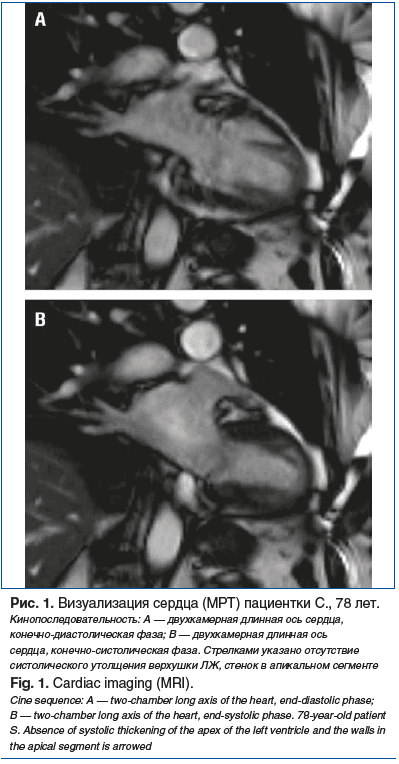
Магнитно-резонансная томография (МРТ) сердца и магистральных сосудов от 29.07.2024. Отмечается расширение камеры ПП (линейный размер — 55 мм). Левые камеры сердца, ПЖ не расширены. Индексированный конечно-диастолический объем (КДО) ЛЖ 49 мл/м2, КДР ПЖ 40 мм, линейный размер ЛП 35 мм. Толщина миокарда ПЖ 3 мм. Нарушение сократимости сводной стенки ПЖ не отмечено. Толщина миокарда ЛЖ в пределах нормальных значений. При киноМРТ определяется отсутствие систолического утолщения верхушки, всех стенок в апикальном сегменте, передней стенки в среднем сегменте ЛЖ (рис. 1). ФВ ЛЖ ~60%. Отмечается гиперкинез нижней стенки и МЖП в базальном сегменте ЛЖ.
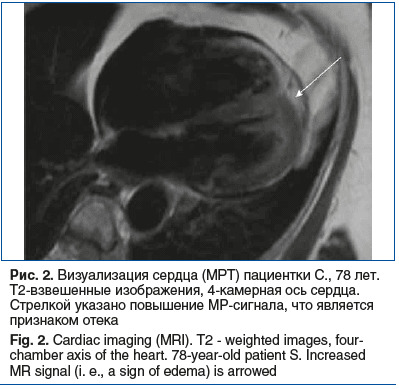
На Т2-взвешенном изображении (Т2-ВИ) определяется умеренно выраженный отек миокарда передней стенки в среднем сегменте, всех стенок в апикальном сегменте ЛЖ и верхушки (рис. 2). Грудная аорта имеет ровные контуры, отмечается однородный сигнал от кровотока в ее просвете. ЛА и ее ветви не расширены. В полости перикарда небольшое скопление жидкости.
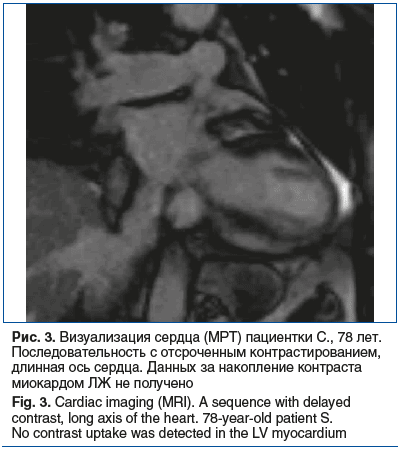
29.07.2024 проведена МРТ сердца с контрастированием. После введения контрастного препарата данных за патологическое накопление контраста в миокарде желудочков не получено (рис. 3). Заключение: наличие зоны нарушенной сократимости миокарда ЛЖ верхушечно-передней локализации с признаками отека при отсутствии в миокарде этой зоны некроза может соответствовать стресс-индуцированной кардиомиопатии (такоцубо). Расширение камеры ПП.
Спирометрия с компьютерной обработкой данных (функция внешнего дыхания) от 30.07.2024. Заключение: жизненная емкость легких выше возрастной нормы, показатели проходимости дыхательных путей в пределах возрастной нормы.
Дуплексное сканирование брахиоцефальных артерий (БЦА) от 31.07.2024: при исследовании брахиоцефального ствола (БС), обеих общих (ОСА), внутренних (ВСА), наружных сонных артерий (НСА), обеих позвоночных (ПА) и подключичных артерий выявлено: стеноз 25–30% в бифуркации БС за счет гомогенной атеросклеротической бляшки (АСБ) средней эхогенности, с переходом на устье правой подключичной артерии, где стеноз 30%. Утолщение передней и задней стенки в бифуркации правой ОСА (толщина интима-медиа (ТИМ) 1,1–1,2 мм), задней стенки в средней трети левой ОСА (ТИМ 1,1 мм), передней стенки в проксимальной трети левой ВСА (ТИМ 1,0 мм). Стеноз 25–30% на границе дистальной трети и бифуркации левой ОСА за счет гомогенной АСБ средней эхогенности, по задней стенке — с локальным кальцинозом. C-образные изгибы: БС, правой подключичной артерии в проксимальной трети. S-образный изгиб левой ПА в проксимальной трети. Непрямолинейный ход обеих ПА в канале поперечных отростков шейных позвонков.
Холтеровское мониторирование ЭКГ (ХМЭКГ) от 31.07.2024. Заключение: за время ХМЭКГ регистрируется синусовый ритм со средней ЧСС 63 в 1 мин (минимальная ЧСС 49 в 1 мин в 04:48, максимальная — 86 в 1 мин в 17:37). Зарегистрировано: 194 одиночных, 1 куплет наджелудочковых экстрасистол, эпизоды би- и тригеминии. Достоверной ишемической динамики сегмента ST не выявлено.
По результатам проведенного обследования больной был выставлен клинический заключительный диагноз. Основное заболевание: стресс-индуцированная кардиомиопатия такоцубо. Сочетанные: атеросклероз брахио-цефальных артерий (максимальный стеноз в области бифуркации брахиоцефального ствола 30%). Фоновые: гипертоническая болезнь сердца III стадии, контролируемая артериальная гипертензия. Риск сердечно-сосудистых осложнений 4 (очень высокий). Сопутствующие заболевания: хронический холецистит, стадии ремиссии. Варикозная болезнь вен нижних конечностей.
В отделении была проведена терапия: апиксабан 5 мг 2 р/сут (утром и вечером), тикагрелор 90 мг 2 р/сут (утром и вечером), ацетилсалициловая кислота 100 мг вечером, эналаприл 2,5 мг 2 раза в день (утром и вечером), бисопролол 2,5 мг утром, аторвастатин 40 мг вечером, омепразол 20 мг вечером.
Особенности течения заболевания. Пациентка 78 лет госпитализирована с диагнозом «ОИМ без подъема сегмента ST». При поступлении состояние пациентки стабильное, жалоб на боли ангинозного характера не предъявляла, явления сердечной недостаточности (СН) клинически выражены не были. По данным ЭКГ синусовый ритм, ишемических изменений выявлено не было. По результатам ЭхоКГ полости сердца не расширены, глобальная сократимость миокарда ЛЖ удовлетворительная, зон нарушения локальной сократимости выявлено не было. В анализах крови отмечалось монотонное повышение уровня высокочувствительного тропонина Т. С учетом отсутствия жалоб на боли в грудной клетке, ишемических изменений на ЭКГ и зон нарушения сократимости по данным ЭхоКГ показаний к экстренному ангиографическому исследованию не было. При проведении в дальнейшем КАГ диагностически значимого стенозирования артерий не выявлено. С учетом данных анамнеза (тромбоз вен нижних конечностей) была выполнена МСКТ-ангиопульмонография: тромботических масс в просветах ЛА и ее ветвей не выявлено, очаговые и инфильтративные изменения в легких не определяются. Для исключения ОИМ без обструктивного поражения КА была выполнена МРТ сердца с контрастированием: глобальная сократимость миокарда ЛЖ удовлетворительная, выявлены гиперкинез нижней стенки ЛЖ и МЖП в базальном сегменте, зоны нарушенной сократимости миокарда ЛЖ верхушечно-передней локализации с признаками отека при отсутствии в миокарде этой зоны некроза. В течение госпитализации у пациентки было несколько эпизодов затруднения дыхания, чувства «кома в горле» на фоне тревоги и панических атак. С целью дифференциальной диагностики генеза одышки проводилась спирометрия, согласно результатам которой диагностически значимых изменений не выявлено. При ХМЭКГ: клинически значимых нарушений ритма и проводимости выявлено не было, диагностически значимых диспозиций сегмента ST нет. С учетом нецелевых значений липидного профиля (ЛПНП 4 мкмоль/л) была инициирована гиполипидемическая терапия.
Пациентка выписана 31.07.2024 в удовлетворительном состоянии под наблюдение кардиолога по месту жительства.
Рекомендации
Соблюдение диеты с ограничением продуктов с повышенным содержанием холестерина, ограничение приема жиров животного происхождения, сладкого, мучного, ограничение потребления поваренной соли, увеличение потребления овощей, фруктов, рыбы.
Режим с ограничением интенсивных психоэмоциональных и физических нагрузок. Ежедневные физические нагрузки — ходьба по 30 мин в день 3–4 дня в неделю.
Постоянный прием препаратов:
бисопролол 2,5 мг утром под контролем АД и ЧСС;
аторвастатин 80 мг / розувастатин 40 мг вечером после еды под контролем уровня Хс (рекомендуемый уровень ЛПНП <1,4 ммоль/л), контроль сывороточных уровней АЛТ, АСТ, КФК через 1 мес. При достижении рекомендуемых значений продолжить прием в рекомендованной дозировке, контроль 1 раз в 36 мес. Допустимое повышение уровня АСТ, АЛТ — не более чем в 3 раза от верхней границы нормы, КФК — не более чем в 5 раз от верхней границы нормы.
ЭхоКГ, ДС БЦА, ХМЭКГ 1 раз в год.
Наблюдение кардиологом по месту жительства. Самостоятельный контроль АД, ЧСС (ежедневно).
Консультация психотерапевта.
Обсуждение
В последнее время КТ все чаще диагностируется и описывается в литературе [10–12]. Точная этиология и патогенез КТ до сих пор неясны [10–12]. Наиболее распространенными являются предположения о катехоламин-индуцированной кардиотоксичности и микрососудистой дисфункции [10–12]. К факторам риска КТ относятся дефицит эстрогенов, эмоциональный и физический стресс, а также генетическая предрасположенность [10–12]. У пациентов с КТ обычно наблюдаются симптомы и признаки, напоминающие ОКС, но без диагностически значимых стенозов КА [10–12]. При этом заболевании работа сердца восстанавливается спонтанно у большинства пациентов в течение 1 мес. [10–12]. При КТ отмечается значимое увеличение сывороточных уровней адреналина и норадреналина [10, 11]. Довольно часто у лиц с данным видом кардиопатии встречаются психологические расстройства [10, 11].
Типичным при КТ является обращение в медицинское учреждение женщины в постменопаузе с болью в груди, одышкой, сердцебиением, тошнотой и/или обмороком, которым предшествует эмоциональный или физический триг-гер [10–12]. Однако отсутствие этого триггера не исключает развитие КТ [10–12]. Описанная картина характерна и для нашего клинического наблюдения: женщина в постменопаузе, эмоционально неустойчива. Причиной обращения за медицинской помощью явились разлитые боли в грудной клетке жгучего характера.
Пациентам с КТ необходимо в неотложном порядке провести лабораторно-инструментальное обследование для исключения коронарной катастрофы [10, 11, 13]. На ЭКГ могут регистрироваться подъем или депрессия сегмента ST, блокада левой ножки пучка Гиса, инверсия зубца Т, удлинение интервала QT, атриовентрикулярная блокада, фибрилляция предсердий и другие изменения [10, 11, 13]. Анализ биомаркеров крови может выявить повышенные уровни тропонина Т и мозгового натрийуретического пептида (МНУП), в то время как КФК остается в норме или умеренно повышена [10, 11, 13]. У нашей пациентки не было диагностически значимых изменений на ЭКГ, но отмечено значимое повышение уровня высокочувствительного тропонина Т.
Широко используемым методом инструментальной диагностики КТ является ЭхоКГ, при которой можно выявить нарушения сократимости миокарда [10, 11]. В нашем клиническом наблюдении при проведении ЭхоКГ нарушения регионарной и глобальной сократимости сердца не установлены. Большинству пациентов с КТ необходимо проведение КАГ, которая обычно не выявляет гемодинамически значимых изменений [10, 11, 13]. По данным КАГ у нашей пациентки выявлен начальный атеросклероз КА. В связи с отсутствием изменений на ЭКГ и ЭхоКГ нами была выполнена МРТ сердца, при которой обнаружены гиперкинез нижней стенки и МЖП в базальном сегменте, наличие зоны нарушенной сократимости миокарда ЛЖ верхушечно-передней локализации с признаками отека при отсутствии в миокарде этой зоны некроза, что соответствует стресс-индуцированной КТ.
Тяжесть КТ варьирует от легких симптомов, как в нашем клиническом наблюдении, до угрожающего жизни кардио-генного шока и отека легких. КТ считается относительно доброкачественным заболеванием, прогноз при отсутствии тяжелых сопутствующих заболеваний при поступлении является благоприятным [10, 11, 13]. Примерно через 4–6 нед. после выписки из стационара рекомендуется проведение контрольной ЭхоКГ [10, 11]. Как правило, параметры ЭхоКГ нормализуются в течение 3–8 нед. [10, 11]. Однако следует отметить, что КТ имеет частоту рецидивов 1,8%, а отдаленная летальность составляет примерно 5,6% в год [14]. Факторы, которые прогнозируют неблагоприятные исходы: КТ, связанная с физическими триггерами, мужской пол, возраст старше 75 лет, острые неврологические или психические расстройства, удлинение интервала QT, подъем сегмента ST, высокие значения МНУП и тропонина Т, повышение количества лейкоцитов в крови, снижение ФВ ЛЖ при обращении, умеренная и тяжелая митральная регургитация, поражение ПЖ, разрыв свободной стенки ЛЖ или МЖП, наличие градиента в выносящем тракте ЛЖ [10, 11, 14]. Возникновение опасных для жизни осложнений требует незамедлительного вмешательства с последующим тщательным наблюдением [10, 11]. До сих пор данные исследований, посвященных долгосрочному наблюдению за лицами с КТ, весьма ограниченны, а естественное течение этого заболевания остается загадкой [10, 11, 15].
Заключение
Кардиомиопатия такоцубо является обратимой кардио-миопатией. Уровень катехоламинов играет важную роль в патогенезе КТ, поэтому ее также называют стрессовой кардиомиопатией. На сегодняшний день КТ встречается все чаще, что связано с усовершенствованием и широким внедрением в клиническую практику методов инструментальной и лабораторной диагностики. Тем не менее диагноз устанавливается не всегда, что, прежде всего, обусловлено недостаточной осведомленностью врачей о данном заболевании. Из-за сходства с ОКС следует проводить тщательную дифференциальную диагностику с этим синдромом. Наше клиническое наблюдение описывает верифицированную КТ у 78-летней пациентки. Использование современных визуализирующих и лабораторных методов способствовала точному и быстрому выявлению КТ как основной причины обращения пациентки за медпомощью. Индивидуальный план лечения, включающий антиагреганты, антикоагулянты и β-адреноблокаторы, был направлен на устранение гемодинамической нестабильности и оптимизацию сердечной функции в остром периоде и предотвращение рецидива заболевания. Уделяя внимание как кардиологическим, так и психологическим аспектам лечения, медицинские работники могут оптимизировать результаты и повысить качество жизни пациентов, страдающих этим уникальным сердечным синдромом.
Сведения об авторах:
Алиева Амина Магомедовна — к.м.н., доцент кафедры госпитальной терапии им. акад. Г.И. Сторожакова Института клинической медицины ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России (Пироговский Университет); 117513, Россия, г. Москва, ул. Островитянова, д. 1, стр. 6; ORCID iD 0000-0001-5416-8579
Резник Елена Владимировна — д.м.н., доцент, заведующая кафедрой пропедевтики внутренних болезней № 2 Института клинической медицины ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России (Пироговский Университет); 117513, Россия, г. Москва, ул. Островитянова, д. 1, стр. 6; ORCID iD 0000-0001-7479-418X
Хачирова Эльвира Азреталиевна — к.м.н., доцент кафедры пропедевтики внутренних болезней № 2 Института клинической медицины ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России (Пироговский Университет); 117513, Россия, г. Москва, ул. Островитянова, д. 1, стр. 6; ORCID iD 0000-0003-2523-8907
Светлаков Вячеслав Игоревич — ассистент кафедры госпитальной терапии им. акад. Г.И. Сторожакова Института клинической медицины ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России (Пироговский Университет); 117513, Россия, г. Москва, ул. Островитянова, д. 1, стр. 6; ORCID iD 0000-0001-8654-4030
Теплова Наталья Вадимовна — д.м.н., профессор, заведующая кафедрой клинической фармакологии Института клинической медицины ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России (Пироговский Университет); 117513, Россия, г. Москва, ул. Островитянова, д. 1, стр. 6; ORCID iD 0000-0002-7181-4680
Буторова Екатерина Александровна — к.м.н., заведующая отделением лучевой диагностики ФГБУ «НМИЦК им. ак. Е.И. Чазова» Минздрава России; 121552, Россия, г. Москва, ул. Академика Чазова, д. 15А; ОRCID iD 0000-0001-9706-7049
Певзнер Дмитрий Вольфович — д.м.н., заведующий отделением неотложной кардиологии ФГБУ «НМИЦК им. ак. Е.И. Чазова» Минздрава России; 121552, Россия, г. Москва, ул. Академика Чазова, д. 15А; ORCID iD 0000-0002-5290-0065
Терещенко Андрей Сергеевич — к.м.н., старший научный сотрудник отдела рентгенэндоваскулярных методов диагностики и лечения ФГБУ «НМИЦК им. ак. Е.И. Чазова» Минздрава России; 121552, Россия, г. Москва, ул. Академика Чазова, д. 15А; ORCID iD 0000-0002-4198-0522
Воронкова Кира Владимировна — д.м.н., профессор кафедры неврологии Института непрерывного образования и профессионального развития ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России (Пироговский Уни-
верситет); 117513, Россия, г. Москва, ул. Островитянова, д. 1, стр. 6; ORCID iD 0000-0003-1111-6378
Рахаев Алик Магомедович — д.м.н., профессор, профессор кафедры детских болезней, акушерства и гинекологии медицинского факультета Кабардино-Балкарского государственного университета им. Х.М. Бербекова; 360004, Россия, г. Нальчик, ул. Чернышевского, д. 173; ORCID iD 0000-0001-9601-1174
Асанов Алим Орусбиевич — к.м.н., доцент кафедры неврологии, психиатрии и наркологии Кабардино-Балкарского государственного университета им. Х.М. Бербекова; 360004, Россия, г. Нальчик, ул. Чернышевского, д. 173; ORCID iD 0009-0000-2507-4530
Абишев Артур Михайлович — врач-кардиолог приемного отделения ФГБУ «НМИЦК им. ак. Е.И. Чазова» Минздрава России; 121552, Россия, г. Москва, ул. Академика Чазова, д. 15А; ORCID iD 0009-0003-7880-1617
Султангалиева Альбина Булатовна — студентка 6-го курса лечебного факультета ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России (Пироговский Университет); 117513, Россия, г. Москва, ул. Островитянова, д. 1, стр. 6; ORCID iD 0009-0008-4194-8486
Мусукаев Азрет Алимович — студент 5-го курса лечебного факультета ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России (Пироговский Университет); 117513, Россия, г. Москва, ул. Островитянова, д. 1, стр. 6; ORCID iD 0009-0003-7010-4470
Никитин Игорь Геннадиевич — д.м.н., профессор, заведующий кафедрой госпитальной терапии им. акад. Г.И. Сторожакова Института клинической медицины ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России (Пироговский Университет); 117513, Россия, г. Москва, ул. Островитянова, д. 1, стр. 6; ORCID iD 0000-0003-1699-0881
Контактная информация: Алиева Амина Магомедовна, e-mail: amisha_alieva@mail.ru
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 11.01.2025.
Поступила после рецензирования 04.02.2025.
Принята в печать 27.02.2025.
About the authors:
Amina M. Alieva — C. Sc. (Med.), Assistant Professor of the Academician G.I. Storozhakov Department of Hospital Therapy, Institute of Clinical Medicine, Pirogov Russian National Research Medical University; 1, build. 6, Ostrovityanov str., Moscow, 117437, Russian Federation; ORCID iD 0000-0001-5416-8579
Elena V. Reznik — Dr. Sc. (Med.), Assistant Professor, Head of the Department of Propaedeutics of Internal Diseases No. 2, Institute of Clinical Medicine, Pirogov Russian National Research Medical University; 1, build. 6, Ostrovityanov str., Moscow, 117437, Russian Federation; ORCID iD 0000-0001-7479-418X
Elvira A. Khachirova — C. Sc. (Med.), Assistant Professor of the Department of Propaedeutics of Internal Diseases No. 2, Institute of Clinical Medicine, Pirogov Russian National Research Medical University; 1, build. 6, Ostrovityanov str., Moscow, 117437, Russian Federation; ORCID iD 0000-0003-2523-8907
Vyacheslav I. Svetlakov — Teaching Assistant of the Academician G.I. Storozhakov Department of Hospital Therapy, Institute of Clinical Medicine, Pirogov Russian National
Research Medical University; 1, build. 6, Ostrovityanov str., Moscow, 117437, Russian Federation; ORCID iD 0000-0001-8654-4030
Natalia V. Teplova — Dr. Sc. (Med.), Professor, Head of the Department of Clinical Pharmacology, Institute of Clinical Medicine, Pirogov Russian National Research Medical University; 1, build. 6, Ostrovityanov str., Moscow, 117437, Russian Federation; ORCID iD 0000-0002-7181-4680
Ekaterina A. Butorova — C. Sc. (Med.), Head of the Department of Radiodiagnosis, Acad. E.I. Chazov National Medical Research Center of Cardiology; 15A, Acad. Chazov str., Moscow, 121552, Russian Federation; ORCID iD 0000-0001-9706-7049
Dmitryi V. Pevzner — Dr. Sc. (Med.), Head of the Department of Emergency Cardiology, Acad. E.I. Chazov National Medical Research Center of Cardiology; 15A, Acad. Chazov str., Moscow, 121552, Russian Federation; ORCID iD 0000-0002-5290-0065
Andrey S. Tereshchenko — C. Sc. (Med.), Senior Scientific Officer of the Department of X-ray Endovascular Methods of Diagnosis and Treatment, Acad. E.I. Chazov National Medical Research Center of Cardiology; 15A, Acad. Chazov str., Moscow, 121552, Russian Federation; ORCID iD 0000-0002-4198-0522
Kira V. Voronkova — Dr. Sc. (Med.), Professor of the Department of Neurology, Institute of Continuing Education and Professional Development, Pirogov Russian National Research Medical University; 1, build. 6, Ostrovityanov str., Moscow, 117437, Russian Federation; ORCID iD 0000-0003-1111-6378
Alik M. Rakhaev — Dr. Sc. (Med.), Professor, Professor of the Department of Pediatric Diseases, Obstetrics and Gynecology, H.M. Berbekov Kabardian-Balkar State University, Nalchik, Russian Federation; 173, Chernyshevskiy str., Nalchik, 360004, Russian Federation; ORCID iD 0000-0001-9601-1174
Alim O. Asanov — C. Sc. (Med.), Assistant Professor of the Department of Neurology, Psychiatry and Narcology, H.M. Berbekov Kabardian-Balkar State University, Nalchik, Russian Federation; 173, Chernyshevskiy str., Nalchik, 360004, Russian Federation; ORCID iD 0009-0000-2507-4530
Artur M. Abishev — Cardiologist, Admission Department, Acad. E.I. Chazov National Medical Research Center of Cardiology; 15A, Acad. Chazov str., Moscow, 121552, Russian Federation; ORCID iD 0009-0003-7880-1617
Albina B. Sultangalieva — 6th-year Student of the Faculty of General Medicine, Pirogov Russian National Research Medical University; 1, build. 6, Ostrovityanov str., Moscow, 117437, Russian Federation; ORCID iD 0009-0008-4194-8486
Azret A. Musukaev — 5th-year Student of the Faculty of General Medicine, Pirogov Russian National Research Medical University; 1, build. 6, Ostrovityanov str., Moscow, 117437, Russian Federation; ORCID iD 0009-0003-7010-4470
Igor G. Nikitin — Dr. Sc. (Med.), Professor, Head of the Academician G.I. Storozhakov Department of Hospital Therapy, Institute of Clinical Medicine, Pirogov Russian National Research Medical University; 1, build. 6, Ostrovityanov str., Moscow, 117437, Russian Federation; ORCID iD 0000-0003-1699-0881
Contact information: Amina M. Alieva, e-mail: amisha_alieva@mail.ru
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interest.
Received 11.01.2025.
Revised 04.02.2025.
Accepted 27.02.2025.
Информация с rmj.ru






