Есть ли связь между
синдромом обструктивного апноэ сна и
фаринголарингеальным рефлюксом?
С. М.
Мельник, А. С. Лопатин
ФГБУ «Поликлиника № 1» Управления делами
Президента Российской Федерации
РЕФЕРАТ. В исследовании с 96
пациентами мы выявили, что больные с синдромом обструктивного апноэ сна и сопутствующей
рефлюксной патологией отмечают достоверно
более выраженные жалобы на храп, дневную
сонливость, головную боль и колебания
артериального давления, по данным анкеты
скрининга и шкалы дневной сонливости (р ˂
0,05). У этих больных чаще встречались
проявления хронического фарингита (у 46,9% по
сравнению с 25,5%, р = 0,044), гипертрофии
небных миндалин до II–III степени (51% и
38,3%) и рефлюкс-ассоциированного ларингита.
Стандартный курс противорефлюксной терапии не
оказал достоверного положительного влияния на
клинические проявления синдрома обструктивного
апноэ сна. Однако отмечено уменьшение
проявлений рефлюкса после хирургического
лечения синдрома обструктивного апноэ –
функциональной многоуровневой хирургии,
включающей увулопатопластику.
КЛЮЧЕВЫЕ СЛОВА: синдром обструктивного
апноэ сна, ГЭРБ, фаринголарингеальный рефлюкс,
рефлюкс-ларингит, pH-метрия пищевода,
противорефлюксная терапия, ингибиторы
протонной помпы, увулопатопластика.
Важность своевременной диагностики и
адекватного лечения синдрома обструктивного
апноэ сна (СОАС) в настоящий момент не
вызывает сомнений. Другой насущной проблемой
современной медицины становятся
гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
и фаринголарингеальный рефлюкс (ФЛР),
значительно снижающие качество жизни пациентов
и приводящие подчас к тяжелым осложнениям.
Термин ФЛР был официально утвержден
Американской академией отоларингологии и
хирургии головы и шеи в 2002 году. Им
обозначают заброс желудочного содержимого,
желчных кислот и панкреатических ферментов
выше верхнего пищеводного сфинктера в гортань
и глотку. В связи с разными уровнями поражения
пищеварительного тракта и отличающейся
клинической картиной ФЛР и ГЭРБ сейчас принято
разделять. С клинической точки зрения СОАС и
рефлюксная патология имеют общие
предрасполагающие факторы и схожие моменты
патогенеза – это мужской пол, ожирение,
курение, прием алкоголя и снотворных
препаратов. Рефлюксная патология обычно
развивается вследствие повышения
внутрибрюшного давления, которое в случае
сочетания с СОАС вызывается в том числе и
эпизодами остановок дыхания.
Цель исследования
Оценить возможную связь и особенности
совместного течения СОАС и рефлюксной
патологии, выявить характерные изменения со
стороны лор-органов при их сочетании, а также
оценить эффект различных лечебных мероприятий
на течение обеих болезней.
В исследование вошли 96 пациентов с
подтвержденным диагнозом СОАС, находившиеся на
лечении в клинике болезней уха, горла и носа
Первого МГМУ имени И. М. Сеченова, а также в
оториноларингологическом отделении поликлиники
№ 1 Управления делами Президента РФ за период
с 2011 по 2015 год. Возраст больных составил
от 18 до 78 лет (средний возраст – 47 ± 12,11
года). Женщин было 27, мужчин – 69. Все
больные, вошедшие в исследование, были
распределены следующим образом: группа I
(основная) – 49 пациентов с СОАС и
подтвержденной данными суточной рН-метрии
пищевода рефлюксной патологией (ФРЛ и/или ГЭРБ),
подгруппа Ia – 20 больных из группы I, которым
проводился курс противорефлюксной терапии,
подгруппа Ib – 14 пациентов из группы I,
которым проводилось хирургическое лечение по
поводу СОАС, группа II (контрольная) – 47
больных с СОАС без сопутствующей рефлюксной
патологии. По полу, возрасту, степени ожирения
группы были статистически однородны.
В качестве скрининговых методов диагностики
СОАС и рефлюксных болезней мы использовали
валидизированные, переведенные на русский язык
анкеты. Для выявления СОАС применялась
специальная анкета, позволяющая предположить
наличие этого заболевания с вероятностью 96%,
и Эпвортская шкала сонливости (Epworth
sleepenes scale), определяющая степень
развития сонливости в различных бытовых
ситуациях. Опросник «Индекс симптомов рефлюкса»
(ИСР) применялся с целью анализа выраженности
проявлений рефлюксной патологии [2, 3, 4].
Стандартное обследование пациентов включало
осмотр лор-органов с использованием эндоскопии
и видеоларингоскопии, результаты
видеоларингоскопии заносились в таблицу оценки
наличия ФЛР – Reflux Finding Score. В этой
таблице в баллах оценивают наличие слизистого
отделяемого, отека, грануляций и гипертрофии
тканей гортани. При сумме баллов более 7
вероятность ФЛР составляет 95% [1].
Кардиореспираторный мониторинг ночного сна
проводился с использованием аппарата ApneaLink
ResМed (Австралия), что позволяло выявить и
оценить степень тяжести СОАС. Для диагностики
рефлюксной патологии использовалась суточная
трансназальная многоуровневая рН-метрия
пищевода и глотки на ацидогастромониторе
«Гастроскан-24». После аппликационной
анестезии и анемизации слизистой оболочки
полости носа трансназально устанавливали зонд,
дистальный измерительный электрод которого
располагался в пищеводе выше нижнего
пищеводного сфинктера, а проксимальный датчик
– в гортанной части глотки на уровне
черпаловидных хрящей под визуальным контролем
при видеоларингоскопии.
Распространенность ФЛР и ГЭРБ, а также их
сочетания у больных с СОАС была изучена на
основе анализа результатов обследований всех
пациентов с СОАС, включенных в исследование. В
целом разные варианты рефлюксной патологии
были выявлены у 51% пациентов, страдающих СОАС,
в том числе ФЛР – у 38,5%, ГЭРБ – у 25%
обследованных. Таким образом, у каждого
второго пациента с СОАС выявлена рефлюксная
патология, причем у каждого третьего в форме
ФЛР. Согласно классификации ВОЗ, мы
распределили больных, включенных в
исследование, на следующие группы по
возрастам: до 35 лет – пациенты раннего
взрослого возраста, 36–45 лет – среднего
взрослого возраста, 46–60 лет – позднего
взрослого возраста и старше 60 лет – пожилого.
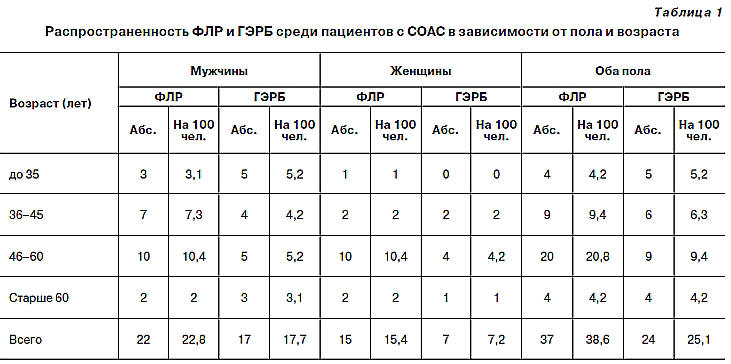
Наиболее часто ФЛР и ГЭРБ встречалась в
позднем взрослом возрасте и у мужчин, и у
женщин (10,4 и 9,4 на 100 населения
соответственно). У женщин проявления ГЭРБ
развивались в более старшем возрасте по
сравнению с мужчинами (таблица 1.
Распространенность ФЛР и ГЭРБ среди пациентов
с СОАС в зависимости от пола и возраста).
При изучении особенностей анатомического
строения ротоглотки мы установили, что в
группе I практически в два раза чаще по
сравнению с группой II встречался хронический
фарингит: 46,9% и 25,5% соответственно (р =
0,044), причем у 63% пациентов основной группы
выявлена его гипертрофическая форма с
гиперплазией лимфоидной ткани задней стенки
глотки и боковых валиков. Гипертрофия небных
миндалин II–III степени выявлена у 51% и 38,3%
обследуемых в группах соответственно, однако
различия по последнему параметру не являлись
достоверными (р = 0,296). В обеих группах
часто встречалась гипертрофия мягкого неба
(увеличение его длины ≥ 35 мм и толщины ≥ 10
мм соответственно), а также увеличение корня
языка (в среднем у каждого четвертого
обследуемого). Оценивая результаты
видеоларингоскопии в группе I, мы получили
среднее значение баллов таблицы оценки наличия
ФЛР 9,18 ± 0,82. В контрольной группе среднее
значение оказалось равным 5,02 ± 0,64, что
продемонстрировало достоверное различие по
этому показателю между группами I и II (р =
0,031).
Выраженность жалоб на храп, дневную
сонливость, колебания артериального давления и
головную боль определялись на основании
результатов анкет. По анкете скрининга СОАС
среднее значение баллов в группе I составило
7,43 ± 0,46 (разброс от 2 до 14), а в группе
II – 4,68 ± 0,30 (разброс от 1 до 9). В
соответствии с «ключом» анкеты в обеих группах
средний балл превышал значение 4, что давало
основания предположить наличие СОАС с
вероятностью в 96%, однако показатели в
группах статистически значимо различались (р <
0,001). Средний балл Эпвортской шкалы
сонливости в группе I составил 9,24 ± 0,62
(разброс от 1 до 21), в группе II этот
показатель равнялся 6,98 ± 0,44 (от 1 до 13).
В обеих группах средний балл находился в
пределах 6–10, что соответствовало умеренной
дневной сонливости, и здесь тоже было получено
статистически достоверное различие (р < 0,05).
Среднее значение ИСР до лечения в группе I
составило 14,53 ± 1,12 (разброс от 2 до 38
баллов), в группе II этот показатель составил
8,66 ± 1,09 (от 0 до 35). В соответствии с
«ключом» опросника в группе I диагноз ФЛР
расценивался как несомненный, а в группе II
вероятность наличия ФЛР была сомнительной.
Различия между группами по среднему значению
ИСР оказались также достоверными (р < 0,001).
Эти результаты соответствовали наличию
диагноза ГЭРБ или ФЛР у пациентов,
подтвержденных суточной рН-метрией, и
заключению гастроэнтеролога.
Результаты кардиореспираторного мониторинга в
группе I были следующими: среднее значение ИАГ
составило 30,34 ± 3,50 в час, что
соответствует среднетяжелой форме СОАС. Индекс
десатураций (ИД) равнялся 17,96 ± 2,31 в час,
храп регистрировался в среднем 67,4% ± 3,19%
от общего времени сна, среднее значение
сатурации составило 93,27%± 0,48%. В группе II
среднее значение ИАГ равнялось 26,27 ± 2,83 в
час, что также соответствует среднетяжелой
форме СОАС. ИД составлял 18,61 ± 2,26 в час,
храп регистрировался в течение 69,3%± 2,92%
времени сна, среднее значение сатурации
составило 93,79% ± 0,39%. Статистический
анализ установил, что по всем основным
показателям кардиореспираторного мониторинга
группы I и II можно считать однородными (р ˃
0,001).
Результаты суточной рН-метрии пищевода и
глотки
У пациентов контрольной группы при суточной
рН-метрии не было выявлено признаков рефлюкса
ни в пищеводе, ни в глотке. Мы
проанализировали результаты этого исследования
у больных основной группы, чтобы оценить
особенности течения рефлюксной патологии при
сопутствующем СОАС и сравнить их с
референсными значениями. На уровне
гортаноглотки (верхний датчик
рН-зонда) среднее число высоких рефлюксов
составило 11,71 ± 1,93. Для постановки
диагноза ФЛР использовался критерий,
предложенный G. N. Postma – наличие трех
эпизодов падения рН в гортаноглотке ниже 4,0
за сутки по данным рН-метрии [5]. Полученный
средний показатель превышает норму практически
в четыре раза, что свидетельствует о наличии
тяжелого ФЛР у таких пациентов. Средний
процент времени с кислым значением рН (меньше
4) составил 2,39% ± 0,64%, а число рефлюксов
продолжительностью больше 5 мин. – 1,18 ±
0,35. В нижнем отделе пищевода мы считали ГЭРБ
подтвержденной при частых, продолжительных
кислых значениях рефлюкса: однократном
закислении пищевода свыше 5 мин., а также если
время со значениями рН 4,0 и ниже превышает
4,5% всего времени исследования. По
результатам обобщенный показатель DeMeester в
среднем равнялся 20,24 ± 3,14 (при норме <
14,7), процент времени со значением рН меньше
4 составил 15,25 ± 2,8, число рефлюксов
длительностью более 5 мин. – 7,13 ± 1,58.
Полученные средние значения процента времени с
рН меньше 4 (выше 7,5) и числа рефлюксов
длиннее 5 мин. (выше 6,5) характеризуют
проявления в целом как ГЭРБ тяжелого течения.
Влияние курса противорефлюксной терапии на
течение СОАС. Курс противорефлюксной терапии
продолжительностью 3 месяца назначали
пациентам подгруппы Iа. Больным рекомендовали
отказаться от курения, алкоголя и
придерживаться диеты. Назначали ингибитор
протонной помпы – омепразол по 20 мг 2 раза в
день. При необходимости и после согласования с
гастроэнтерологом проводилась дополнительная
терапия лекарственными препаратами других
групп. После окончания курса пациенты повторно
заполняли анкеты и проходили
кардиореспираторный мониторинг.
Средний балл анкеты скрининга СОАС до лечения
равнялся 6,5 ± 0,73, среднее значение шкалы
дневной сонливости составило 9,85 ± 0,96,
средний балл ИСР – 14,0 ± 1,34. После лечения
средние баллы в опросниках составили: по
анкете скрининга СОАС – 6,4 ± 0,87, Эпвордской
шкале дневной сонливости – 9,95 ± 1,09, ИСР –
10,10 ± 1,58. Анализ показал, что среднее
значение по анкете скрининга СОАС и средний
показатель дневной сонливости после курса
противорефлюксной терапии достоверно не
изменились. Средний показатель ИСР отчетливо
снизился на 3,9 единицы, что говорит об
эффективности самого лечения. Динамика этого
показателя стремится к достоверности (р =
0,063), но не достигает ее.
Показатели кардиореспираторного мониторинга в
этой подгруппе изменились следующим образом:
до лечения среднее значение ИАГ составляло
27,22 ± 5,26 эпизодов в час, ИД – 13,84 ± 3,25
в час, средняя продолжительность храпа за ночь
– 67,25% ± 5,15%, значение насыщения крови
кислородом – 92,65 ± 0,96%. После курса
антирефлюксной терапии, по данным повторного
кардиореспираторного мониторинга, средний ИАГ
равнялся 23,49 ± 4,67 в час, ИД – 13,27 ±
2,62, время храпа – 62% ± 5,69%, средняя
сатурация – 93,5% ± 0,60%. Однако, несмотря на
улучшение, изменения всех показателей нельзя
считать достоверными (р < 0,001).
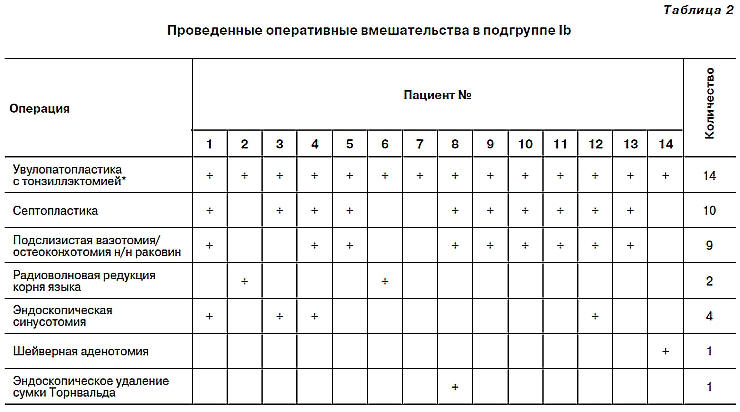
Влияние хирургического лечения СОАС на
проявления ФЛР и ГЭРБ. Пациентам из подгруппы
Ib проводилось хирургическое лечение по поводу
СОАС, которое основывалось на принципах
многоуровневой функциональной хирургии верхних
дыхательных путей. Операции в обязательном
порядке включали увулопатопластику с
тонзиллэктомией, при показаниях проводились
коррекция внутриносовых структур,
эндоскопические операции на околоносовых
пазухах и в носоглотке, операции на корне
языка (таблица 2. Проведенные оперативные
вмешательства в подгруппе Ib).
Через 3 месяца после операции пациентов
приглашали на контрольный осмотр, где они
повторно заполняли анкеты, выполнялся
кардиореспираторный мониторинг сна (рис. 1.
Пациент В., 52 года. Диагноз: СОАС тяжелой
степени. ФЛР. а – до операции (выполняется
установка рН-зонда – стрелка), б – через 3
недели после увулопатопластики (сформирован
новый небный язычок – стрелка), в – через 3
месяца после).

До лечения средний показатель анкеты
скрининга СОАС составил 8,57 ± 0,89 баллов,
среднее значение шкалы дневной сонливости
равнялось 7,86 ± 0,80 баллов, средний балл ИСР
– 10,29 ± 1,19. После лечения средние
показатели составили 4,07 ± 0,86, 5,79 ± 1,17,
5,50 ± 1,24 соответственно. При анализе
результатов можно отметить, что среднее
значение анкеты скрининга СОАС после операции
достоверно уменьшилось (р < 0,001) и средний
показатель дневной сонливости снизился со
стремлением к достоверности различий (р =
0,055). Среднее значение ИСР достоверно
снизилось (р < 0,050), что свидетельствует об
эффективности хирургического лечения не только
в отношении СОАС, но и в плане воздействия на
проявления рефлюксной патологии.
Показатели кардиореспираторного мониторинга
изменились следующим образом: до лечения
среднее значение ИАГ составляло 35,21 ± 7,13
эпизодов в час, ИД – 18,6 ± 3,74 в час,
среднее время храпа за ночь – 64,79% ± 6,41%,
значение насыщения крови кислородом – 94,0% ±
0,79%. Через 3 месяца после операции были
получены такие результаты: средний ИАГ
равнялся 21,82 ± 3,68 в час, ИД – 14,59 ±
2,99, среднее время храпа – 45,3% ± 5,20%,
средняя сатурация – 94,64% ± 0,55%. Таким
образом, со стремлением к достоверности
снизилось среднее значение ИАГ (р = 0,077),
достоверно сократился процент времени храпа (р
< 0,050). Улучшились также и показатели ИД и
средний уровень насыщения крови кислородом,
однако и эти изменения не были достоверными.
Заключение
На настоящий момент в мировой литературе
нет единого мнения о взаимосвязи СОАС и ФЛР/ГЭРБ,
в большинстве проведенных исследований
наблюдались небольшие и неоднородные группы
пациентов, и мы не встретили работ, изучавших
влияние хирургического лечения СОАС на данную
сочетанную патологию. В своем исследовании,
включающем 96 пациентов, нам удалось выявить
высокую распространенность ФЛР среди пациентов
с СОАС. Также мы отметили, что больные с
патологией сна и сопутствующим ФЛР или ГЭРБ
отмечают больше жалоб, характерных для СОАС, и
страдают более выраженной дневной сонливостью.
При сочетании СОАС с рефлюксной патологией
значительно чаще встречаются проявления
хронического фарингита, гипертрофии небных
миндалин (II–III степени) и
рефлюкс-ассоциированного ларингита, что
требует подчас отдельного лечения. Как и
большинство зарубежных исследователей, мы не
отметили положительного влияния курса
противорефлюксной терапии на течение СОАС как
со стороны субъективных проявлений
заболевания, так и по данным мониторирования
параметров сна. Возможно, это связано с
необратимостью анатомических изменений в
глотке, изначально вызванных рекфлюксом
(гипертрофия лимфоидной ткани глотки и мягкого
неба), даже после успешного купирования его
проявлений медикаментозными методами. Однако
интересной представляется тенденция к
уменьшению субъективных проявлений ФЛР после
хирургического лечения по поводу СОАС.
Возможными причинами такого позитивного
эффекта могут быть уменьшение числа эпизодов
подъема внутрибрюшного давления во время
остановок дыхания. Проблема взаимосвязи
обструктивной патологии сна, ФЛР и ГЭРБ не
теряет актуальности, а полученные нами
результаты указывают направления для
дальнейших научных работ в этой области.
Литература
1. Belafsky P. C., Postma G. N., Koufman J.
A. The Validity and Reliability of the Reflux
Finding Score (RFS) // Laryngoscop. –
2001. – Vol. 111. – Р. 1313–1317.
2. Belafsky P. C., Postma G. N., Koufman K. A.
Validity and reliability of the reflux symptom
index (RSI) // Voice. – 2002. –
N 16. – Р. 274–277.
3. Johns M. Reliability and factor analysis of
the Epworth Sleepiness Scale // Sleep. – 1992.
– Vol. 13. – Р. 376–381.
4. Lindberg E., Gislason T. Epidemiology of
sleep-related obstructive breathing // Sleep
Med Rev. – 2000. – N 4 (5). –
Р. 411–433.
5. Postma G. N. Ambulatory pH-monitoring
methodology // Ann. Otol. Rhinol. Laryngol. –
2000. – Vol. 109 (10). – Р. 10–14.
Статья опубликована на сайте
http://www.gastroscan.ru
материал MedLinks.ru







