Содержание статьи
Введение
Деформация грудной клетки является одной из причин, приводящих к формированию вентиляционной (гиперкапнической) формы хронической дыхательной недостаточности (ХДН) [1]. Наиболее часто этот тип нарушений легочной вентиляции наблюдается у пациентов с кифосколиозом (КС) [2]. КС Ц fредставляет собой мультидисциплинарную клиническую проблему с отсутствием четких рекомендаций по лечению. Несмотря на постепенно увеличивающееся количество информации о патогенезе респираторных нарушений при КС, существует необходимость в единых клинических рекомендациях по ведению этой когорты пациентов.
Кифосколиоз — это чрезмерное патологическое искривление позвоночника во фронтальной и сагиттальной плоскостях в сочетании с частичным поворотом вокруг собственной оси, вызванное аномалиями позвонков [3]. КС поражает около 1% населения, но только в 10% случаев наблюдаются значительные клинические симптомы [3]. В большинстве случаев КС протекает в легкой форме и не оказывает влияния на повседневную жизнь пациента [4]. Этиология КС остается неопределенной. Он может развиться вследствие травматического повреждения позвоночника в детстве, туберкулеза, полиомиелита, однако наиболее распространенной и легкой формой является идиопатический КС [5]. Врожденная форма КС чаще всего имеет неблагоприятный прогноз, сопровождается быстрым прогрессированием деформации грудной клетки и ранним возникновением ХДН [6]. У пациентов с КС развивается слабость дыхательной мускулатуры, снижается эластичность грудной стенки, что подтверждается уменьшением величины трансдиафрагмального давления при нормальном дыхании и во время максимального вдоха [7]. Кифосколиотическая деформация позвоночника ограничивает подвижность диафрагмы, что вызвано выраженным наклоном позвоночника вперед и сдЦ 0влением ребер с обеих сторон [8]. E.H. Bergofsky et al. [4] сообщили о трех основных анатомических изменениях в легких при КС: эмфиземе легких, бронхиальной обструкции, патологии сосудов легких, обусловленной их деформацией. Таким образом, тяжелые рестриктивные нарушения способствуют развитию гиповентиляции и гиперкапнии [7, 9]. Гиперкапническая дыхательная недостаточность (ДН) характеризуется повышением напряжения CO2 в артериальной крови (РаCO2) более 45 мм рт. ст. [10]. Прогрессирование вентиляционной ДН приводит не только к увеличению РаCO2, но и, впоследствии, к снижению напряжения кислорода в артериальной крови (РаO2) и формированию гипоксемии [11]. Первичность гиперкапнии обусловливает тактику лечения, в первую очередь направленную на коррекцию гиповентиляции, а не сопутствующей гипоксемии. Данные литературы о назначении монотерапии кислородом пациентам с преимущественно гиперкапнической ДН немногочисленны и носят противоречивый и, часто, косвенный характер, выражаются опасения относительно возможного усугубления имеюще йся гиперкапнии [12].
Цель исследования: определить влияние длительной кислородотерапии на клиническое течение, параметры газообмена и гемодинамику у больных врожденным кифосколиозом, осложненным ХДН.
Материал и методы
Исследование проводилось на базе НИИ пульмонологии ФГБОУ ВО ПСПбГМУ им. акад. И.П. Павлова Минздрава России и в СПб ГБУЗ «Введенская больница». Было обследовано 30 больных (5 мужчин и 25 женщин) врожденным КС и ХДН, средний возраст составил 55,62±6,9 года. К критериям исключения относились: клинически значимая сопутствующая патология, перенесенные хирургические вмешательства на органах грудной клетки, острый инфаркт миокарда, острые нарушения мозгового кровообращения в анамнезе. Пациенты включались в исследование только после подписания информированного согласия.
Пациенты были разделены на 2 группы: 1-я группа включала 20 пациентов с гипоксемией и гиперкапнией, получавших длительную кислородотерапию (ДКТ) (16 ч в сутки, поток 3 л/мин); 2-я группа — 10 пациентов с гипоксемией и гиперкапнией, не получавших ДКТ. После первичного обследования пациентам 1-й группы назначалась ДКТ на дому с помощью кислородных концентраторов INVACARE perfecto 2 (INVACARE, Германия), продолжительностью 16 ч в сутки. Пациенты 2-й группы не получали ДКТ. Через 12 мес. больные обследовались повторно.
Тяжесть одышки оценивалась по шкале модифицированного вопросника Британского медицинского исследовательского совета (Modified Medical Research Counsil questionnaire, mMRC). Всем пациентам проводились пульсоксиметрия с оценкой насыщения крови кислородом (SpO2) и анализ газового состава артериальной крови, полученной путем катетеризации лучевой артерии с РaO2 и РaCO2. Спирометрия проводилась на приборе для комплексного исследования функциональных показателей легких Masterscreen (Erich Jaeger GmbH, Германия). Определялись следующие показатели: жизненная емкость легких, форсированная жизненная емкость легких (ФЖЕЛ), объем форсированного выдоха за 1-ю секунду (ОФВ1), индекс Тиффно. Состояние центральной гемодинамики оценивалось с помощью эхокардиографии, которая проводилась с использованием ультразвуковой диагностической системы экспертного класса GEVIVID 7 Dimension (General Electrics, США) с матриксным мультичастотным датчиком 2–4 МГц. Рассчитывались показатели, характеризующие систолическую функцию левого желудочка (ЛЖ): конечно-диастолический размер (КДР), фракцию выброса (ФВ), индекс массы миокарда (ИММ) ЛЖ. Оценка состояния правых отделов сердца проводилась путем измерения конечно-диастолического размера правого желудочка (ПЖд), толщины миокарда передней стенки правого желудочка в диастолу (ПС ПЖд). Рассчитывали отношения пиковых скоростей раннего и позднего диастолического наполнения левого и правого желудочков (Е/А ЛЖ и Е/А ПЖ соответственно). Систолическое давление легочной артерии (СДЛА) определяли с помощью непрерывноволновой допплерографии.
Статистическая обработка результатов исследования проводилась с помощью пакета прикладных статистических программ Statistica for Windows v.7.0. Предварительно оценивалось соответствие исследуемых выборок закону нормального распределения с помощью критерия Шапиро — Уилка. Если распределени е признаков в группах соответствовало нормальному закону распределения, для сравнения групповых средних использовался параметрический t-критерий Стьюдента. В противном случае использовались непараметрические методы. Определение числовых характеристик переменных с вычислением средней арифметической и средней квадратической ошибки было проведено с помощью методов описательной статистики.
Результаты исследования
Анализируемые группы существенно не различались по возрасту и стажу курения (табл. 1). Среди пациентов в обеих группах преобладали женщины. Все обследованные больные предъявляли жалобы на одышку при незначительной физической нагрузке и ежегодно госпитализировались в стацЦ 8онары в связи с нарастанием ДН. У всех определялись низкие показатели РaO2, сатурации крови кислородом (SpO2), и повышенное РаСО2.
Пациенты существенно не различались по параметрам вентиляционной функции легких, нарушения которой носили рестриктивный характер (см. табл. 1).
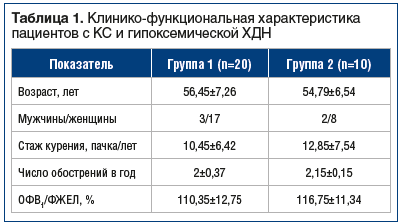
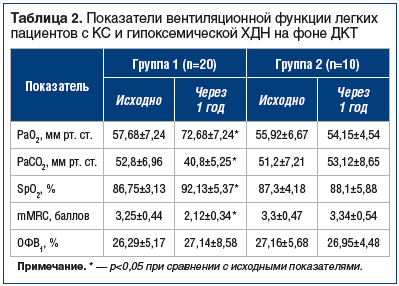
Через 1 год проведения ДКТ пациенты 1-й группы отмечали выраженное уменьшение одышки (табл. 2). Улучшение клинической картины сопровождалось значимыми изменениями в газовом составе артериальной крови: снижением РаСО2 и увеличением РаО2 (см. табл. 2). При исследовании вентиляционной функции легких достоверных изменений не было выявлено.
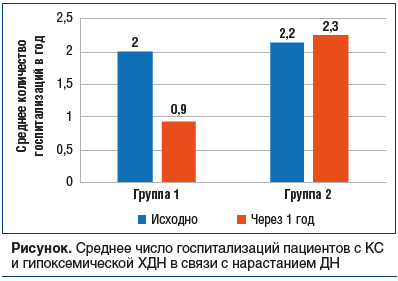
Следует отметить, что показатели ФВ ЛЖ, ИММ и КДР ЛЖ были сопоставимы в обеих группах и не превышали нормальных значений (табл. 3). Нарушения со стороны правых камер сердца наблюдались у всех обследованных пациентов (см. табл. 3). Были достоверно увеличены средняя величина размера ПЖд и толщина ПС ПЖд у пациентов обеих групп по сравнению с нормальными показателями, что указывало на наличие гипертрофии, дилатации ПЖ и формирование «хронического легочного сердца». Помимо этого, у всех пациентов с КС выявлен повышенный уровень СДЛА (см. табл. 3). Показатели, характеризующие диастолическую функцию ЛЖ (Е/А ЛЖ) и ПЖ (Е/А ПЖ), были снижены у всех больных КС. Причем это уменьшение у больных 2-й группы было более выраженным по сравнению с больными 1-й группы (р<0,05). Указанные изменения свидетельствовали о формировании диастолической дисфункции обоих желудочков и способствовали развитию «хронического легочного сердца» (см. табл. 3). У пациентов с КС, которым в течение 1 года проводилась ДКТ, также отмечалось уменьшение числа госпитализаций (см. рисунок).
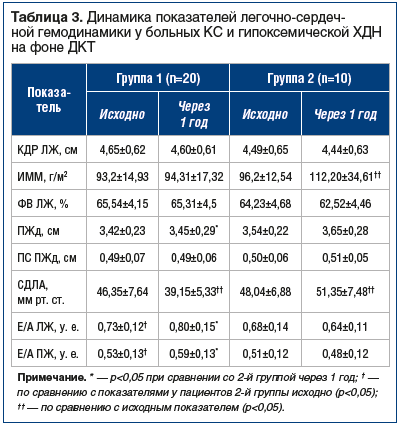
При повторном обследовании через 1 год пациенты 1-й группы, получавшие ДКТ, продемонстрировали в динамике стабилизацию показателей, характеризующих состояние левых камер сердца (стабилизация диастолической функции ЛЖ), существенное уменьшение СДЛА (см. табл. 3) и улучшение диастолической функции ПЖ. В то же время у больных 2-й группы состояние левых камер сердца прогрессивно ухудшалось: увеличивался ИММ (р<0,05), отмечалась тенденция к снижению ФВ ЛЖ (см. табл. 3). СДЛА достоверно увеличилось по сравнению с первоначальным результатом (р<0,05; см. табл. 3). Выявлена тенденция к нарастанию диастолической дисфункции обоих желудочков сердца.
Обсуждение
При обследовании пациентов с КС выявлены выраженные рестриктивные изменения и нарушения газообмена, проявляющиеся гиперкапнией и гипоксемией и способствующие гиповентиляции, которая вызывает развитие гиперкапнии, что в итоге приводит к формированию ХДН. В настоящее время отсутствуют общепринятые рекомендации по ведению таких пациентов, однако наиболее часто в клинической практике используется неинвазивная вентиляция легких, учитывая генез развития ХДН. У всех обследованных пациентов с КС и ХДН отмечалось положительное влияние ДКТ на клинические симптомы и течение заболевания: снижалась выраженность одышки по шкале mMRC, уменьшалось число госпитализаций в пульмонологические стационары города в связи с нарастанием ДН. несмотря на то, что в литературе ряд исследователей высказывали опасения относительно ухудшения состояния пациента на фоне монотерапии кислородом по причине возможного нарастания гиперкапнии [13, 14], в проведенном исследовании не было обнаружено подобной тенденции. Напротив, у пациентов с КС, получавших ДКТ на протяжении не менее 15 ч в сутки в течение 1 года, было выявлено снижение РаСО2 на фоне роста РаО2. Увеличение РаО2 у пациентов с КС было более выражено по сравнению с пациентами с ХОБЛ в аналогичных исследованиях [15].
Кроме того, в проведенном исследовании выявлено, что у пациентов с КС и ХДН появились признаки «хронического легочного сердца» в виде гипертрофии и дилатации правых отделов сердца. У пациентов с КС определялись повышение СДЛА и диастолическая дисфункция ПЖ и ЛЖ. Известно, что деформация позвоночника существенно влияет на состояние сердечно-сосудистой системы. E.H. Bergofsky et al. [4] наблюдали положительную корреляцию между возрастом, тяжестью деформации и возникновением кардиологических заболеваний, особенно у пациентов старше 40 лет и с углом Кобба больше 100 градусов. Сердечно-сосудистые нарушения обусловлены преимущественно изменениями в респираторной системе. Деформация грудной клетки и уменьшение общей емкости легких способствуют прогрессированию сердечно-сосудистой патологии, приводящей к развитию гипоксемии. Это отрицательно сказывается на структуре стенки сосудов легких, вызывая развитие гипертрофии и гиперплазии медиального слоя прекапиллярных сосудов, способствует нарастанию легочной гипертензии и изменений со стороны правых отделов сердца, что подтверждается больши edством патологоанатомических вскрытий пациентов с КС [16]. Также распространенной причиной сердечной недостаточности у пациентов с КС является перегиб и сдавление магистральных сосудов в результате деформации грудной клетки [17].
В исследовании Y. Karavelioğlu et al. [16] было показано, что у пациентов с КС систолическая функция левого желудочка была в пределах нормы, в то время как диастолическая функция ЛЖ нарушалась. Размеры ПЖ не выходили за пределы референсных значений, но систолическая и диастолическая функции ПЖ были существенно нарушены, при этом отмечалось повышение СДЛА. Авторы также установили, что и среднее давление в легочной артерии у пациентов с КС было повышено и обратно пропорционально коррелировало с PaO2.
При повторной эхокардиографии через 1 год у пациентов, получавших ДКТ, отмечалась стабилизация кардиогемодинамики правых и левых отделов сердца, достоверное уменьшение величины СДЛА (р<0,05), опосредованное снижением легочной вазоконстрикции и легочного сосудистого сопротивления. Известно, что среди пациентов с КС одной из наиболее распространенных причин госпитализации в отделения интенсивной терапии, помимо прогрессирования ХДН, является декомпенсациЖ f «хронического легочного сердца» [18].
Заключение
Использование ДКТ у пациентов с КС и ХДН способствует уменьшению выраженности одышки, числа госпитализаций, улучшению газообмена и легочно-сердечной гемодинамики. Использование ДКТ у пациентов с КС и гипоксемической ХДН без подключения неинвазивной вентиляции легких не приводит к увеличению РаСО2.
.
Информация с rmj.ru