Введение
Хронические миелопролиферативные заболевания (ХМПЗ) — патологические состояния организма, характеризующиеся бесконтрольным делением клеток крови. Наиболее часто в этой обширной группе заболеваний встречаются хронический миелоидный лейкоз (ХМЛ), истинная полицитемия (ИП) и эссенциальная тромбоцитемия (ЭТ). В основе развития данных нозологий лежат генетические мутации, обусловленные влиянием внутренних и внешних факторов, в результате чего происходит повреждение гемопоэтической клетки, которое дает начало всем типам форменных элементов. В результате в костном мозге образуется большое количество клеток-предшественников эритроцитарного, лейкоцитарного и тромбоцитарного типов. Поражаться может как один, так и сразу несколько ростков кроветворения.
Повреждение при ХМПЗ носит системный характер, описаны случаи вовлечения в патологический процесс органа зрения и головного мозга [1–3]. Клинические проявления могут носить первичный (лейкемическая инфильтрация тканей) и вторичный (изменения вследствие гематологических нарушений и на фоне проводимого лечения) характер [4]. Важно отметить, что химиотерапия и таргетная терапия, в частности ингибиторы тирозинкиназы (ИТК), используемые для лечения пациентов с ХМПЗ, обладают кардио- и цереброваскулярной токсичностью, что еще больше усугубляет гемодинамические нарушения, имеющиеся у больных [5].
У пациентов с гемобластозами имеются риски повышения внутричерепного давления (ВЧД) вследствие прямой лейкемической инфильтрации структур центральной нервной системы (ЦНС), тромбоза венозного синуса, инфицирования мозговых оболочек на фоне иммуносупрессии. Также в литературе достаточно часто можно встретить упоминания о том, что нарушения гемодинамики и реологии крови могут способствовать развитию внутричерепной гипертензии (ВЧГ), обусловливая в том числе и офтальмологическую симптоматику: снижение остроты зрения, периодически затуманенное зрение, диплопию, ограничение полей зрения. ВЧГ сопровождается повышением давления в полости черепа. Генез данного состояния сложен, может быть вызван множеством причинных факторов, в числе которых объемные процессы ЦНС, нарушения между продукцией и абсорбцией ликвора, блокада желудочковой системы мозга и т. д. [6]. При подозрении на повышенное ВЧД широко используются магнитно-резонансная томография (МРТ), компьютерная томография, люмбальная пункция. Но данные методы диагностики не всегда доступны пациентам, их применение не всегда возможно ввиду либо дороговизны, либо ряда ограничений, в том числе риска инфицирования и геморрагических осложнений при инвазивном мониторинге.
В настоящее время ультразвуковое исследование (УЗИ) зрительного нерва (ЗН) является высокоточным способом диагностики колебаний ВЧД, широко применяется в нейроофтальмологии, позволяет безопасно неинвазивно и быстро визуализировать отделы ЗН, оценивать его оболочки и взаимоотношения с окружающими тканями орбиты [7]. ЗН является частью ЦНС, а его оболочки служат продолжением оболочек головного мозга, следовательно, субарахноидальное пространство, расположенное между ЗН и его оболочкой, сообщается с субарахноидальным пространством ЦНС. Считается, что на участке выхода из глазного яблока ЗН до его вхождения в одноименный канал наиболее податлив для изменений ВЧД, и на ранних этапах ВЧГ патология будет затрагивать именно интраорбитальный отдел ЗН [8]. Во многих клинических исследованиях показано, что увеличение диаметра оболочек зрительного нерва (ДОЗН) коррелирует с ВЧГ [9]. Так, нормальное значение ДОЗН у пациентов с нормальным ВЧД равно 3,93±0,53 мм, а у пациентов с ВЧГ составляет 5,5±0,56 мм [10].
Цель исследования: оценить ДОЗН при помощи УЗИ у пациентов с ХМПЗ.
Содержание статьи
Материал и методы
С февраля 2022 г. по январь 2023 г. нами было обследовано 32 пациента (18 (56,2%) женщин и 14 (43,8%) мужчин), находящихся на учете у гематолога с установленным диагнозом ХМПЗ. Среди них — 23 (71,9%) человека с ХМЛ, 5 (15,6%) с ИП, 4 (12,5%) с ЭТ. ИТК I поколения — иматиниб принимали 12 (37,5%) пациентов, ИТК II поколения — дазатиниб — 6 (18,8%), нилотиниб — 5 (15,6%), интерферон α2b — 6 (18,8%), гидроксикарбамид — 3 (9,4%). Средний возраст больных — 52,5±2,7 года. В анамнезе у 15 (46,9%) пациентов была гипертоническая болезнь, у 11 (34,4%) — атеросклероз сосудов головного мозга, у 6 (18,8%) — ишемическая болезнь сердца, у 1 (3,1%) — тромбоз артерий нижних конечностей, у 1 (3,1%) — постинфарктный кардио-склероз, острое нарушение мозгового кровообращения в позднем резидуальном периоде.
Все обследуемые подписали добровольное информированное согласие на участие в исследовании. Диагностика была выполнена на базе кафедры офтальмологии с курсом ИДПО, кафедры госпитальной терапии № 2 ФГБОУ ВО БГМУ Минздрава России, в Центре лазерного восстановления зрения Optimed г. Уфы и в ГБУЗ РБ ГКБ № 5 г. Уфы.
Всем больным было проведено комплексное офтальмологическое обследование, включавшее УЗИ глазного яблока и орбиты, а также лабораторное обследование — общий анализ крови с коагулограммой. УЗИ глазного яблока включало измерение ДОЗН в режиме серой шкалы (2D) линейным датчиком высокого разрешения 7,5 МГц. Исследование выполнялось на приборе MySono U5 (Samsung Medison, Южная Корея). Сканирование осуществлялось в положении пациентов лежа на спине через закрытые веки, при установке глазных яблок прямо перед собой. На веки наносили ультразвуковой трансмиссионный гель. Измерение ДОЗН проводилось на расстоянии 3 мм от глазного яблока (считается, что данный сегмент ЗН наиболее податлив и растяжим вследствие повышения ВЧД). Нормальным значением ДОЗН для взрослых является величина до 5 мм [8]. С целью диагностики изменений лабораторных показателей крови на момент обследования пациенты сдали общий анализ крови и коагулограмму, у них оценивали уровень гемоглобина, лейкоцитов, тромбоцитов и фибриногена.
Для сравнения была набрана контрольная группа из 28 добровольцев без ХМПЗ (средний возраст 50,1±2,5 года), которым также было проведено УЗИ глазного яблока и орбиты с допплерографией сосудов и выполнен общий анализ крови с коагулограммой. Группы были сопоставимы по полу и возрасту. В анамнезе у 11 (39,3%) человек была гипертоническая болезнь, у 6 (21,4%) — атеросклероз сосудов головного мозга, у 4 (14,3%) — ишемическая болезнь сердца.
Статистическая обработка полученного материала проводилась при помощи программ Microsoft Excel 2204 и RStudio версии 4.2.2. Применяли стандартные методы описательной статистики с расчетом критерия Манна — Уитни и корреляционный анализ данных.
Результаты исследования
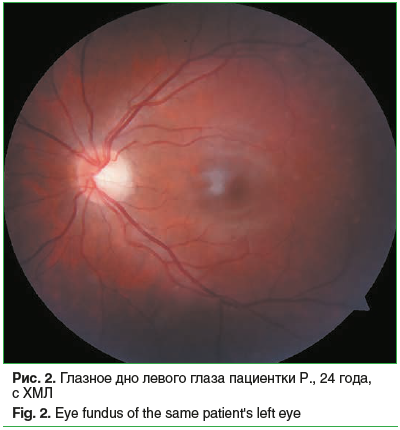
Важно отметить, что большая часть пациентов с ХМПЗ — 27 (84,4%) человек ранее не проходили комплексного обследования у офтальмолога. Основными жалобами во время приема были: ухудшение зрения — у 17 (53,1%) человек, периодически затуманенное зрение — у 19 (59,4%), мелькание мушек перед глазами — у 14 (43,8%), головная боль, головокружение — у 23 (71,9%). У 26 (81,3%) обследованных с ХМПЗ было выявлено одно- или двустороннее увеличение ДОЗН и, соответственно, расширение периневрального пространства (рис. 1). Примечательно, что при офтальмоскопии у многих больных была выявлена патология сосудистого калибра в виде расширения, извитости ретинальных вен без признаков застойного диска ЗН (рис. 2).
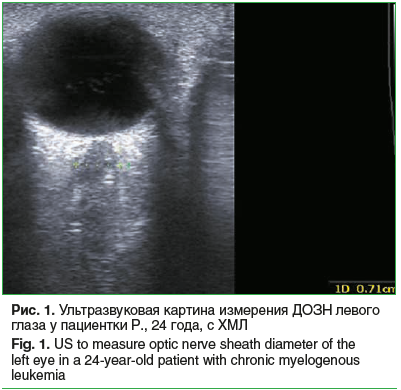
Как показано в таблице, у пациентов с ХМПЗ на фоне повышенного количества лейкоцитов, тромбоцитов, фибриногена и сниженного уровня гемоглобина в крови ДОЗН был статистически значимо выше, чем в контрольной группе. По результатам корреляционного анализа, в группе контроля достоверной связи между ДОЗН и исследуемыми гематологическими показателями обнаружено не было. У больных с ХМПЗ выявлена средняя отрицательная связь между ДОЗН и уровнем гемоглобина (r=-0,33; p=0,07), слабая положительная связь между ДОЗН и уровнем лейкоцитов (r=0,26; p=0,12), средняя положительная связь между ДОЗН и уровнями тромбоцитов (r=0,32; p=0,071) и фибриногена (r=0,45; p=0,009).
Всем пациентам с увеличенным ДОЗН была проведена МРТ головного мозга — также были выявлены признаки ВЧГ без очаговой патологии, рекомендована консультация невролога с целью лечения ВЧГ.
Обсуждение
В литературе довольно часто можно встретить сообщения об идиопатической ВЧГ (pseudotumor cerebri). Этиология ее развития до конца неясна, но возникновение данного синдрома связывают с целым рядом патологических состояний, среди которых упоминают и лейкозы. В таких случаях повышение ВЧД расценивают как вторичное, поскольку считается, что устранение причинных факторов способствует его разрешению. Среди методов диагностики данного состояния отмечают ультразвуковые методы исследования. У больных обнаруживают расширение периневрального субарахноидального пространства, ЗН при этом оказывается суженным при статистически значимом увеличении диаметра его оболочек [11].
Демонстрируя случаи ВЧГ при гематологических нарушениях, авторы указывают на связь развития этого состояния с реологическими изменениями крови, сопровождающими гемобластозы [12, 13]. При ХМПЗ происходят процессы подавления нормального гемопоэза, часто у пациентов наблюдается анемия и возникает усиленная пролиферация патологических кроветворных клеток. Нередко у больных с гемобластозами наблюдаются тромботические осложнения как вследствие увеличения количества в крови форменных элементов, так и вследствие проявления прокоагулянтной активности опухолевого клона из-за структурной и функциональной неполноценности патологических клеток [14]. Помимо этого, гиперкоагуляционные события у больных ХМПЗ вызваны усиленным образованием прокоагулянтов бластными клетками, факторов свертывания, повышенной активацией тромбоцитов через цитокины, а также фибриногена, являющегося маркером воспаления и обладающего протромботической активностью [13, 15].
P.V. Sharma et al. [16] описывают клиническое наблюдение ВЧГ, подтвержденной данными МРТ головного мозга, у пациентки с ХМЛ. Больная жаловалась на головные боли и нечеткое зрение. При лабораторном обследовании в общем анализе крови у женщины выявили лейкоцитоз и тромбоцитоз, несмотря на проводимую специфическую терапию. Авторы объясняют развитие ВЧГ у пациентки плохой абсорбцией спинномозговой жидкости из-за сопротивления ее оттоку, вызванного увеличением количества форменных элементов крови, в частности лейкоцитов.
Достаточно часто зарубежные ученые упоминают о ВЧГ, возникшей вследствие тромбоза венозного синуса у пациентов с ХМПЗ на фоне увеличения вязкости крови [17]. У обследованных нами больных по данным МРТ головного мозга такой находки обнаружено не было. В публикации P.Y. Sim et al. [18] встречается предположение, что повышение ВЧД при гиперкоагуляции крови может быть вызвано повышением венозного давления без истинного тромбоза венозного синуса, что приводит к снижению скорости резорбции ликвора. Помимо этого, в данной статье авторы высказывают мнение о том, что к развитию ВЧГ также может приводить анемия, способствующая увеличению вязкости крови за счет увеличения количества тромбоцитов на фоне дефицита железа. Другой возможный механизм увеличения вязкости крови на фоне дефицита железа связан с изменением формы эритроцитов. Но у пациентов с опухолевыми заболеваниями крови зачастую анемия носит нормохромный характер с нормальным содержанием железа. В публикации [18] авторы утверждают, что ВЧГ при анемии может развиваться также за счет нарушения гемодинамики, увеличения проницаемости капилляров головного мозга и возникающей вследствие этого тканевой гипоксии ЦНС [18].
Кроме того, нельзя исключить и возможность влияния длительной терапии основного заболевания на кровообращение и циркуляцию спинномозговой жидкости. Внедрение ИТК в качестве стандарта терапии привело к революции в лечении ХМЛ, позволило увеличить продолжительность жизни больных и улучшить ее качество, но, с другой стороны, согласно клиническим наблюдениям показано, что применение препаратов из этой группы может способствовать развитию сердечно-сосудистых осложнений у пациентов либо усугубить уже имеющиеся заболевания такого характера. В основе патогенеза развития данных состояний обсуждается воздействие на эндотелий сосудистой стенки, функциональное состояние тромбоцитов, метаболизм веществ, что совместно может приводить к раннему возникновению атеросклероза как одного из факторов развития кардио- и цереброваскулярных заболеваний [5]. Атеросклеротическое поражение магистральных сосудов, а также повышенное артериальное давление нарушают действие физиологической «артериовенозной помпы», вызывая венозный застой. При прогрессировании процесса происходит исчерпание компенсаторных адаптивных возможностей коллатерального венозного оттока, что способствует ухудшению венозной циркуляции, повышению пульсового давления ликвора и возникновению доброкачественной ВЧГ и гидроцефалии с последующей атрофией головного мозга [19].
![Таблица. Результаты исследования показателей ДОЗН и гематологических данных у пациентов с ХМПЗ и группы кон- троля, Me [Q1; Q3] Table. ONSD and hematologic test results in patients with chronic MPD and controls, Me [Q1; Q3] Таблица. Результаты исследования показателей ДОЗН и гематологических данных у пациентов с ХМПЗ и группы кон- троля, Me [Q1; Q3] Table. ONSD and hematologic test results in patients with chronic MPD and controls, Me [Q1; Q3]](https://medblog.su/wp-content/uploads/2024/06/1718079288_523_Diametr-obolochek-zritelnogo-nerva-pri-hronicheskih-mieloproliferativnyh-zabolevaniyah-YUnusova.png)
Заключение
При помощи УЗИ глазного яблока и орбиты показано, что у большинства (81,3%) обследованных с ХМПЗ имеется увеличение ДОЗН, являющееся подтверждением развития ВЧГ. Проведенный анализ показал, что данное патологическое состояние коррелирует с повышенной вязкостью крови на фоне увеличения количества лейкоцитов, тромбоцитов и фибриногена, а также вследствие снижения уровня гемоглобина и развития анемии у таких пациентов. Так, у пациентов с ХМПЗ выявлена статистически значимая связь между ДОЗН и уровнем фибриногена, также обнаружена корреляционная связь с уровнями гемоглобина, лейкоцитов и тромбоцитов. Несмотря на то, что у больных на момент обследования не было выявлено очагового поражения ЦНС, по данным МРТ головного мозга, существуют риски необратимого ухудшения зрительных функций и даже слепоты вследствие атрофии волокон ЗН на фоне длительного повышения ВЧД. В связи с этим у больных с ХМПЗ возникает необходимость более частого наблюдения у гематолога, регулярного лабораторного исследования крови, может быть, коррекции основного специфического лечения, а также более детального наблюдения за состоянием сердечно-сосудистой системы. Возможно, увеличение ДОЗН у таких пациентов является предиктором кардио- и цереброваскулярных осложнений таргетной терапии препаратами из группы ИТК.
Сведения об авторах:
Юнусова Эльвира Маратовна — заочный аспирант кафедры офтальмологии с курсом ИДПО ФГБОУ ВО БГМУ Минздрава России; 450008, Россия, г. Уфа, ул. Ленина, д. 3; ORCID iD 0000-0002-4756-1687.
Мухамадеев Тимур Рафаэльевич — д.м.н., заведующий кафедрой офтальмологии с курсом ИДПО ФГБОУ ВО БГМУ Минздрава России; 450008, Россия, г. Уфа, ул. Ленина, д. 3; ORCID iD 0000-0003-3078-2464.
Бакиров Булат Ахатович — д.м.н., заведующий кафедрой госпитальной терапии № 2 ФГБОУ ВО БГМУ Минздрава России; 450008, Россия, г. Уфа, ул. Ленина, д. 3; ORCID iD 0000-0002-3297-1608.
Контактная информация: Юнусова Эльвира Маратовна, e-mail: zainullina16@mail.ru.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 01.06.2023.
Поступила после рецензирования 27.06.2023.
Принята в печать 20.07.2023.
About the authors:
Elvira M. Yunusova — in absentia postgraduate student of the Department of Ophthalmology with the Course of the Institute of Additional Professional Education, Bashkir State Medical University; 3, Lenin str., Ufa, 450008, Russian Federation; ORCID iD 0000-0002-4756-1687.
Timur R. Mukhamadeev — Dr. Sc. (Med.), Head of the Department of Ophthalmology with the Course of the Institute of Additional Professional Education, Bashkir State Medical University; 3, Lenin str., Ufa, 450008, Russian Federation; ORCID iD 0000-0003-3078-2464.
Bulat A. Bakirov — Dr. Sc. (Med.), Head of the Department of Hospital Therapy No. 2, Bashkir State Medical University; 3, Lenin str., Ufa, 450008, Russian Federation; ORCID iD 0000-0002-3297-1608.
Contact information: Elvira M. Yunusova, e-mail: zainullina16@mail.ru.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interest.
Received 01.06.2023.
Revised 27.06.2023.
Accepted 20.07.2023.
материал rmj.ru
