Содержание статьи
Введение
Заболевания верхних и нижних дыхательных путей зачастую рассматриваются как независимые патологии, и пациенты получают лечение у врачей разных специальностей [1]. Однако существует множество исследований, которые свидетельствуют о связи воспалительных процессов верхних дыхательных путей (ВДП) и бронхиальной астмы. Взаимосвязь с хронической обструктивной болезнью легких (ХОБЛ) изучена недостаточно [2–4]. Ряд научных работ доказывают частое сочетание назальных симптомов и ХОБЛ, а также обострений ХОБЛ на фоне острых воспалительных заболеваний ВДП. На больших выборках пациентов доказана связь назальных симптомов при заболеваниях полости носа и околоносовых пазух (ОНП) с ХОБЛ [5–10].
Есть несколько теорий, которые объясняют эту взаимосвязь. Часто сочетание синусита и ХОБЛ связывают с аспирацией назального секрета, попадающего в нижние дыхательные пути (НДП). Еще в 1993 г. S.M. Brugman et al. [11] изучили механизмы развития реактивности бронхов на фоне синусита, вызывая у кроликов асептический гайморит с помощью медиатора C5a des Arg. Несмотря на отсутствие инфекционных агентов в отделяемом из ОНП, было отмечено увеличение чувствительности бронхов к гистамину, что связали с непосредственным попаданием в НДП цитокинов и клеток эпителия ВДП. Кроме того, полости носа и ОНП выполняют очистку и кондиционирование воздуха. При воспалительных заболеваниях данные важные функции страдают и недостаточно подготовленный воздух попадает в нижележащие отделы дыхательных путей, неблагоприятно влияя на них. ХОБЛ обычно связывают с активацией нейтрофилов и гиперсекрецией слизи [12, 13]. При этом оба компонента более выражены у тех пациентов, которые кроме ХОБЛ имеют назальные симптомы [8]. H. Celik et al. [14] провели исследование на 47 добровольцах с ХОБЛ в стадии ремиссии, взяв образцы сыворотки крови, смывов из полости носа и мокроты. Исследование показало, что повышенный уровень назального интерлейкина 8 коррелировал с его повышенным содержанием в мокроте и повышенной бактериальной обсемененностью. Также доказана корреляция между выраженностью воспаления ВДП и обострений ХОБЛ [15]. В период острого течения заболевания назальный маркер воспаления соответствует сывороточному и степень воспаления ВДП соответствует степени воспаления НДП, которая усиливается в присутствии патогенной бактериальной микрофлоры.
Другое исследование [16] продемонстрировало, что своевременное лечение заболеваний ЛОР-органов позволяет вдвое сократить число обострений ХОБЛ у лиц с высоким риском их возникновения. Резюмируя, можно сказать, что острая инфекция ВДП является проводником для развития обострения ХОБЛ [17], а частота обострений в свою очередь определяет темпы прогрессирования заболевания и приводит к ухудшению состояния пациентов с ХОБЛ [18–21]. Соответственно, терапия, направленная на лечение риносинусита, может облегчить состояние и улучшить качество жизни данной категории больных.
Согласно клиническим рекомендациям Минздрава России «Острый синусит» (2021 г.) в схемах лекарственной терапии в зависимости от тяжести заболевания применяются топические антибиотики и кортикостероиды. Причем препараты используются как в моно-, так и в комплексной терапии. В доступной литературе мы не встретили исследований, в которых сравнивалась бы терапия острого риносинусита топическими кортикостероидами и комплексным препаратом, в состав которого входит также местный антибактериальный компонент, у больных с сопутствующей патологией, такой как ХОБЛ.
Цель исследования: оценить клиническую эффективность, переносимость и безопасность комбинированного препарата с антибактериальным, противовоспалительным и сосудосуживающим действием у пациентов с острым риносинуситом (легкого и среднетяжелого течения) и сопутствующей ХОБЛ.
Материал и методы
Проведено наблюдательное открытое рандомизированное исследование, в которое вошли 50 пациентов с диагнозом: Острый риносинусит, легкое/среднетяжелое течение. Хроническая обструктивная болезнь легких, ремиссия.
Первичное обследование включало в себя: сбор жалоб и анамнеза, осмотр, физикальные и инструментальные методы исследования ЛОР-органов. Для оценки симптомов ХОБЛ проводился осмотр пульмонолога с последующей спирометрией и оценкой показателей ОФВ1 и отношения ОФВ1/ФЖЕЛ и определением SpO2 (пульсоксиметрия). После этого пациенты подписывали форму информированного согласия для участия в исследовании, их определяли в группу терапии и выдавали анкету для субъективной оценки состояния исходно и в ходе дальнейшего наблюдения.
Всем пациентам на 1-м визите выполняли цифровую диафаноскопию для исключения острого экссудативного риносинусита. Обследование проводили при комбинированном включении источников излучения с длиной волны 650 и 850 нм. Если в результате показатели прозрачности пазухи составляли более 50%, то состояние расценивали как норму или как пристеночное утолщение слизистой оболочки пазухи носа вследствие воспалительного процесса (рис. 1). Прозрачность менее 50% свидетельствовала о возможном наличии отделяемого в полости пазухи, и таких пациентов не включали в исследование.
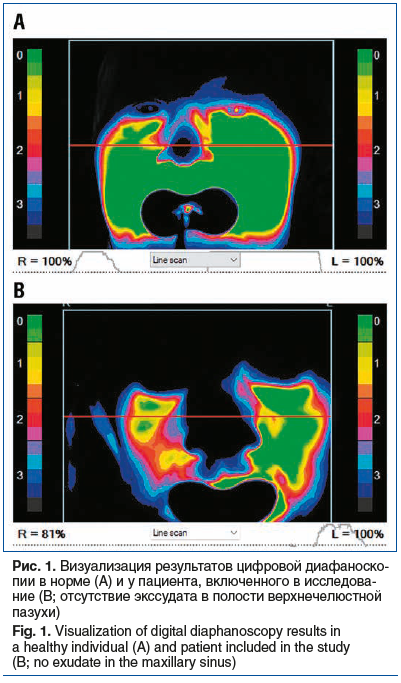
Все пациенты методом простой рандомизации были разделены на 2 равнозначные группы по 25 человек. Пациентам основной группы (15 женщин и 10 мужчин в возрасте от 41 года до 67 лет) был назначен комплексный топический препарат Полидекса с фенилэфрином (ФЭ) по 1 впрыску в обе половины полости носа 4 раза в день в течение 10 дней и орошение изотоническим солевым раствором. Пациентам контрольной группы (13 женщин и 12 мужчин в возрасте от 43 до 66 лет) назначили мометазона фуроат по 2 дозы 2 раза в день в обе половины полости носа в течение 10 дней и орошение изотоническим солевым раствором. При необходимости пациентам обеих групп было разрешено использовать местно сосудосуживающие средства.
Если у пациента имелись сопутствующие заболевания, то соответствующее лечение отмечалось в индивидуальной карте больного: название лекарственного средства, доза, длительность применения.
Терапия заболевания проводилась в течение 10 дней с промежуточным обследованием через 5±1 день после начала лечения. У всех пациентов осуществляли забор биоматериала со слизистой оболочки полости носа стерильным ватным тампоном на длинной палочке, проводя ею поочередно в каждом носовом ходе. Мазок выполняли для определения микрофлоры и ее чувствительности к антибиотикам по стандартным методикам перед началом терапии и на 5-й день лечения.
Клиническую эффективность оценивали по изменениям суммарной оценки субъективных и объективных критериев. Показатели, не имеющие количественного измерения (отечность, гиперемия слизистой, наличие слизистого отделяемого), оценивали по 4-балльной верификационной шкале (0 баллов — отсутствие признака, 1 балл — слабо выраженный, 2 балла — умеренно выраженный, 3 балла — сильно выраженный признак).
Проводили оценку общего самочувствия пациентов с помощью визуальной аналоговой шкалы (ВАШ), в которой отметка 0 соответствовала отсутствию изменений, а 10 — крайне тяжелому самочувствию пациента.
В ходе исследования оценивали переносимость и удовлетворенность пациентов лечением. Кроме того, определяли частоту и сроки обострения ХОБЛ в зависимости от проводимой терапии.
Статистический анализ полученных данных проводили с использованием программы StatTech v. 2.6.1. Количественные показатели оценивали на предмет соответствия нормальному распределению с помощью критерия Шапиро — Уилка. Сравнение двух групп по количественным показателям выполняли с помощью t-критерия Уэлча или U-критерия Манна — Уитни.
Результаты исследования
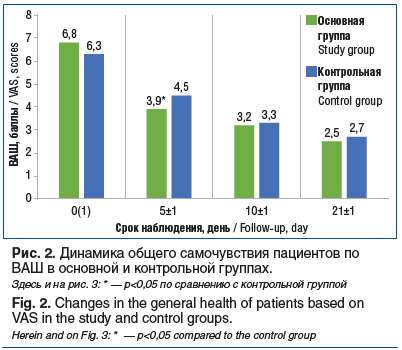
На фоне проводимого лечения положительная динамика в самочувствии пациентов по ВАШ отмечена в обеих группах, однако в основной группе она была более выраженной в отношении всех симптомов уже ко 2-му визиту (5-й день лечения) (p<0,05). В контрольной группе явное улучшение больные отмечали только к 3-му визиту (10-й день лечения) (рис. 2).
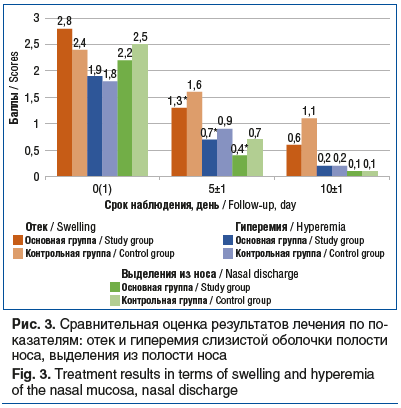
При объективном осмотре пациентов мы также отмечали наличие изменений слизистой оболочки полости носа. Статистически значимые различия в купировании воспалительных изменений между группами были зарегистрированы уже ко 2-му визиту: в основной группе эффект наступал раньше (для всех показателей p<0,05) (рис. 3).
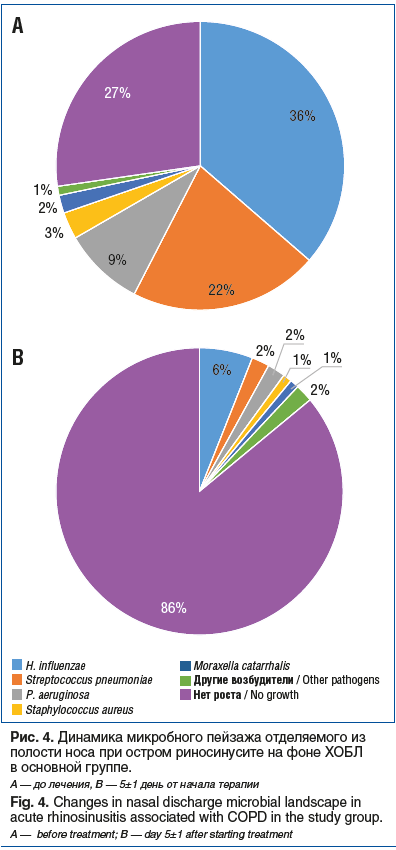
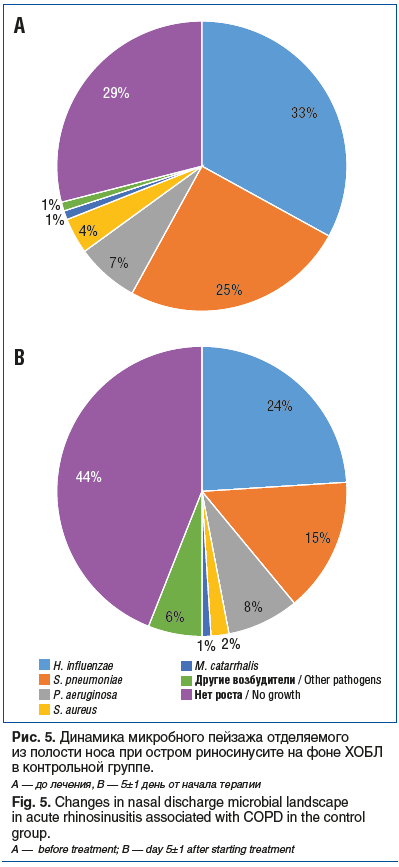
Поскольку препарат Полидекса с ФЭ активен в отношении не только грамположительных, но и большинства грамотрицательных бактерий: Escherichia coli, Enterobacter spp., Klebsiella spp., Haemophilus influenzae, Bordetella pertussis, Salmonella spp., Shigella spp., а также Pseudomonas aeruginosa [22], важно было определение спектра возбудителей у наших пациентов и эффективности топического воздействия на них при условии сопутствующей патологии со стороны НДП. На 1-м визите в обеих группах самым частым возбудителем была H. influenzae, отсутствие роста возбудителей констатировали примерно в трети наблюдений (рис. 4, 5). На 2-м визите в основной группе рост патогенной флоры отсутствовал в 86% наблюдений, тогда как в контрольной группе таких пациентов было вдвое меньше.
У всех пациентов на 1-м визите отсутствовали критерии обострения заболевания, т. е. не было показаний к модификации лечения. Показатель SpO2 в основной группе составил 95,6±1,2%, в контрольной группе — 95,72±1,0%. У всех пациентов отношение ОФВ1/ФЖЕЛ (в процентах от должных величин) было менее 70%: в основной группе среднее значение составило 63,84±6,8%, в контрольной группе — 61,6±5,74%.
На 2-м визите (5±1 день) у двух пациентов в основной группе отмечалось появление/усиление одышки, что было расценено пульмонологом как обострение ХОБЛ, в связи с чем была рекомендована терапия с использованием небулизированных форм короткодействующих бронхолитиков, в контрольной группе 3 пациента предъявляли жалобы на усиление одышки и появление продуктивного кашля, что также расценивалось как обострение ХОБЛ [23]. В то же время значимых нарушений вентиляционной функции легких у данных пациентов при проведении спирометрии не отмечено. Также не выявлено значимых нарушений газообменной функции по данным пульсоксиметрии.
На 3-м визите в основной группе еще у двух больных были зарегистрированы симптомы обострения ХОБЛ, в том числе у одного больного наблюдалась гнойная мокрота, что послужило причиной назначения антимикробной терапии. В контрольной группе на 3-м визите еще у четырех пациентов появились жалобы, свидетельствующие об обострении заболевания. В том числе у трех пациентов помимо усиления одышки наблюдалось отделение гнойной мокроты, что также потребовало назначения системных антибиотиков, а также бронхолитической и мукоактивной терапии. Таким образом, в основной группе зарегистрировано 4 случая обострения ХОБЛ, тогда как в контрольной группе — 7 случаев.
Обсуждение
Заболевания верхних и нижних дыхательных путей являются глобальной проблемой человечества и не уступают своих лидирующих позиций из года в год [24]. Даже несмотря на недостаточную изученность вопроса по некоторым отдельным нозологиям, в целом прослеживается тенденция более тяжелого течения хронических заболеваний НДП при наличии воспаления ВДП [4]. В данном исследовании впервые было проведено сравнение эффективности применения комбинированного препарата Полидекса с ФЭ и мометазона фуроата у пациентов с острым риносинуситом и сопутствующей ХОБЛ. Рассматривались показатели общего самочувствия пациентов, выраженность местных воспалительных проявлений риносинусита (отек и гиперемия слизистой оболочки полости носа, выделения из полости носа), а также изменения микрофлоры в полости носа до и после лечения, наличие критериев обострения ХОБЛ. Полученные данные убедительно показали, что применение комбинированного назального спрея Полидекса с ФЭ позволяет в случае легкого и среднетяжелого течения основного заболевания быстрее достичь клинического улучшения и уменьшает риск развития обострений ХОБЛ у данной категории пациентов. Результаты нашей работы согласуются с ранее проведенными исследованиями по оценке эффективности препарата Полидекса с ФЭ у пациентов с риносинуситами [25–27]. Так, в сравнительном исследовании, выполненном на нашей кафедре в 2022 г. на группе пациентов с затяжным риносинуситом после перенесенного COVID-19, терапия препаратом Полидекса с ФЭ позволила быстрее купировать воспалительные изменения в полости носа и уменьшить симптомы заболевания, такие как заложенность носа, ринорея, чихание и нарушение обоняния, чем терапия мометазона фуроатом с антисептиком [25].
Заключение
Результаты сравнительного наблюдательного исследования продемонстрировали высокую клиническую эффективность и безопасность назального спрея Полидекса с ФЭ в лечении пациентов с острым синуситом (легкого и среднетяжелого течения) и сопутствующей ХОБЛ. На фоне его применения отмечалось более быстрое улучшение самочувствия пациентов (уже на 5-й день лечения) и быстрое купирование воспалительных изменений в полости носа — отечности, гиперемии слизистой оболочки носа, наличия патологического отделяемого в полости носа, в сравнении с контрольной группой (мометазона фуроат).
Анализ микрофлоры слизистой оболочки полости носа показал, что использование комплексного топического антибактериального препарата эффективнее подавляет рост патогенной микрофлоры, в том числе P. aeruginosa, чем применение топических глюкокортикостероидных препаратов и ирригационной терапии.
В ходе исследования установлена закономерная взаимосвязь между инфекцией ВДП (острый риносинусит), выбором тактики лечения и обострением ХОБЛ. При этом в основной группе удалось снизить частоту и выраженность обострений ХОБЛ по сравнению с контрольной группой, получавшей топические стероиды.
Сведения об авторах:
Овчинников Андрей Юрьевич — д.м.н., профессор, заведующий кафедрой оториноларингологии ФГБОУ ВО МГМСУ им. А.И. Евдокимова Минздрава России; 127473, Россия, г. Москва, ул. Делегатская, д. 20, стр. 1; ORCID iD 0000-0002-7262-1151.
Мирошниченко Нина Александровна — д.м.н., профессор кафедры оториноларингологии ФГБОУ ВО МГМСУ им. А.И. Евдокимова Минздрава России; 127473, Россия, г. Москва, ул. Делегатская, д. 20, стр. 1; ORCID iD 0000-0003-4213-6435.
Николаева Юлия Олеговна — к.м.н., ассистент кафедры оториноларингологии ФГБОУ ВО МГМСУ им. А.И. Евдокимова Минздрава России; 127473, Россия, г. Москва, ул. Делегатская, д. 20, стр. 1; ORCID iD 0000-0001-7930-8259.
Зайцев Андрей Алексеевич — д.м.н., профессор, главный пульмонолог Министерства обороны РФ, главный пульмонолог ФКГУ «ГВКГ имени академика Н.Н. Бурденко»; 105094, Россия, г. Москва, Госпитальная пл., д. 3; заведующий кафедрой пульмонологии (с курсом аллергологии) Медицинского института непрерывного образования РОСБИОТЕХ; 125080, Россия, г. Москва, Волоколамское ш., д. 11; ORCID iD 0000-0002-0934-7313.
Контактная информация: Николаева Юлия Олеговна, e-mail: yu.o.nikolaeva@gmail.com.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 30.05.2023.
Поступила после рецензирования 23.06.2023.
Принята в печать 18.07.2023.
About the authors:
Andrey Yu. Ovchinnikov — Dr. Sc. (Med.), Professor, Head of the Department of Otorhinolaryngology, A.I. Yevdokimov Moscow State University of Medicine and Dentistry; 20/1, Delegatskaya str., Moscow, 127473, Russian Federation; ORCID iD 0000-0002-7262-1151.
Nina A. Miroshnichenko — Dr. Sc. (Med.), Professor of the Department of Otorhinolaryngology, A.I. Yevdokimov Moscow State University of Medicine and Dentistry; 20/1, Delegatskaya str., Moscow, 127473, Russian Federation; ORCID iD 0000-0003-4213-6435.
Yulia O. Nikolaeva — Cand. Sc. (Med.), assistant of the Department of Otorhinolaryngology, A.I. Yevdokimov Moscow State University of Medicine and Dentistry; 20/1, Delegatskaya str., Moscow, 127473, Russian Federation; ORCID iD 0000-0001-7930-8259.
Andrey A. Zaitsev — Dr. Sc. (Med.), Professor, chief pulmonologist of the Ministry of Defense of Russian Federation, chief pulmonologist of the N.N. Burdenko Main Military Clinical Hospital; 3, Gospitalnaya sq., Moscow, 105094, Russian Federation; Head of the Department of Pulmonology (with Allergy Course), BIOTECH University; 11, Volokolamskoe road, Moscow, 125080, Russian Federation; ORCID iD 0000-0002-0934-7313.
Contact information: Yulia O. Nikolaeva, e-mail: yu.o.nikolaeva@gmail.com.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 30.05.2023.
Revised 23.06.2023.
Accepted 18.07.2023.
материал rmj.ru
