Введение
Неконтролируемая пролиферация клеток сосудистой сети органа зрения в ответ на выброс воспалительных факторов, несовершенство появляющихся сосудистых сетей и соединительнотканных структур относятся к числу ведущих причин слепоты в мире. Данная статья представляет собой обобщение актуальных данных литературы и анализ собственного опыта 5-летнего наблюдения пациентов с пролиферативным синдромом.
Определение будущего фенотипа концевых клеток в прорастающих эндотелиальных клетках опосредуется через cосудистый эндотелиальный фактор роста (Vascular endothelial growth factor, VEGF), индуцируя VEGFR2/3 и лиганд DLL4 (delta like 4) на растущем апексе новообразованного сосуда (рис. 1) [1]. Notch лиганд Delta like 4 (DLL4) является основным для фенотипа «окончания» и может рассматриваться как тумблер, который устанавливает состояние ветвления сосуда или его окончания. Он экспрессируется в состоянии наконечника, активируя Notch сигнальный путь в соседних клетках, где он подавляет транскрипцию DLL4. Активированный Notch действует через Notch-опосредованные факторы транскрипции (NT), подавляя DLL4 и VEGFR2/3 и индуцируя VEGFR1 [2, 3]. Это снижает чувствительность к VEGF и стабилизирует фенотип дальнейшего ветвления сосуда. Костные морфогенетические белки-активаторы 9 и 10 (Bone Morphogenetic Protein 9/10, BMP9/BMP10) в плазме действуют через киназный сигнальный путь анапластической лимфомы 1 (anaplastic lymphoma kinase 1, ALK1) на сходных нижестоящих мишенях (AT-опосредованно), так же как Notch, и дополнительно способствуют фенотипу ветвления [4].
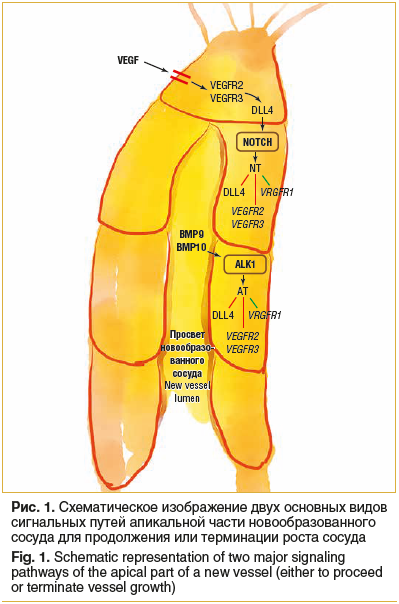
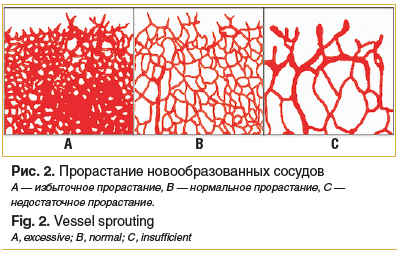
Избыточное прорастание сосудов (рис. 2А) происходит, когда блокируется передача сигналов Notch или ALK1 (благоприятствуя фенотипу «наконечника»). Напротив, недостаточное прорастание сосудов (рис. 2С) может быть вызвано чрезмерной активацией BMP9. Он также обнаружен у людей с мутациями потери функции в винглесс-сигнальном пути (wingless signaling pathway, WNT signaling pathway) и с мутациями сигнального пути трансформирующего ростового фактора бета 1 (transforming growth factor β-1 signaling pathway, TGFB1 signaling pathway).
Существуют несколько физиологических механизмов пролиферации при синдромном или изолированном повреждении органа зрения. Наиболее перспективными с точки зрения поиска мишеней для разработки лечения являются:
VEGF и связанные с ним рецепторы VEGFA, модель является наиболее изученной, рецепторы VEGFR2 и опосредованный ими неоангиогенез делают эту молекулу важной мишенью.
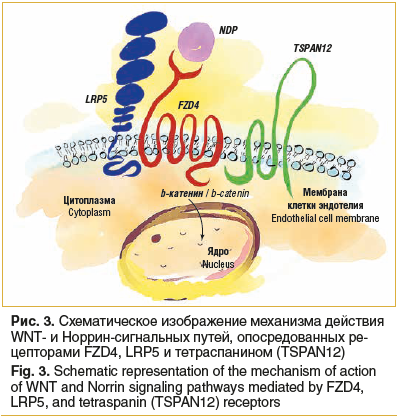
WNT- и норрин-сигнальные пути; трансмембранные белки FZD4, LRP5, TSPAN12, NDP при наличии мутаций в них приводят к развитию семейной экссудативной витреоретинопатии (Familial exudative vitreoretinopathy, FEVR) и болезни Норри (рис. 3), FZD4 участвует в формировании гематоофтальмического барьера [5, 6]. Каждый из этих белков является потенциальной терапевтической мишенью при наличии подтвержденного генетического отклонения в нем от нормы.
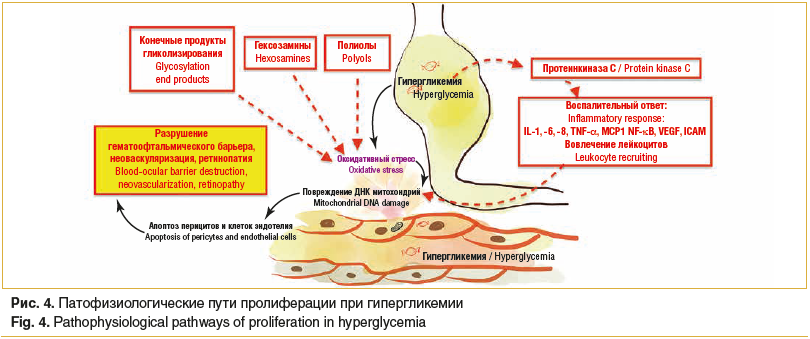
Инсулиноподобный фактор роста 1 (insulin-like growth factor 1, IGF1R) способствует соматическому росту организма, при мутациях в гене IGF1R проявляется сахарный диабет (рис. 4).
Эндотелиальная синтаза оксида азота (nitric oxide synthase, eNOS) является одним из ферментов, синтезирующихся при оксидативном стрессе, усиливает неоваскуляризацию и вазооблитерацию.
Медиаторы воспаления и гены, связанные с воспалением (интерлейкины (interleukins, IL) -6, -7, -8, -10, -15, -1B, фактор некроза опухоли-α (tumor necrosis factor-α, TNF-α)), толл-подобные рецепторы 4 (toll-like receptors 4, TLR4), девиация которых наблюдается при ретинопатии недоношенных.
Нейротрофический фактор мозга (brain derived neurotrophic factor, BDNF).
Ренин-ангиотензиновая система связана с развитием сосудов сетчатки и почек и патологическим ангиогенезом. Мутации в генах ангиотензинпревращающего фермента (angiotensin converting enzyme, ACE), ангиотензиногена (AGT) и рецептора ангиотензиногена 1 типа (angiotensin II receptor type 1, AGTR1) могут быть причиной повышенной пролиферации.
Ангиопоэтины ANG-1 и ANG-2 являются факторами роста, которые необходимы для развития сосудов сетчатки и стабилизации сосудов.
Эритропоэтин, рецепторы эритропоэтина экспрессируются в сетчатке.
Вызванный гипоксией фактор (Hypoxia-inducible Factor, HIF-1) регулирует транскрипцию генов VEGF, VEGFR1, тромбоцитарного фактора роста (Platelet-derived growth factor, PDGF), фактора стромальных клеток 1 (Stromal cell-derived factor-1, SDF-1) и ANG2, разрушение HIF-1 приводит к уменьшению уровня VEGF.
Гемоксигеназа-1 (Heme Oxygenase 1, HMOX1) играет важную роль в воспалительных реакциях, окислительном стрессе, метаболизме железа и физиологии сосудов.
Металлопротеиназы (a disintegrin and metallo-proteinase domain 17, ADAM17). ADAM17-нокаутные мыши показали меньшую неоваскуляризацию при оксидативном стрессе.
Актуальным является создание удобного для практикующего врача подхода для оценки тяжести заболевания и прогноза у пациентов с пролиферативными изменениями органа зрения, подбора оптимальной терапевтической тактики и патогенетически ориентированного лечения в будущем. Для этого необходимо было разработать и применить подход к анализу молекулярно-генетических данных на основании литературных и собственных данных.
Цель исследования: выявить генетические особенности у пациентов с пролиферацией клеток сосудистой сети органа зрения для прогнозирования течения заболевания и подбора наиболее адекватного лечения.
Материал и методы
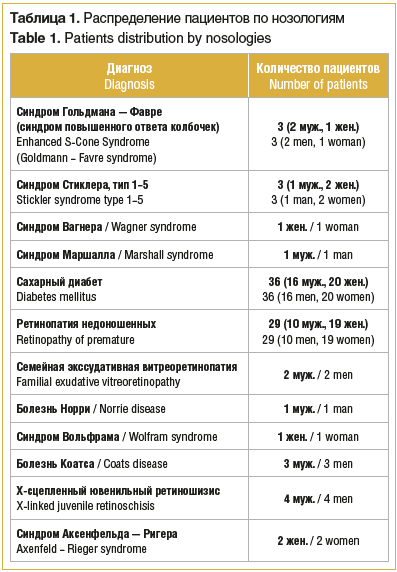
Из 1210 пациентов, направленных на клиническое и генетическое обследование, в том числе на дифференциальную диагностику с 2015 по 2020 г. в ООО «Офтальмик» с моногенной глазной патологией или с подозрением на таковую (с пролиферативным синдромом, центральными и периферическими дистрофиями сетчатки, ретинопатией недоношенных, сахарным диабетом и др.), в группу отбора для дальнейшего анализа вошли 86 пациентов с изолированными глазными и/или синдромными признаками пролиферации, которые были разделены на 3 группы:
1-я группа — пациенты с моногенной генетической патологией (21 человек (42 глаза), 14 — мужского пола, 7 — женского пола, возраст — от 4 мес. до 43 лет), по результатам клинического и генетического обследования которых молекулярный диагноз моногенного заболевания с пролиферативным компонентом был подтвержден;
2-я группа — пациенты с клиническим диагнозом «пролиферативная витреоретинопатия вследствие сахарного диабета» (36 человек (72 глаза), 16 — мужского пола, 20 — женского пола, возраст — от 11 до 56 лет);
3-я группа — пациенты с клиническим диагнозом «ретинопатия недоношенных» (29 человек (58 глаз), 10 — мужского пола, 19 — женского пола, возраст — от 3 мес. до 12 лет). Срок наблюдения за пациентами составил от 6 до 36 мес.
Применялись лабораторно-диагностическое оборудование для проведения общеклинических, биохимических анализов, высокопроизводительные серверы для обработки геномных данных и статистических расчетов. Проводились осмотр терапевтом, консультация генетика, сбор семейного анамнеза, анамнеза заболевания (с уточнением возраста его начала и скорости прогрессирования), физикальное обследование, измерение роста, массы тела, расчет индекса массы тела, определение типа телосложения. Сбор и фиксация семейного анамнеза проводились сертифицированным специалистом после прохождения обучения на основе образовательного курса http://www.genome.gov с помощью программных продуктов Microsoft Power Point, Corel Draw или Invitae family history tool.
Офтальмологический инструментальный осмотр включал следующие процедуры: визометрия, рефрактометрия, биомикроскопия, оптическая когерентная томография, периметрия, микропериметрия, пневмотонометрия, офтальмоскопия (с фотофиксацией, у пациентов до 1 года применение Retcam под общей анестезией), электроретинография, измерение зрительных вызванных потенциалов, темновая адаптометрия, аутофлуоресценция, флуоресцентная ангиография, проверка цветовосприятия по таблицам Рабкина и тесту Фарнсуорта/Хью).
Лабораторное обследование включало клинический анализ крови, общий анализ мочи, биохимический анализ крови, анализ на метаболиты, в том числе на орнитин, микроэлементы, исключение наследственных болезней обмена.
Молекулярно-генетическое исследование включало полноэкзомное секвенирование WES (whole exome sequencing) и NGS (next generation sequencing) панели, секвенирование отдельных генов проводилось путем забора 5 мл периферической венозной крови, выделения ДНК. Для подготовки библиотек применялись реагенты Nextera Rapid Capture Exome v1.2 (Illumina). Сиквенс проводился на приборе Illumina NextSeq 500 со средним покрытием 70X. Большие хромосомные аномалии исключались с помощью хромосомного микроматричного анализа (XMA; Affymetrix CytoScan HD array). Секвенирование по Сэнгеру проводили, чтобы подтвердить обнаруженные мутации. Также проводили анализ сегрегации для доступных членов семьи, следуя протоколу Malaichamy [7].
Биоинформатический анализ и аннотация вариантов выполнялись с использованием стандартных и проприетарных алгоритмов. GATK (Genome Analysis ToolKit) и пользовательские базы данных применялись для обнаружения как однонуклеотидных вариантов (single nucleotide variation, SNV), малых вставок/делеций, так и вариаций числа копийности (copy number variation, CNV). Эволюционную стабильность аминокислотных остатков определяли с помощью инструментов webPRANK, CDD/SPARCLE и MOTIF Search.
Результаты и обсуждение
По результатам молекулярно-генетического и клинического анализа у 21 пациента был подтвержден диагноз моногенного пролиферативного заболевания сетчатки (табл. 1). Согласно установленному диагнозу пациентам было проведено консультирование и даны рекомендации относительно возможности получить эффективное лечение в будущем (табл. 2).
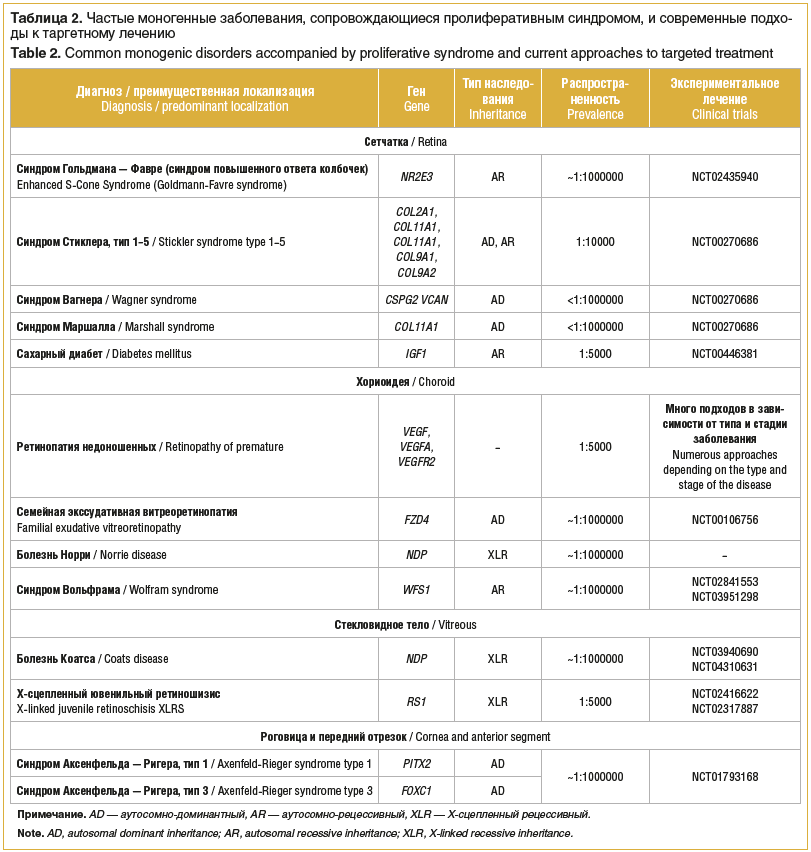
Анализ результатов обнаруженных мутаций во 2-й группе пациентов с клиническим диагнозом «пролиферативная диабетическая витреоретинопатия» выявил полиморфизм -509C>T в гене TGFB1 у 2 пациентов и полиморфизм c.3174G>A в гене IGF1R у 3 пациентов.
При аннотации генетических результатов 3-й группы с клиническим диагнозом «ретинопатия недоношенных, III или IV стадия» наиболее частыми были полиморфизмы +13553C>T (5 пациентов) -634G>C, +405G>C (rs2010963) (3 пациента), -460C>T (rs833061) (2 пациента) в гене VEGFA.
В применяемый подход был включен анализ наличия мутаций в генах, прямо или косвенно участвующих в процессе ангиогенеза, и основных сигнальных путей. Частично список генов представлен в таблице 3. Молекулярно-генетический анализ проводился в рамках внутрилабораторного теста и имел свои ограничения при применении в практическом здравоохранении.
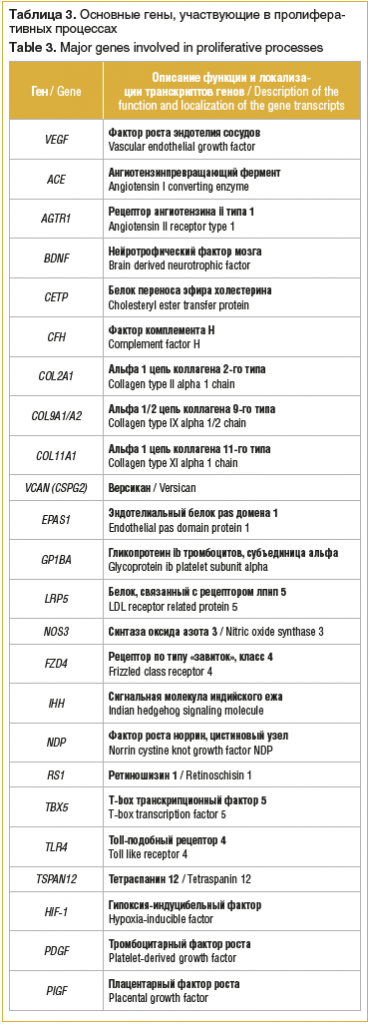
С учетом развивающихся подходов генного редактирования [8], генного замещения, усиления функции генов, а также с учетом появления РНК-подходов к лечению [9] возможна действенная медицинская помощь в этих случаях в ближайшие годы, поэтому важно доводить до конца диагностику, чтобы у пациентов было больше шансов на лечение или участие в финальных фазах международных клинических исследований.
В будущем в зависимости от лидирующего патофизиологического пути пролиферации у конкретного пациента будет применяться блокатор (или активатор ингибитора) причинного состояния, как сегодня успешно применяется anti-VEGF и anti-PIGF терапия, известно также об успешных попытках применения низкомолекулярного лечения AGX51 [10]. AGX51 является первым в своем классе антагонистом семейства ДНК-связывающих/дифференцирующих белков (pan inhibitor of differentiation). AGX51 ингибирует взаимодействие Id1-E47, что приводит к убиквитин-опосредованной деградации, задержке роста клеток и снижению их жизнеспособности, ингибирует патологическую неоваскуляризацию глаза.
В данном исследовании подтвердились мировые данные о повышенной встречаемости полиморфизмов -509C>T в гене TGFB1 и c.3174G>A в гене IGF1R у пациентов с диабетической ретинопатией. Проведение молекулярно-генетического тестирования пациентам с пролиферативной стадией диабета [11–13] позволит дифференцировать эти случаи и при наличии указанных мутаций давать более точные прогнозы о течении и тяжести заболевания, а также проводить медико-генетические консультации пациентам и их семьям для предотвращения проявления заболевания у членов семьи наряду с подходами генетического редактирования.
Также мы видим, что ретинопатия недоношенных имеет более тяжелое течение при наличии одной из четырех наиболее патогенных мутаций (+13553C>T, -634G>C, +405G>C (rs2010963), -460C>T (rs833061)) в гене VEGFA [14–16].
Заключение
Данное исследование продолжается, в дальнейшем планируется расширить спектр обнаруживаемых нозологий. Совместные усилия специалистов из разных стран дают надежду на эффективное лечение пациентов с неконтролируемой пролиферацией клеток сосудистой сети органа зрения.
Для уточнения прогноза течения и тяжести процесса у пациентов с пролиферативными изменениями органа зрения [17, 18], подбора оптимальной терапевтической тактики и патогенетически ориентированного таргетного лечения необходимо проведение специализированного молекулярно-генетического тестирования с применением усовершенствованного подхода к анализу полученных данных.
Финансирование/Funding
Проект финансировался из собственных средств ООО «Офтальмик» и НП «МНПЦПТ».
Sources of funding: the project is supported by own means of LLC «Oftalmic» and International Scientific and Practical Center for Tissue Proliferation.
Благодарность/Acknowledgement
Данная работа не могла бы быть выполнена без содействия офтальмологов, генетиков, неврологов, педиатров, с которыми проводились консультации по дифференциальной диагностике и клиническому обследованию пациентов: Аванесова Т.А. (Москва), Бёме А.А. (Москва), Бондарь В.А. (Москва), Вурдафт А.Е. (Москва), Гайсин Е.В. (Уфа), Гигинеишвили Д.Н. (Москва), Горгишели К.В. (Москва), Гуринова Е.Е. (Якутск), Жегулина И.О. (Москва), Журкова Н.В. (Москва), Жученко Н.А. (Москва), Зольникова И.В. (Москва), Кречмар М.В. (Санкт-Петербург), Маркова Т.В. (Москва), Николаева А.В. (Улан-Удэ), Нургалиева Л.Р. (Уфа), Суханова Н.В. (Москва), Хаценко И.Е. (Москва), Шестопалова Е.А. (Москва).
This work could not have been done without the assistance of ophthalmologists, geneticists, neurologists, pediatricians, who were consulted on differential diagnosis and clinical examination of patients: Avanesova T.A. (Moscow), Boehme A.A. (Moscow), Bondar V.A. (Moscow), Vurdaft A.E. (Moscow), Gaisin E.V. (Ufa), Gigineishvili D.N. (Moscow), Gorgisheli K.V. (Moscow), Gurinova E.E. (Yakutsk), Zhegulina I.O. (Moscow), Zhurkova N.V. (Moscow), Zhuchenko N.A. (Moscow), Zolnikova I.V. (Moscow), Krechmar M.V. (St. Petersburg), Markova T.V. (Moscow), Nikolaeva A.V. (Ulan-Ude), Nurgalieva L.R. (Ufa), Sukhanova N.V. (Moscow), Khatsenko I.E. (Moscow), Shestopalova E.A. (Moscow).
Сведения об авторах:
1Винер Марианна Евгеньевна — к.м.н., руководитель; ORCID iD 0000-0002-1089-4293.
2,3Бакунина Наталья Александровна — к.м.н., врач-офтальмолог; ORCID iD 0000-0002-1148-5184.
4Салмаси Жеан Мустафаевич — д.м.н., профессор, заведующий кафедрой патофизиологии; ORCID iD 0000-0001-8524-0019.
4Порядин Геннадий Васильевич — д.м.н., профессор, член-корр. РАН, почетный заведующий кафедрой патофизиологии; ORCID iD 0000-0003-2010-3296.
1Барх Дебмала — PhD, биоинформатик; ORCID iD 0000-0002-2557-7768.
2Кузнецова Юлия Дмитриевна — врач-офтальмолог, ORCID iD 0000-0002-4715-5873.
2,4Балашова Лариса Маратовна — д.м.н., профессор, руководитель; ORCID iD 0000-0001-9349-7092.
1ООО «Офтальмик». 125167, Россия, г. Москва, Ленинградский пр-т, д. 47/3.
2НП «МНПЦПТ». 119034, Россия, г. Москва, ул. Пречистенка, д. 29/14.
3ГКБ № 1 им. Н.И. Пирогова. 119049, Россия, г. Москва, Ленинский пр-т, д. 8.
4РНИМУ им. Н.И. Пирогова Минздрава России. 117997, Россия, г. Москва, ул. Островитянова, д. 1.
Контактная информация: Винер Марианна Евгеньевна, e-mail: info@oftalmic.ru.
Конфликт интересов: Винер М.Е., Барх Д. являются сотрудниками ООО «Офтальмик». Балашова Л.М., Бакунина Н.А., Кузнецова Ю.Д. являются сотрудниками
НП «МНПЦПТ». Остальные авторы заявляют об отсутствии конфликта интересов.
Статья поступила 03.07.2021.
About the authors:
1Marianna E. Weener — C. Sc. (Med.), Head; ORCID iD 0000-0002-1089-4293.
2,3Natalia A. Bakunina — C. Sc. (Med.), ophthalmologist; ORCID iD 0000-0002-1148-5184.
4Jean M. Salmasi — Dr. Sc. (Med.), Professor, Head of the Department of Pathophysiology; ORCID iD 0000-0001-8524-0019.
4Gennadiy V. Poryadin — Dr. Sc. (Med.), Professor, Corresponding Member of the RAS, Honorary Head of the Department of Pathophysiology; ORCID iD 0000-0003-2010-3296.
1Debmalya Barh — PhD, bioinformatician; ORCID iD 0000-0002-2557-7768.
2Yulia D. Kuznetsova — ophthalmologist, ORCID iD 0000-0002-4715-5873.
2,4 Larisa M. Balashova — Dr. Sc. (Med.), Professor, Head; ORCID iD 0000-0001-9349-7092.
1LLC «Oftalmic», 47/3, Leningradskiy av., Moscow, 125167, Russian Federation.
2Non-profit partnership «International Scientific and Practical Center for the Proliferation of Tissues of Russia», 29/14, Prechistenka str., Moscow, 119034, Russian Federation.
3N.I. Pirogov City Clinical Hospital No. 1, 8, Leninskiy av., Moscow, 119049, Russian Federation.
4Pirogov Russian National Research Medical University, 1, Ostrovityanov str., Moscow, 117997, Russian Federation.
Contact information: Marianna E. Weener, e-mail: info@oftalmic.ru.
Financial Disclosure: Marianna E. Weener and Debmalya Barh are employees of the LLC «Oftalmic». Larisa M. Balashova, Natalia A. Bakunina, and Yulia D. Kuznetsova are employees of the International Scientific and Practical Center for Tissue Proliferation. Other authors declare no conflict of interests.
Received 03.07.2021.
.
материал rmj.ru
