Содержание статьи
Роль образовательных программ в изменении знаний пациентов об остеопорозе и образа жизни (кальциевой диеты и физической активности)
Л. П. Евстигнеева*, кандидат медицинских наук
О. М. Лесняк**, доктор медицинских наук, профессор
Н. М. Кузнецова*
Ю. А. Сафонова***, кандидат медицинских наук
С. В. Булгакова****, кандидат медицинских наук
М. Н. Кирпикова*****, кандидат медицинских наук
М. В. Струнина******
М. В. Телющенко******
М. Р. Некрасова*******, доктор медицинских наук
О. Б. Несмеянова********, кандидат медицинских наук
А. А. Воробьева*
* ГБУЗ СО СОКБ № 1, Екатеринбург
** ГБОУ ВПО УГМА МЗ РФ, Екатеринбург
*** ГБОУ ВПО СЗГМУ им. И. И. Мечникова МЗ РФ, Санкт-Петербург
**** Клиники ГБОУ ВПО СамГМУ МЗ РФ, Самара
***** ГБОУ ВПО ИвГМА МЗ РФ, Иваново
****** Камская больница филиал № 15 ФГУ ПОМЦ ФМБА России, Пермь
******* ГЛПУ ТО ОКБ, Тюмень
******** ГБУЗ ТО ОКБ, Челябинск
Остеопороз (ОП), как многие другие распространенные хронические заболевания, требует ежедневного контроля и лечения со стороны пациента. Система здравоохранения любой страны, в том числе и России, предполагает повышение роли и ответственности пациента за свое здоровье. При ОП контроль заболевания включает устранение факторов риска, достаточное поступление в организм пациента кальция и витамина D3, адекватную физическую активность больного, выполнение физических упражнений, профилактику падений, прием препаратов патогенетического действия. Ближайшие результаты эффективного самоконтроля — изменение факторов образа жизни и лечение, отдаленные — улучшение состояния здоровья и повышение качества жизни. Вместе с тем полноценный самоконтроль со стороны пациента невозможен без поддержки извне. С одной стороны, необходимо повышение информированности пациента и мотивация, направленная на осознанное выполнение рекомендаций, с другой — создание социальных условий и поддержки со стороны общества [1].
В этой связи большое значение имеют образовательные программы, которые способствуют выполнению рекомендаций врача, мотивируют больных к лечению и обучают методам самоконтроля. При создании преемственности между врачами разных звеньев оказания помощи, а также при поддержке пациента как со стороны врача, так и со стороны общества эффективность образовательных программ возрастает. К настоящему времени проведено достаточно большое количество исследований, доказавших эффективность образовательных программ в увеличении частоты инициации лечения и приверженности ему. Исследований, оценивающих влияние образовательных программ на факторы образа жизни, проведено меньше, результаты их не так однозначны. Выбор наиболее эффективной образовательной программы, повышающей как приверженность пациентов лечению, так и влияющей на модификацию факторов образа жизни, важен для достижения лучших результатов лечения.
Целью данной работы являлась оптимизация образовательной деятельности в ОП, направленной на модификацию факторов образа жизни.
Материалы и методы исследования
Данное исследование являлось многоцентровым рандомизированным клиническим испытанием. В исследовании участвовали 7 центров разных городов России (Екатеринбург, Иваново, Пермь, Самара, Санкт-Петербург, Тюмень, Челябинск). В исследование включались пациенты с первичным ОП, обратившиеся на специализированный прием в указанных центрах. Диагноз ОП устанавливался на основании показателей денситометрии, согласно критериям Всемирной Организации Здравоохранения, и клинически на основании переломов периферических костей при низком уровне травмы у женщин после 70 лет или на основании наличия ОП переломов позвонков у лиц обоего пола [2]. Критерии исключения были следующие: тяжелые сопутствующие заболевания, вторичный ОП, деменция и другие психические или психологические проблемы, ограничивающие способность пациентов заниматься в группах и отвечать на вопросы опросников. В исследование также не включались пациенты, когда-либо уже обучавшиеся в школе ОП. Все пациенты подписали информированное согласие и заведомо были проинформированы, что включаются в образовательную программу по ОП и что им равновероятно может достаться брошюра или они должны будут посетить курс занятий в школе здоровья.
Пациенты основной группы обучались в школе здоровья, проводимой с включением интерактивных методов обучения [3]. Курс обучения включал 4 занятия по 90 минут каждое, проводимые через 1 или 2 дня. Каждый пациент обучался в школе однократно. Количество пациентов в каждой школе составляло 5–8 человек. Обучающая программа была комплексной и включала в себя следующие модули: общее представление об ОП, вопросы диагностики, факторы риска, питание при ОП, физическая активность и лечебная физкультура (ЛФК), профилактика падений, выработка стереотипа движений, медикаментозное лечение. В структуре каждого модуля были как информационная, так и активная части, где участники школы анализировали полученную информацию применительно к себе, отрабатывали навыки, принимали решения, строили планы. После каждого занятия давалось домашнее задание, ориентированное или на подготовку к следующему занятию, или на закрепление полученных навыков.
Пациенты контрольной группы получали информацию об ОП в виде брошюры. Брошюра содержала основную информацию об ОП, включая таблицы с содержанием кальция в продуктах питания, правила выполнения физических упражнений и комплекс упражнений. Все пациенты до начала исследования были консультированы врачом и получали рекомендации. Сбор информации проводился через 3, 6 и 12 месяцев после включения пациентов в исследование посредством заполненных пациентами опросников знаний и опросников, содержащих вопросы о факторах риска ОП, соблюдении кальциевой диеты и приеме кальцийсодержащих препаратов, физической активности, наличии переломов при низком уровне травмы, падениях и проводимом лечении.
Опросник знаний содержал спектр вопросов об ОП (общее представление о заболевании, факторы риска, кальциевая диета, физическая активность, лечение, профилактика переломов) и был построен таким образом, что пациенты должны были согласиться или не согласиться с предлагаемыми утверждениями. В случае сомнений при ответе на вопрос пациент мог отметить «не знаю». Опросник знаний на первом визите включал 24 вопроса, на последующих визитах — 17 вопросов. Из них 2 вопроса касались кальциевой диеты и 3 вопроса — физической активности и правил выполнения упражнений. Вопросы по кальциевой диете были сформулированы следующим образом: «Наибольшее количество кальция содержится в молочных продуктах», «Нормальное потребление кальция в сутки составляет 500 мг». Формулировка вопросов по физической активности была следующая: «Низкая физическая активность является фактором риска развития остеопороза»; «При остеопорозе следует меньше двигаться, занятия физкультурой больным противопоказаны»; «При остеопорозе полезно выполнять упражнения со сгибанием в позвоночнике».
Кальциевая диета подразумевала учет молочных продуктов (молоко, молочнокислые продукты, творог, сыр) с дальнейшим пересчетом на содержание кальция в день. Анализ физической активности включал ходьбу, движения на работе или дома и занятия физическими упражнениями, которые оценивались в баллах. По каждому пункту определялось количество баллов от 0 до 4 в зависимости от затрачиваемого времени. Максимально возможное количество баллов — 12.
В исследование скринировано 492 человека (247 в основную и 245 в контрольную группы), 13 человек были исключены из-за несоответствия критериям включения и исключения, рандомизировано 479 человек. Рандомизация проводилась методом конвертов отдельно в каждом центре по мере набора пациентов в исследование после оценки критериев включения/исключения и подписания информированного согласия. По ходу исследования выбыло 44 человека, что составило 9,2% от числа включенных пациентов.
Статистическая обработка проводилась с использованием параметрических (тест Стьюдента для несвязанных и связанных выборок) и непараметрических (тесты Вилкоксона, Манна–Уитни, точный критерий Фишера, χ2) критериев. При нормальном распределении данные представлены через среднее (М) и стандартное отклонение (СО). Данные, не имеющие нормального распределения, выражены через медиану (Ме), 25-й и 75-й процентили. Различия считались статистически значимыми при величине p < 0,05. В случаях пропущенных визитов или отсутствия ответов на все вопросы опросников при статистических расчетах знаменатель мог меняться.
Проведение исследования одобрено комитетом по этике научных исследований Свердловской областной клинической больницы № 1.
Результаты исследования
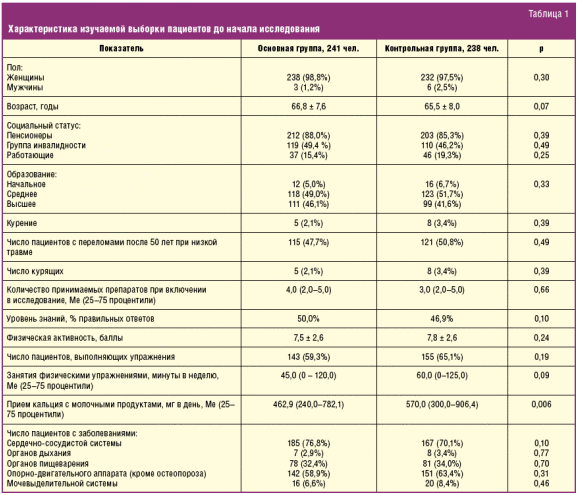
На первом этапе проведена исходная оценка выборки, включенной в исследование (табл. 1). Как видно из таблицы, группы пациентов были сопоставимы по социально-демографическим показателям, по ряду изучаемых параметров и по показателям, влияющим на соблюдение рекомендаций (возраст, образовательный ценз, наличие группы инвалидности, клинические проявления ОП и факторы риска его развития, количество принимаемых препаратов, сопутствующие заболевания). Различия касались только такого изучаемого показателя, как соблюдение кальциевой диеты до начала исследования, причем данный показатель был хуже у пациентов основной группы. При этом различия касались количества принимаемых кальцийсодержащих продуктов, число пациентов, совсем не принимающих молочные продукты, было мало и не отличалось между группами (7,1% в контрольной и 7,5% в основной группе, p > 0,05),
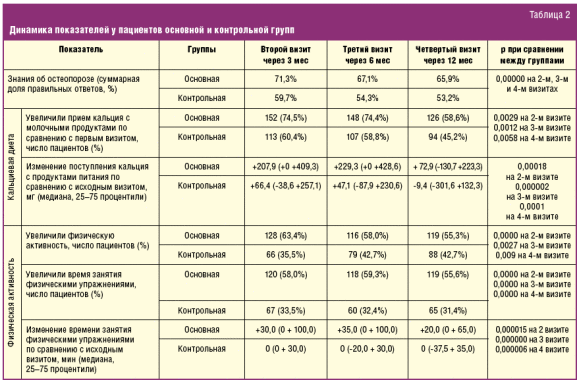
Дальнейший анализ включал изменение уровня знаний, приема кальцийсодержащих продуктов и физической активности после той или иной образовательной программы (табл. 2). Оценка уровня знаний показала увеличение уровня знаний как в целом, так и по отдельным вопросам в основной группе с достоверным преобладанием над контролем на всех визитах. На вопрос о норме потребления кальция в сутки правильно ответили 61,3% пациентов основной группы на втором и 56,7% на четвертом визитах, что было больше, чем в контроле (43,9% и 38,3% соответственно), p < 0,05. В разделе физической активности на вопрос о том, полезно ли при ОП выполнять упражнения со сгибанием в позвоночнике, правильных ответов в основной группе было 71,6% на втором, 63,5% на третьем и 58,5% на четвертом визитах, что больше, чем в контрольной группе (54,0%, 43,1% и 43,1% соответственно), p < 0,05. По вопросу, является ли низкая физическая активность фактором риска развития ОП, в основной группе получено 64,8% правильных ответов на третьем и 70,5% на четвертом визитах, тогда как в контрольной группе — соответственно 48,4% и 49,3%, p < 0,05. На вопрос, верно ли утверждение, что при ОП следует меньше двигаться, а занятия физкультурой больным противопоказаны, в основной группе получено 76,2% верных ответов на третьем и 79,0% на четвертом визитах, что было больше, чем в контрольной группе (62,6% и 65,1% соответственно), p < 0,05.
Анализ изменений факторов образа жизни, а именно кальциевой диеты, показал, что потребление кальция с пищей возросло у пациентов обеих групп ко второму и третьему визитам по сравнению с исходными показателями, но к концу исследования стало снижаться. На всех визитах прирост количества употребляемого кальция был выше у пациентов основной группы. В основной группе выше была и доля лиц, увеличивших прием кальцийсодержащих молочных продуктов.
Физическая активность и время выполнения физических упражнений увеличились в основной группе на всех визитах и были достоверно выше по сравнению с контрольной группой. Кроме того, в основной группе было выше число лиц, впервые начавших заниматься физическими упражнениями после образовательной программы, из числа тех, кто не занимался ими ранее (67,1% в основной и 39,7% в контрольной группах, р = 0,001).
Как видно из представленных результатов, консультация врача и обе образовательные программы в той или иной степени повлияли на уровень знаний об ОП и изменение факторов образа жизни, но изменения среди пациентов, прошедших обучение в «активной школе», были выражены в большей степени. Следует отметить, что со временем как знания, так и доля пациентов, ведущих здоровый образ жизни, уменьшались.
Обсуждение
Как показало исследование, оба варианта информирования пациентов оказали положительное влияние: увеличились доли больных, правильно отвечающих на вопросы, число пациентов, увеличивших прием молочных продуктов и повысивших физическую активность. В обеих группах появились больные, начавшие впервые выполнять физические упражнения. Вместе с тем следует отметить, что различные формы обучения дали разные результаты. Более эффективной, как и ожидалось, оказалась четырехдневная программа обучения в небольших группах с использованием интерактивных методов. Это связано с тем, что данная программа создавалась с учетом особенностей обучения взрослых: обучение в процессе выполнения реального задания, использование накопленных знаний и опыта, использование практических показов и отработка навыков в группе, акцент не на запоминание, а на понимание, наличие обратной связи [4]. Более простые образовательные программы с «пассивной» методикой преподнесения информации могут несколько повысить информированность пациентов по вопросам ОП, но часто недостаточны для изменения факторов образа жизни. В систематическом обзоре [5] десяти исследований с обучением пациентов в девяти из них показано улучшение знаний и только в четырех — изменение пациентами факторов образа жизни. При этом три из этих исследований — это исследования с интерактивной формой обучения. Однако даже интерактивные школы, повышая уровень знаний пациентов и их приверженность лечению, не всегда влияют на соблюдение кальциевой диеты и физическую активность [6].
Увеличение приема кальцийсодержащих продуктов в нашем исследовании отмечено в обеих группах, но более существенные изменения наблюдались после интерактивной школы. Увеличение приема молочных продуктов в этой группе на 200 мг в день можно считать неплохим результатом, так как изменить уже сформированные привычки питания в старшем возрасте может быть достаточно трудно. Следует отметить, что на эти изменения не повлияло исходно более низкое потребление кальция в основной группе. Наши данные согласуются с результатами других исследований, где показано увеличение приема кальцийсодержащих продуктов как после интерактивной методики, так и после узкоспециализированных программ, а также после более простых программ, но в группах высокого риска [7–9]. В ряде случаев простое информирование пациентов о результатах денситометрии и совет врача может приводить к увеличению потребления кальция [8], но этот эффект непостоянен [10].
Результаты исследований, оценивающих влияние образовательных программ на физическую активность, не так оптимистичны [6, 11]. В нашем исследовании пациенты основной группы в большей степени увеличили физическую активность и время выполнения упражнений по сравнению с контролем. Увеличение времени выполнения упражнений по меньшей мере на 30–35 минут можно рассматривать как хороший результат, причем нами было отмечено как увеличение времени выполнения упражнений среди пациентов, выполнявших их ранее, так и рост доли пациентов, начавших ЛФК впервые. По данным других авторов «пассивные» формы преподнесения материала повышают знания пациентов, но не формируют навыки и, как правило, не приводят к увеличению физической активности. Интерактивные школы, направленные на мотивацию, но не включающие занятия ЛФК, улучшают знания и ряд других показателей, в том числе приверженность лечению, но не всегда приводят к увеличению времени выполнения упражнений [5, 6]. При включении в образовательный процесс практической части, где пациенты обучаются технике выполнения упражнений, достигаются лучшие результаты: повышается физическая активность и время выполнения физических упражнений [12]. Важно отметить, что наши пациенты выполняли упражнения во время проведения образовательной программы под руководством инструктора.
Изменение физической активности под влиянием образовательной программы можно рассматривать как модель для совершенствования образовательной деятельности в ОП. Основной целью образовательной программы должно быть осознанное и планомерное выполнение лечебно-профилактических рекомендаций, включающих изменение факторов образа жизни и лечение. В конечном счете, это должно привести к улучшению здоровья и качества жизни пациента. Данная цель должна стоять и перед самим пациентом. Одной лишь информированности для достижения этой цели недостаточно, необходим постоянный самоконтроль, который обеспечивается благодаря полученным знаниям, мотивации и формированию навыков и умений. Полученные навыки подкрепляют знания, что в нашем исследовании подтверждается тем, что пациенты основной группы были лучше информированы по всем вопросам, касающимся физической активности и лечебной физкультуры, хотя вся та же информация, включая комплекс упражнений, была изложена и в брошюре для контрольной группы. Эти факты следует также учитывать и в работе врача: рекомендовать занятия ЛФК мало, надо мотивировать пациента и научить технике выполнения упражнений.
Следует отметить, что увеличение кальциевой диеты и физической активности наблюдалось в основном в первые 6 месяцев, к концу исследования эти показатели снизились, что свидетельствует о необходимости повторения образовательных программ в той или иной форме. Данный вопрос требует дальнейшего изучения.
Ограничением настоящего исследования являлось то, что информация собиралась в виде опросников со сбором информации за определенный период времени до опроса, что не исключает ошибку памяти. Другим ограничением являлось то, что до конца исследования не дошло 9,2% больных и не на всех пациентов имелась информация по кальциевой диете и физической активности на промежуточных визитах.
Заключение
Информационная программа для пациентов, которая проводится в виде интерактивной школы, повышает знания пациентов об ОП, ведет к модификации образа жизни, а именно к увеличению приема кальцийсодержащих продуктов и повышению физической активности.
Литература
- Ryan P. Integrated Theory of Health Behavior Change: background and intervention development // Clin Nurse Spec. 2009, May-Jun; 23 (3): 161–170.
- Остеопороз / Под ред. О. М. Лесняк и Л. И. Беневоленской. 2-е изд., перераб. и доп. М.: ГЭОТАР-Медиа, 2009. 272 с. (Серия «Клинические рекомендации»).
- Школа здоровья. Остеопороз. Руководство для врачей / Под ред. О. М. Лесняк. М.: ГЭОТАР-Медиа, 2008. 64 с.
- Терапевтическое обучение больных. Программы непрерывного обучения для работников здравоохранения в области профилактики хронических заболеваний. Отчет рабочей группы ВОЗ 1998 г. М.: Митра-Пресс, 2001.
- Werner P. Knowledge about osteoporosis: assessment, correlates and outcomes // Osteoporos Int. 2005; 16 (2): 115–127.
- Francis K. L., Matthews B. L., Van Mechelen W. et al. Effectiveness of a community-based osteoporosis education and self-management course: a wait list controlled trial // Osteoporos Int. 2009, Sep; 20 (9): 1563–1570.
- Lv N., Brown J. L. Impact of a nutrition education program to increase intake of calcium-rich foods by Chinese-American women // J Am Diet Assoc. 2011 Jan; 111 (1): 143–149.
- Manios Y., Moschonis G., Katsaroli I. et al. Changes in diet quality score, macro- and micronutrients intake following a nutrition education intervention in postmenopausal women // J Hum Nutr Diet. 2007, Apr; 20 (2): 126–131.
- Pro-Risquez A., Harris S. S., Song L. et al. Calcium supplement and osteoporosis medication use in women and men with recent fractures // Osteoporos Int. 2004. Sep; 15 (9): 689–694.
- Guilera M., Fuentes M., Grifols M. et al. Does an educational leaflet improve self-reported adherence to therapy in osteoporosis? The OPTIMA study // Osteoporos Int. 2006; 17 (5): 664–671.
- Estok P. J., Sedlak C. A., Doheny M. O., Hall R. Structural model for osteoporosis preventing behavior in postmenopausal women // Nurs Res. 2007, May-Jun; 56 (3): 148–158.
- Shirazi K. K., Wallace L. M., Niknami S. et al. A home-based, transtheoretical change model designed strength training intervention to increase exercise to prevent osteoporosis in Iranian women aged 40–65 years: a randomized controlled trial // Health Educ Res. 2007. Jun; 22 (3): 305–317.
Статья опубликована в журнале Лечащий Врач
материал MedLinks.ru