Введение
В практике акушера-гинеколога, как и в практике хирурга, часто встречаются состояния, при которых отмечается одновременное воспалительное поражение аппендикса и придатков матки, носящее название «аппендикулярно-генитальный синдром» (АГС). При этом у каждой 3–4-й женщины возникает нарушение репродуктивной функции. Изучение патогенетических звеньев АГС показало, что гинекологу-хирургу необходимо постоянно помнить о том, что даже при правильной постановке диагноза, выявлении аппендицита и верной лечебной тактике возможно поражение близлежащих яичника и трубы. Известны различные пути инфицирования правых придатков матки при АГС: при непосредственном контакте, по протяжению, интраканаликулярным, гематогенным, лимфогенным, периневральным путями [1, 2]. Учитывая такое многообразие патогенетических путей поражения правых придатков матки, приходится признать клиническую необходимость реабилитационных мероприятий при АГС. Однако, принимая во внимание агрессию воспалительного процесса и раннее развитие такого осложнения, как спаечная болезнь, реабилитационные мероприятия необходимо начинать с первых суток манифестации воспалительного процесса.
Многими исследователями доказано, что перитонеальные спайки в малом тазу и брюшной полости развиваются вследствие как оперативных вмешательств, так и воспалительных заболеваний [3]. Исследования последних лет показали, что при воспалительном процессе органов малого таза запускается множество механизмов формирования спаек [4]. Однако, несмотря на более чем 100-летний опыт изучения спаечной болезни, не существует клинических стандартов профилактики спаечной болезни как интраоперационно, так и в послеоперационном периоде, а также путем фармакологического воздействия [5]. Так, В.А. Самарцев и соавт. [6] представили обзор методов и средств профилактики спаек, объединив их в следующие группы: общие принципы, хирургическое лечение, механические барьеры и фармакологические методы. Большое разнообразие фармакологических методов профилактики спаек указывает на то, что ни один из них не способен в полной мере предупредить образование спаек. В связи с этим актуальным остается поиск высокоэффективного, безопасного и патогенетического метода профилактики формирования перитонеальных спаек в малом тазу у женщин.
Основываясь на ранее полученных данных [7], одним из достоверных методов прогнозирования развития спаек мы считаем изучение состояния метаболитов соединительной ткани, таких как гидроксипролин. Определение отдельных фракций гидроксипролина целесообразно при анализе физиологического и патологического ремоделирования внеклеточного матрикса, оценке адекватности проводимого лечения воспалительных и фиброзно-деструктивных процессов в соединительной ткани человека на основе исследования метаболизма коллагена, а именно отдельных фракций гидроксипролина при диагностике дегенеративно-дистрофических и воспалительных процессов [8, 9]. Данные метаболиты изучены давно и считаются достаточно вероятными признаками активности процесса и степени дезорганизации соединительной ткани при многих заболеваниях [10]. Гидроксипролин объективно свидетельствует о наличии и количестве коллагена и может служить клиническим индикатором метаболических процессов соединительной ткани. При грануляционно-фиброзных процессах, когда происходит усиленная продукция коллагена, концентрация гидроксипролина в крови повышается [11, 12].
Назначая патогенетически направленную терапию, препятствующую образованию спаек, и оценивая маркеры спаечного процесса, мы сможем влиять на течение этих процессов и предупреждать развитие спаек. Одним из фармакологических средств влияния на процессы спайкообразования является пеницилламин — синтетический препарат, который по структуре может рассматриваться как часть молекулы пенициллина и является диметильным производным аминокислоты цистеина. Препарат оптически активный. Применяется в виде D-формы, так как L-форма и рацемат более токсичные. Основное свойство пеницилламина заключается в его высокой комплексообразовательной активности в отношении ионов металлов. Он связывает главным образом ионы меди, ртути, свинца и железа, а также кальция. Образующиеся комплексы удаляются почками. Кроме того, пеницилламин подавляет синтез коллагена в организме и нормализует соотношение между его растворимыми и нерастворимыми фракциями, способствуя этим торможению склерозирующего процесса в тканях. Под влиянием препарата снижается уровень патологических макроглобулинов, в т. ч. ревматоидного фактора. При приеме внутрь пеницилламин быстро всасывается и длительное время обнаруживается в плазме крови, период полувыведения составляет 24–75 ч. В научной литературе имеются данные значительной давности об эффективности этого препарата как антиспаечного, принимая их неоспоримую достоверность, приводим их здесь. Применение пеницилламина с целью профилактики фибропластических процессов в туберкулезных очагах имело значительный положительный эффект [13]. О возможности применения этого препарата в клинике при различных заболеваниях, его положительных и отрицательных сторонах сообщали А.А. Крель и соавт. [14]. В современной доступной литературе данные о применении пеницилламина в гинекологической практике не представлены.
Цель исследования: оценить эффективность пеницилламина в комплексной профилактике перитонеальных спаек в малом тазу при аппендикулярно-генитальном синдроме (АГС) на основании изучения динамики уровня гидроксипролина и основных клинических симптомов воспалительного процесса в малом тазу.
Материал и методы
В исследование включено 157 женщин репродуктивного возраста (от 18 до 45 лет) с АГС, госпитализированных в гинекологический и хирургический стационары как в ургентном, так и в плановом порядке. Женщины в возрасте от 18 до 25 лет составили 18%, от 26 до 34 лет — 57%, от 35 до 45 лет — 25%. Критерии включения в исследование: отсутствие хронического воспалительного и спаечного процесса в малом тазу и брюшной полости, а также объемных образований.
В зависимости от проводимого лечения женщины были разделены на 2 группы. В основной группе (n=79) пациентки с АГС, кроме общепринятых лечебно-профилактических мероприятий традиционной противовоспалительной терапии или оперативного вмешательства по показаниям, с первых суток нахождения в стационаре с целью профилактики образования спаек в малом тазу получали пеницилламин по 250 мг перорально дважды в сутки в течение месяца. Пациентки группы сравнения (n=78) получали только общепринятые лечебно-профилактические мероприятия или оперативное вмешательство по показаниям. Лечебно-профилактические мероприятия у женщин с воспалительными процессами органов малого таза проводили согласно приказу Минздрава России от 12.11.2012 № 572н, фармакотерапия проводилась по общепринятым схемам [15].
Учитывая наличие АГС, аппендэктомию выполняли в присутствии гинеколога, иногда при его ассистенции. Во время операции проводили тщательную ревизию органов малого таза, особенно правых придатков. Всем пациенткам при поступлении проводили клинико-лабораторные и инструментальные исследования согласно стандарту обследования больных с симптомами «острого живота», принятому в клинике. В каждом случае изучали жалобы женщин, акушерско-гинекологический анамнез, данные клинико-лабораторных и инструментальных исследований, в т. ч. бактериоскопического и цитологического. Учитывали заключения смежных специалистов.
Кроме общепринятых клинико-лабораторных исследований, нами также был изучен обмен метаболитов соединительной ткани — содержание белковосвязанного гидроксипролина (БСГ) и свободного гидроксипролина (СГ) в сыворотке крови [8] с целью неинвазивной оценки спайкообразования в малом тазу. Забор крови проводили утром натощак из локтевой вены в течение первых 2–3 сут после поступления в стационар, а также через 30 дней после начала приема пеницилламина. Уровни БСГ и СГ в динамике служили маркерами эффективности применяемой схемы профилактики перитонеального спайкообразования. Каждая пациентка получала подробную информацию об исследовании и давала информированное согласие на участие в нем.
Статистическую обработку полученных данных проводили в программе Microsoft Excel, оценку статистической значимости различий — по критериям Стьюдента и χ2.
Результаты и обсуждение
Установлено, что на фоне острого воспалительного процесса в малом тазу уровень БСГ и СГ увеличивается более чем в 1,5 раза (табл. 1). На наш взгляд, это связано с тем, что во время манифестации воспалительного процесса в тканях органов малого таза выделяются продукты распада тканей протеинового происхождения, одним из которых является гидроксипролин.
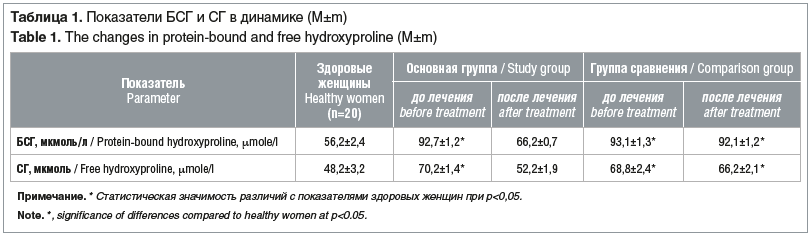
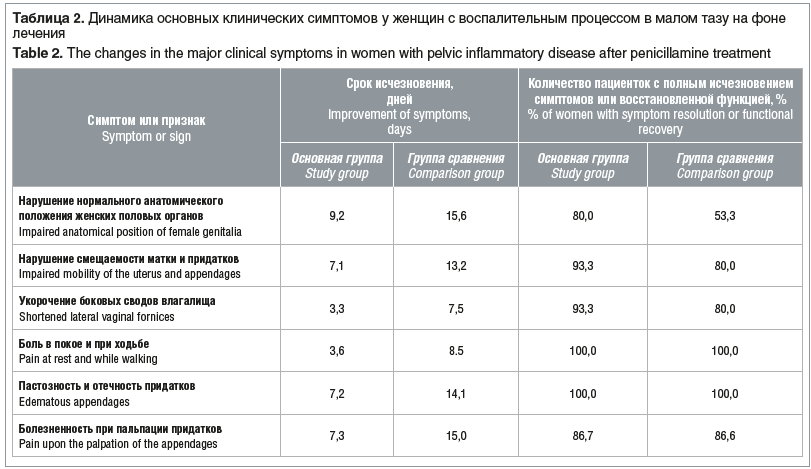
При поступлении в стационар у всех пациенток наблюдались отечность и болезненность тканей органов малого таза, на этом фоне — нарушение смещаемости матки и придатков, значительное укорочение и болезненность боковых сводов влагалища. Все женщины отмечали боль в нижних отделах живота в покое и усиление боли при ходьбе. Результаты сравнительной оценки эффективности проведенного лечения в группах представлены в табл. 2. Включение в комплексную терапию воспалительных процессов малого таза пеницилламина позволило значительно улучшить результаты лечения, и в первую очередь следует отметить увеличение подвижности матки и придатков как непосредственно сразу после лечения, так и через 3 мес. после него. Уменьшение пастозности тканей наступало в 2 раза быстрее при назначении этого препарата, четкость контуров матки при бимануальном исследовании в основной группе определялась на 3–5 дней раньше, чем в группе сравнения. Значительно раньше в основной группе исчезала боль, особенно это касается реперкуссивной боли.
При поступлении в стационар УЗИ показывало увеличение эхогенности, толщины и степени васкуляризации тканей органов малого таза. При этом у всех пациенток регистрировался кровоток низкой или средней резистентности. Контрольное УЗИ органов малого таза показало, что в основной группе через 1 мес. после лечения практически у всех пациенток исчезли акустические тени в дистальном направлении (возможная локализация очагов формирования спаек), что указывает на снижение эхоплотности тканей. В группе сравнения эхокартина через месяц после лечения практически не изменилась. У двух пациенток основной группы, имевших в анамнезе оперативное вхождение в малый таз и наличие глыбчатых конгломератов (зона возможных рубцовых изменений), компактно расположенных между яичником и маткой, после проведенного лечения значительно снизилась эхоплотность, а сами конгломераты приобрели мелкоточечную форму без четких контуров. Ультразвуковая картина соответствовала клиническому улучшению. Приведенные данные показывают высокую эффективность пеницилламина в лечении как воспалительного процесса органов малого таза,
так и спаек.
В связи с тем что в ходе исследования мы использовали стандартную терапевтическую дозу пеницилламина, побочного действия не наблюдалось, что говорит о безопасности этого препарата и удобстве его применения.
Полученные данные указывают на то, что АГС сопровождается грануляционно-фиброзными процессами, и, как следствие, усиленной продукцией коллагена. Назначение пеницилламина позитивно влияет на уровень гидроксипролина, снижая его практически до уровня у здоровых женщин. При этом определение уровня гидроксипролина является клинически значимым в оценке формирования перитонеальных спаек в малом тазу, а пеницилламин выступает профилактическим средством, предупреждающим развитие этого патологического процесса.
Выводы
Содержание БСГ и СГ в крови женщин с АГС можно считать прогностическим маркером адгезивного процесса в малом тазу. Выбор пеницилламина для торможения спайкообразования патогенетически обоснован, так как препарат снижает уровень БСГ — показателя спайкообразования при воспалительном процессе.
Применение пеницилламина в комплексном лечении воспалительных процессов малого таза значительно ускоряет исчезновение симптомов заболевания и наступление ремиссии.
Включение пеницилламина в комплексную противовоспалительную терапию при АГС предотвращает образование перитонеальных спаек, что является профилактикой спаечной болезни и бесплодия как трубного, так и перитонеального генеза в целом.
Представленный способ профилактики перитонеальных спаек в малом тазу у женщин является высокоэффективным, безопасным, удобным и простым патогенетически обоснованным методом.
Сведения об авторах:
Симрок Василий Васильевич — д.м.н., профессор кафедры акушерства и гинекологии № 1 ФГБОУ ВО РостГМУ Минздрава России; 344022, Россия, г. Ростов-на-Дону, пер. Нахичеванский, д. 29; ORCID iD 0000-0002-2721-715X.
Попова Илона Александровна — ассистент кафедры акушерства и гинекологии ГУ ЛНР «ЛГМУ им. Святителя Луки»; 340045, Луганская Народная Республика, г. Луганск, квартал 50-летия Обороны Луганска, д. 1Г; ORCID iD 0000-0001-6279-7869.
Мельникова Дарья Васильевна — к.м.н., врач-ординатор ООО «МедФормула»; 299001, Россия, г. Севастополь, просп. Генерала Острякова, д. 1; ORCID iD 0000-0002-7252-9427.
Контактная информация: Симрок Василий Васильевич, e-mail: partus7@yandex.ru. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 12.08.2020, поступила после рецензирования 04.09.2020, принята в печать 29.09.2020.
About the authors:
Vasiliy V. Simrok — Doct. of Sci. (Med.), professor of the Department of Obstetrics & Gynecology, Rostov State Medical University; 29, Nakhichevanskiy lane, Rostov-on-Don, 344022, Russian Federation; ORCID iD 0000-0002-2721-715X.
Ilona A. Popova — assistant of the Department of Obstetrics & Gynecology, St. Luca Lugansk State Medical University; 1G, 50 years of Lugansk Defense quarter, Lugansk, 340045, Lugansk People’s Republic; ORCID iD 0000-0001-6279-7869.
Dar’ya V. Mel’nikova — Cand. of Sci. (Med.), resident, LLC “MedFormula”; 1, General Ostryakov av., Sevastopol, 299001, Russian Federation; ORCID iD 0000-0002-7252-9427.
Contact information: Vasiliy V. Simrok, e-mail: partus7@yandex.ru. Financial Disclosure: no authors have a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 12.08.2020, revised 04.09.2020, accepted 29.09.2020.
.
Информация с rmj.ru






