Цель исследования: определить роль алкогольного эпизода в этиопатогенезе перфоративной язвы ДПК.
Материал и методы: исследовано 12 пациентов, оперированных по поводу прободных язв луковицы ДПК в период с апреля 2014 г. по май 2017 г. Мужчин было 10 (83,3%), женщин – 2 (16,7%), средний возраст – 39,33 года. Критерии включения в исследование: наличие у пациента перфоративной дуоденальной язвы, присутствие алкогольного эпизода в анамнезе. Количество этанола в венозной крови определялось стандартным методом газовой хроматографии. Оперативное вмешательство произведено в объеме верхне-срединной лапаротомии, иссечения язвы с прободным отверстием (с последующим гистологическим исследованием) и дуоденопластики с использованием двухуровневого непрерывного шва и применением узлов-фиксаторов, санации и дренирования брюшной полости.
Результаты: в 91,7% случаев концентрация этанола в крови больных при поступлении соответствовала легкой и средней степени опьянения. При морфологическом исследовании в 100% выявили: воспалительно-дистрофические изменения стенки сосудистого русла в области язвенного поражения, воспалительный эндоневральный отек и дегенерацию межмышечных нервных сплетений, наличие тромбированных интрамуральных сосудов в области перфорации. Результаты позволили рассматривать патогенез прободной язвы с позиции гипотезы острого микротромбоза, пусковым механизмом которого является прием алкоголя. Средняя длительность операции составила 79,6 мин; средняя длительность стационарного лечения – 10,8 койко-дня. Послеоперационных осложнений и смертельных исходов не наблюдалось.
Заключение: алкогольный эпизод независимо от количества потребленного алкоголя запускает каскад патологических реакций, исходом которых является острый микротромбоз измененных сосудов кишечной стенки, острая ишемия и некроз пораженного сегмента с образованием сквозного дефекта в области дна язвенного кратера. Предложенный способ радикальной дуоденопластики является воспроизводимым.
Ключевые слова: перфоративная дуоденальная язва, алкогольный эпизод, теория острого микротромбоза, дуоденопластика.
Для цитирования: Никитин В.Н., Полуэктов В.Л., Заблоцкая Е.А., Клипач С.Г. Алкогольный эпизод в этиопатогенезе прободных язв // РМЖ. 2017. №28. С. 2048-2052
Nikitin V.N.1,2, Poluektov V.L.1, Zablotskaya E.A.3, Klipach S.G.2
1 Omsk State Medical University
2 City Clinical Emergency Hospital No. 2, Omsk
3 Clinical Medical Unit No.9, Omsk
According to the world statistics the perforated ulcer takes the leading place in the structure of the mortality of duodenal bulb ulcer complications.
The aim of the study was to determine the role of the alcoholic episode in the etiopathogenesis of the perforated duodenal ulcer.
Patients and Methods: The authors studied twelve patients operated for duodenal bulb ulcer during the period from April 2014 to May 2017. Among them there were 10 men (83.3%), 2 women (16.7%), the average age was 39.33 years. Inclusion criteria: the patient had a perforated duodenal ulcer and an alcoholic episode in the anamnesis. The amount of ethanol in the venous blood was determined by the standard method of gas chromatography. Surgical intervention included upper and midline laparotomy, excision of the ulcer with a perforated aperture (with subsequent histological examination) and duodenoplasty with the use of a double-layer continuous suture with the application of node «locks», sanitation and drainage of the abdominal cavity.
Results: In 91.7% of cases, the concentration of ethanol in the blood of patients on admission corresponds to mild and moderate alcohol intoxication. In 100% of the patients the morphological study showed: inflammatory-dystrophic changes in the wall of the vascular bed in the ulcerative lesions area, inflammatory endoneural edema and degeneration of intermuscular neural plexuses, and the presence of thrombosed intramural vessels in the perforation area. The results allowed to consider the pathogenesis of the perforated ulcer from the position of the hypothesis of acute microthrombosis, triggered by alcohol. The average duration of the operation was 79.6 min; the average duration of inpatient treatment was 10.8 bed-days. Postoperative complications and deaths were not observed.
Conclusion: Alcohol episode, regardless of the amount of consumption, triggers a cascade of pathological reactions, the outcome of which is an acute microthrombosis of altered vessels of the intestinal wall, acute ischemia and necrosis of the affected segment with the formation of end-to-end defect in the bottom of the ulcer crater. The use of the proposed method of radical duodenoplasty is reproducible.
Key words: perforated duodenal ulcer, alcoholic episode, acute microthrombosis theory, duodenoplastic.
For citation: Nikitin, V.N. Poluektov V.L., Zablotskaya E.A., Klipach S.G. Alcoholic episode in etiopathogenesis of perforated ulcers // RMJ. 2017. № 28. P. 2048–2052.
Статья посвящена исследованию роли алкогольного эпизода в этиопатогенезе перфоративной дуоденальной язвы. Показано, что алкогольный эпизод независимо от количества потребленного алкоголя запускает каскад патологических реакций, исходом которых является острый микротромбоз измененных сосудов кишечной стенки, ишемия и некроз с образованием сквозного дефекта в области дна язвенного кратера. Предложен способ радикальной дуоденопластики.
Введение
На протяжении последних десятилетий заболеваемость прободной язвой в России колебалась от 11,7 до 25,9 случая на 100 тыс. населения [1]. Прободная язва занимает лидирующее место в структуре летальных осложнений язвенной болезни луковицы двенадцатиперстной кишки (ДПК), по данным мировой статистики [2, 3]. Связь алкогольного эпизода в анамнезе с возникновением прободной язвы подтверждена многими исследователями и составляет 14,4–64,0% от общего количества перфораций [4–6]. Известным историческим фактом является выполнение Микуличем (Johan Mikulicz) первого ушивания прободной язвы, когда он диагностировал перфорацию путем пункции раздутого живота троакаром и получил из него «воспалительный газ с запахом алкоголя» [7]. Количество операций при этом грозном осложнении держится на уровне 7,5–13,0 на 100 тыс. человек, а послеоперационная летальность уже многие годы составляет 5,0–17,5% [8]. Общепризнана и успешно реализуется в большинстве случаев тенденция к органосохраняющим оперативным пособиям при прободной дуоденальной язве [1, 8]. Поиск оптимального интраоперационного решения устранения перфорации не утратил своей актуальности [8]. Патогенетическое обоснование профилактического отказа от алкоголя пациентов с язвенной болезнью, являющегося фактором риска, также требует дальнейших исследований в этом направлении с целью формирования доказательной базы [1].
Цель исследования: определить роль алкогольного эпизода в этиопатогенезе перфоративной язвы ДПК.
Материал и методы
Исследуемую группу составили 12 пациентов, подвергшихся оперативному лечению в хирургическом отделении Городской клинической больницы скорой медицинской помощи № 2 (Омск) по поводу прободных язв луковицы ДПК в период с апреля 2014 г. по май 2017 г. Мужчин было 10 (83,3%), женщин – 2 (16,7%), возраст – от 28 до 57 лет, средний возраст – 39,33 года (95% ДИ: 34,03–44,63). В течение 2-х часов с момента перфорации поступили 3 (25%) больных, в сроки от 2 до 7 часов – 9 (75%).
Критерием включения в исследование являлось наличие у пациента перфоративной дуоденальной язвы, присутствие алкогольного эпизода в анамнезе заболевания, согласие пациента на включение в исследование.
Язвенный анамнез от 2 до 6 лет имели 8 (66,7%) пациентов, у остальных 4-х (33,3%) – ранее отсутствовали жалобы со стороны желудочно-кишечного тракта.
О количестве принятого алкоголя можно было судить только со слов самих пациентов, оно составило от 0,5 литра пива до 1 литра водки. Наиболее достоверным является определение количества этанола в венозной крови (1 промилле равен 1 мл чистого этилового спирта в 1000 мл крови и обозначается знаком ‰). Количество этанола в венозной крови определялось стандартным методом газовой хроматографии.
Оперативное вмешательство всем 12 пациентам произведено в объеме верхне-срединной лапаротомии, иссечения язвы с прободным отверстием (с последующим гистологическим исследованием) и дуоденопластики двухуровневым непрерывным швом, санации и дренирования брюшной полости. Показанием к избранному объему вмешательства, согласно национальным клиническим рекомендациям [1], явились невозможность ушивания прободной язвы из-за выраженной рубцово-инфильтративной деформации луковицы ДПК, прорезывание нитей при ушивании, подозрение на «зеркальные» язвы.
Исследование иссеченной язвы проводилось микроскопически на базе патологоанатомического отделения БУЗОО МСЧ № 9 с окрашиванием морфологических срезов гематоксилином и эозином. Микроскопическое исследование и фотопротоколирование выявленных изменений произведены с помощью микроскопа ЛОМО ЕС «Бимам-13» с увеличением ×10, ×20, ×40, оснащенного цифровой камерой Сanon EOS 550D. При микроскопии оценивали состояние сосудистых стенок и признаки стенозирования просвета, выраженность дистрофических изменений нервных сплетений, инфильтративно-деструктивные изменения мышечных волокон в зоне язвенного поражения, а также наличие микротромбоза сосудистого русла.
При иссечении прободной язвы применен способ радикальной дуоденопластики непрерывным двухуровневым швом при перфоративной язве передней стенки луковицы ДПК (регистрация заявки РФ № 2017128227 от 07.08.2017). Способ реализовался следующим образом: поперечно рассекали переднюю стенку луковицы ДПК через центр перфоративного отверстия, краниально и каудально до границы перифокальной инфильтрации (рис. 1а).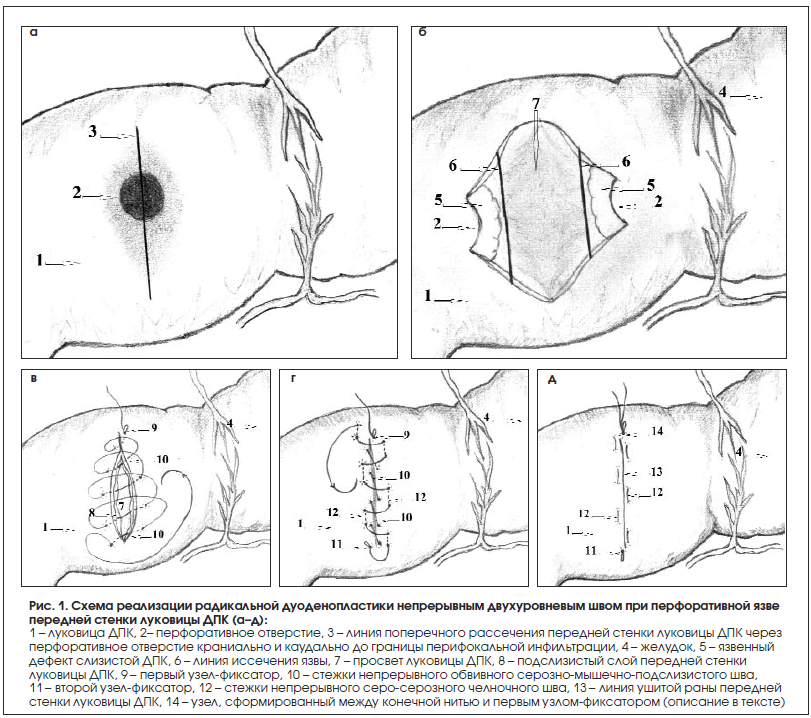
Мобилизовали ДПК по Кохеру. Производили иссечение язвенного дефекта орально и аборально, под визуальным контролем до границы периульценарного отека (рис. 1б). Накладывали непрерывный обвивной вворачивающий серозно-мышечно-подслизистый шов (викрил, ПГА 3/0) в поперечном направлении к оси органа, первый стежок непрерывного шва делали на краниальном углу образованной кишечной раны, завязывали первый узел-фиксатор, восстанавливая целостность брюшинного покрова стенки кишки, далее накладывали 4–5 стежков непрерывного обвивного серозно-мышечно-подслизистого шва, не проникая в просвет кишки, последний стежок выполняли на каудальном углу образованной кишечной раны, нить затягивали до соприкосновения тканей и формировали второй узел-фиксатор (рис. 1в). Далее этой же нитью в обратном направлении на расстоянии 0,5 см от первой линии шва погружали последнюю челночным серо-серозным швом (рис. 1г), затягивали до соприкосновения тканей и связывали конец нити с нитью первого узла-фиксатора (рис. 1д). После завершения дуоденопластики и санации брюшной полости производили дренирование (в зависимости от распространенности перитонита) и послойное ушивание стенок брюшной полости. Лечение в раннем послеоперационном периоде выполнялось всем пациентам однотипно и включало антисекреторную и эрадикационную фармакотерапию.
Результаты лечения в ближайшем послеоперационном периоде оценивали по длительности операции, продолжительности стационарного лечения, количеству осложнений и летальных исходов. Исследуемые показатели имели нормальное распределение, среднее арифметическое переменных определялось с учетом 95% доверительного интервала.
Статистический анализ данных исследования проведен с помощью прикладных компьютерных программ Microsoft Office Excel и Statistica 6.0 на операционной платформе Windows XP.
Результаты исследования
Концентрация этанола в крови больных при поступлении в стационар представлена в таблице 1.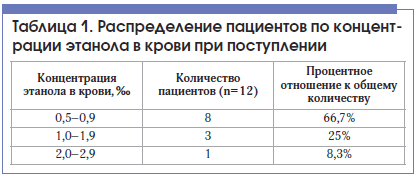
Из таблицы 1 видно, что наиболее часто (91,7%) концентрация этанола в крови больных при поступлении соответствовала легкой и средней степени опьянения.
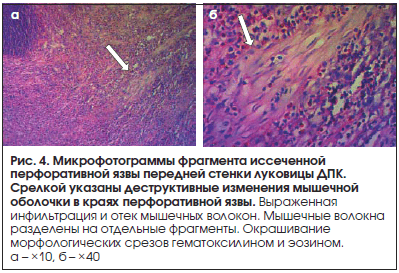
Результаты морфологического исследования в 100% (n=12) выявили: воспалительно-дистрофические изменения стенки сосудистого русла в области язвенного поражения (рис. 2), воспалительный эндоневральный отек и дегенерацию межмышечных нервных сплетений (рис. 3), деструктивные изменения мышечной оболочки в краях перфоративной язвы (рис. 4). 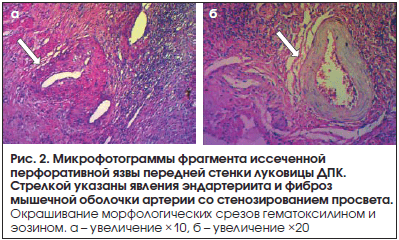
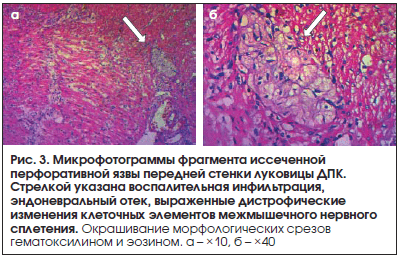
Наличие тромбированных интрамуральных сосудов в области перфорации выявлено при морфологическом исследовании также в 100% (n=12) случаев (рис. 5).
Средняя длительность операции составила 79,6 мин (от 55 до 110) (95% ДИ: 69,5; 89,8); средняя длительность стационарного лечения – 10,8 койко-дня (от 10 до 14) (95% ДИ: 10,0; 11,6). Послеоперационных осложнений и смертельных исходов не наблюдалось.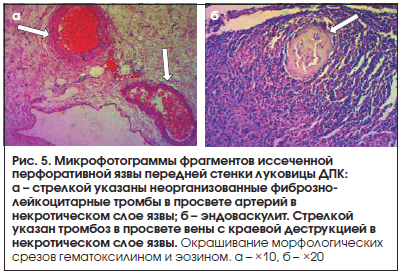
Обсуждение
Прободная дуоденальная язва – это патологическое состояние, обусловленное внезапно возникшим сквозным дефектом в стенке кишки, характеризующееся яркой клинической картиной с прогрессирующим эндотоксикозом и развитием полиорганной дисфункции на фоне перитонита. Наиболее часто перфорация возникает внезапно с ярким проявлением клинической симптоматики, что не соответствует представлению о хронически прогрессирующей деструкции кишечной стенки на фоне язвенного поражения, которая реализуется в виде пенетрации с образованием рубцово-спаечной мантии. Для дальнейшего рассмотрения патогенеза перфоративных язв предлагаем дополнить существующие классификации в виде разделения на перфорации на фоне нарушения эвакуации (формирующийся стеноз) и перфорации без нарушения эвакуаторной функции кишки. Первые наиболее часто являются исходом гигантских язв, где перфорации предшествует пенетрация, интраоперационный вид перфоративных отверстий чаще имеет щелевидную форму. Вторые и наиболее часто встречаемые перфорации образуются без предшествующей пенетрации, перфоративное отверстие имеет круглую или овальную форму. Механизм возникновения перфоративной язвы на фоне хронической пенетрирующей язвы детально освещен в работах В.И. Оноприева. «В язвенном сегменте луковицы формируют стенотический псевдопривратник за счет реактивного стойкого спазма циркулярной мускулатуры заинтересованного сегмента. Нарушение интрамуральной микроциркуляции сегмента ведет к появлению инфильтративного компонента стеноза и снижению защитных свойств дуоденальной слизистой. Наиболее неблагоприятные условия создаются на передней стенке в зоне кровораздела луковичных сосудов. Внезапное возникновение внутрипросветной гипертензии приводит к развитию острой деструкции стенки луковицы, завершающейся перфорацией [9].
Патогенез перфорации без нарушения эвакуаторной функции кишки следует рассматривать с позиции гипотезы острого микротромбоза при прободной язве (рис. 6).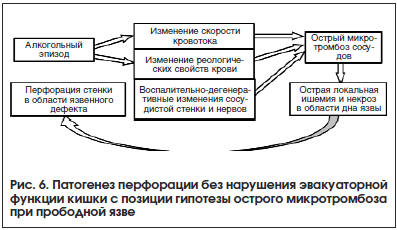
В 1876 г. немецкий патологоанатом Рудольф Вирхов предложил универсальную теорию, объясняющую возникновение тромба в просвете сосудов. Триада Вирхова объединяет повреждение интимы сосудистой стенки, изменение скорости кровотока и изменение реологических свойств крови. При возникновении круглого сквозного отверстия в дне язвенного кратера присутствуют все факторы триады Вирхова: 1) ангиосклероневротическое поражение сосудистого русла на фоне существующего воспалительного процесса (см. рис. 2–4); 2) изменение скорости кровотока в просвете интрамуральных сосудов, связанное с функциональной нагрузкой (употребление алкоголя, острой пищи; известно, что прободению наиболее часто предшествует обильное застолье); 3) локальное изменение реологии крови связано с воздействием алкоголя непосредственно на красные кровяные тельца в наименее защищенных сосудах, расположенных в области дна язвенного дефекта.
Результатом исследования явилось морфологичеcкое подтверждение концепции острого микротромбоза в возникновении прободной язвы (см. рис. 5).
Предложенный способ радикальной дуоденопластики непрерывным двухуровневым швом при перфоративной язве передней стенки луковицы ДПК в отличие от существующих способов имеет следующие преимущества:
1) поперечное рассечение передней стенки луковицы ДПК уменьшает вероятность повреждения интрамуральных сосудов стенки кишки, которые проходят перпендикулярно к оси кишки;
2) рассечение передней стенки луковицы ДПК через центр перфоративного отверстия позволяет визуализировать и определить степень язвенного поражения со стороны слизистой, произвести адекватное иссечение язвенного дефекта, что исключает вероятность повреждения пилоруса;
3) использование двухуровневого непрерывного шва, не проникающего в просвет кишки, снижает вероятность инфицирования и увеличивает площадь соприкосновения серозных оболочек сшиваемых стенок, позволяет равномерно распределить нагрузку по всей линии шва и, следовательно, повышает механическую прочность места ушивания.
Средняя продолжительность операции 79,6 мин и длительность стационарного лечения 10,8 койко-дня не превышают сроков описанного объема оперативного вмешательства, представленных в литературе [8].
Отсутствие послеоперационных осложнений и летальности свидетельствует о надежности и воспроизводимости предложенного способа радикальной дуоденопластики.
Заключение
Алкогольный эпизод независимо от количества потребленного спиртного запускает каскад патологических реакций, исходом которых становятся острый микротромбоз измененных сосудов кишечной стенки, острая ишемия и некроз пораженного сегмента с образованием сквозного дефекта в области дна язвенного кратера.
Предложенный способ радикальной дуоденопластики непрерывным двухуровневым швом при перфоративной язве передней стенки луковицы двенадцатиперстной кишки является воспроизводимым и может быть рекомендован к применению в клинической практике.
Литература
1. Сажин В.П., Бронштейн П.Г., Зайцев О.В. и др. Национальные клинические рекомендации «Прободная язва» // XII съезд хирургов России «Актуальные вопросы хирургии». Ростов-на-Дону. 7–9 октября 2015. 37 с. http://общество-хирургов.рф/upload/perforated_ulcer.pdf (дата обращения: 16.02.2017) [Sazhin V.P., Bronshtejn P.G., Zajcev O.V. i dr. Nacional’nye klinicheskie rekomendacii «Probodnaja jazva» // XII S’ezd hirurgov Rossii «Aktual’nye voprosy hirurgii». Rostov-na-Donu. 7–9 oktjabrja 2015. 37 s. http://obshhestvo-hirurgov.rf/upload/perforated_ulcer.pdf (data obrashhenija: 16.02.2017) (in Russian)].
2. Thorsen K., Søreide J.A., Kvaløy J.T. et al. Epidemiology of perforated peptic ulcer: Age- and gender-adjusted analysis of incidence and mortality // World J Gastroenterol. 2013. Suppl. 21. Vol. 19(3). P.347–354.
3. Møller M.H., Engebjerg M.C., Adamsen S. et al. The Peptic Ulcer Perforation (PULP) score: a predictor of mortality following peptic ulcer perforation. A cohort study // Acta Anaesthesiol Scand. 2012. Vol. 56(5). P.655–662.
4. Al-Marsoumi A.M., Jabbo N.S. Risk factors in perforated peptic ulcer disease: Incidence and relation to morbidity and mortality // Mustansiriya Medical Journal. 2013. Vol. 12. Issue 1. P.35–44.
5. Buck D.L., Vester-Andersen M., Møller M.H. Accuracy of clinical prediction rules in peptic ulcer perforation: an observationa l study // Scand J Gastroenterol. 2012. Vol. 47. P.28–35.
6. Sekhar G.C., Ramanaiah N.V., Vamseedhar K. A Study of Clinical Features, Management and Prognosis in Perforated Duodenal Ulcer in a Tertiary Care Hospital // Journal of Dental and Medical Sciences. 2015. Vol. 14. Issue 5. Ver. VII. P.46–49.
7. Юдин С.С. Этюды желудочной хирургии. М.: Медгиз. 1955. 264 с. [Judin S.S. Jetjudy zheludochnoj hirurgii. M.: Medgiz. 1955. 264 s. (in Russian)].
8. Вавринчук С.А., Косенко П.М., Чернышов Д.С. Современные аспекты хирургического лечения перфоративной язвы двенадцатиперстной кишки. Хабаровск: Ред.-изд. центр ИПКСЗ. 2013. 241 с. [Vavrinchuk S.A., Kosenko P.M., Chernyshov D.S.. Sovremennye aspekty hirurgicheskogo lechenija perforativnoj jazvy dvenadcatiperstnoj kishki. Habarovsk: Red.-izd. centr IPKSZ. 2013. 241 s. (in Russian)].
9. Оноприев В.И., Восканян С.Э., Понкина О.Н. Хирургическая гистотопография осложненных дуоденальных язв. Краснодар: Группа Б. 2006. 297 с. [Onopriev V.I., Voskanjan S.Je., Ponkina O.N. Hirurgicheskaja gistotopografija oslozhnennyj duodenal’nyh jazv. KrasnodarGruppa B. 2006. 297 s. (in Russian)].
Поделитесь статьей в социальных сетях
Порекомендуйте статью вашим коллегам
Информация с rmj.ru






