Введение
Определение «ринит» все чаще применяется к ряду заболеваний с различной этиологией и патофизиологическими механизмами развития. Атрофический ринит (АР) является разновидностью хронического насморка, при котором наблюдается истончение респираторной слизистой и расширение носовых ходов. Клиническими проявлениями данного заболевания являются: ощущение сухости в полости носа, образование сухих корок, обнаруживаемых в переднем и заднем отделах полости носа, снижение обоняния до полного исчезновения, периодические кровотечения, затруднение носового дыхания, гнойное и вязкое отделяемое, головная боль. При насильственном удалении корок могут отмечаться носовые кровотечения. В случае прогрессирования процесса появляется неприятный запах из носа и происходит расширение носовых ходов. Распространенность данного заболевания составляет около 5%, чаще страдают женщины средних лет. Качество жизни пациентов существенно снижается, у половины развивается депрессия, многие становятся замкнутыми, избегают контактов с окружающими [1, 2].
Содержание статьи
Атрофический ринит: от патофизиологии к лечению
Известно, что АР — это заболевание, имеющее полиэтиологическое происхождение. Основными причинами его является воздействие следующих факторов: производственные вредности, оперативные вмешательства на внутриносовых структурах и околоносовых пазухах, радиотерапия, острое инфицирование верхних дыхательных путей Klebsiella ozaenae, Proteus vulgaris, Escherichia coli, дифтероидами и т. д. Склонность к развитию заболевания может быть наследственной. Предрасполагающими факторами являются также нарушение гормонального фона, тяжелая форма белково-энергетической недостаточности с энергетической недостаточностью, авитаминоз, гематологический синдром, характеризующийся нарушением синтеза гемоглобина вследствие дефицита железа; патологическая выработка аутоиммунных антител [2, 3].
Главная причина АР — нарушение неспецифического механизма, осуществляющего защиту слизистой оболочки органов дыхания от внешних воздействий [4]. Основная роль в защите и сохранении функций органа для распознавания запахов, участвующего в дыхании и обонянии, а также околоносовых пазух принадлежит слизистой оболочке, покрытой цилиндрическим эпителием, включающим мерцательные, бокаловидные и вставочные эпителиоциты, участвующие в самоочищении респираторного эпителия. При острых и хронических процессах происходит повреждение мукоцилиарного клиренса [5].
Ключевым звеном в патогенезе АР является нарушение образования слизистого секрета бокаловидными клетками, что вызвано изменением нормального соотношения (5:1) мерцательных и бокаловидных клеток. Это соотношение прямо зависит от состояния функции слизистой оболочки носовой полости. Нарушение данного соотношения угнетает защитную функцию эпителия и изменяет его иммунологический статус [5].
Жалобы пациента при АР подтверждаются данными объективного обследования. При эндоскопическом исследовании полости носа выявляют бледную, атрофическую слизистую оболочку с патологически широкими носовыми ходами, участки с нарушением кровоснабжения слизистой оболочки носа, скопления желто-серых плотных корок. При выполнении компьютерной томографии околоносовых пазух (КТ ОНП) отмечаются: уменьшение носовых раковин вследствие атрофии слизистой оболочки, увеличение полости носа («пустой нос»), лакунарное рассасывание и истончение костных пластинок (конструкционный элемент губчатого вещества), замена костной ткани на фиброзную.
В настоящий момент эффективных методов лечения АР не существует. Современные методы консервативного и хирургического лечения АР позволяют достигать крат-косрочной временной ремиссии. Вероятно, это связано с тем, что лечение направлено на облегчение симптомов и не влияет на патогенез заболевания. Лечение АР носит комплексный характер и требует длительного приема противовоспалительных препаратов и средств, увлажняющих слизистую оболочку носа. Одним из методов является курс эндоскопических орошений полости носа и носоглотки и ингаляционная терапия минеральной водой «Ессентуки-4». Кроме этого, назначается раствор витаминов А и Е на растительном масле эндоназально. Стимуляция секреторной деятельности желез и ликвидация сухости слизистой достигаются путем применения раствора Люголя с глицерином, как имеющего антисептическое, противогрибковое и местно-раздражающее действие. Для достижения эффекта усиления трофических процессов слизистой эндоназально используют гелий-неоновый лазер. При дефиците железа назначают препараты железа. При наличии высокой вязкости секрета полости носа используют топические мукоактивные препараты. При АР хирургическое лечение предусматривает сужение носовых ходов, образованных костными пластинками. Оно предусматривает имплантацию в области нижней стенки полости носа и перегородки, при этом используются различные материалы: собственная хрящевая ткань пациента, лавсан, тефлон, капрон и т. п. [6–8].
В последние годы успешным направлением инженерии тканей и терапии клеток является использование обогащенной тромбоцитами плазмы (ОТП) [9]. В 2003 г. группа российских ученых под руководством пластического и челюстно-лицевого хирурга Р.Р. Ахмерова разработала, впервые применила и запатентовала ОТП для лечения воспалительных заболеваний и атрофических процессов у пациентов в послеоперационном периоде после перенесенных пластических операций на лице, после чего была создана предпосылка для разработки новаторской технологии, получившей название «плазмолифтинг» [10].
В период с 2011 по 2016 г. были разработаны протоколы применения плазмолифтинга в различных областях медицины: оториноларингологии, стоматологии, косметологии, трихологии, ортопедии, травматологии, спортивной медицине, урологии, гинекологии и др. [11–18]. В косметологии практикуется внутрикожное введение ОТП, чем достигаются следующие эффекты: оздоровление и омоложение кожи с эффектом повышения упругости, эластичности и плотности; удаление мелких и уменьшение выраженности средних морщин. Стойкое повышение гидратации эпидермиса и дермы улучшает микроциркуляцию и нормализует трофику кожного покрова, стимулирует физиологическую регенерацию, что подтверждают проводимые гистологические исследования [10]. В стоматологии при патологии височно-нижнечелюстного сустава показана эффективность комплексной терапии с использованием ОТП и сплинт-терапии, миогимнастики, мануальной тракции диска [11]. Эффективность ОТП доказана в хирургии: реинфузия аутологичной ОТП благоприятно действует на гемостаз, снижает кровопотерю, дает возможность проведения операции без переливания гомологичной крови и купирования некоторых гематологических нарушений [12].
В оториноларингологии ОТП-терапия применяется после тонзиллэктомии, способствуя снижению бактериальной обсемененности во внутренней части раны и дефекте ткани при травме глотки и ускоряя процесс регенерации [13]. Кроме того, появились публикации о применении ОТП в послеоперационном периоде после стапедопластики для профилактики распространения инфекции и трансляции крови из auris media в структуры auris interna, после удаления патологической ткани из среднего уха и сосцевидного отростка и при создании общей костной полости с гладкими стенками на среднем ухе [14]. Известны результаты использования ОТП для стимуляции регенерации membrana tympani при наличии небольших дефектов и после тимпанопластики [15]. В пилотном исследовании C.H. Yan et al. [16] показали безопасность и возможную эффективность применения ОТП в лечении нарушения обоняния.
Применение ОТП безопасно, так как для ее получения применяется собственная кровь пациента, поэтому отсутствуют побочные эффекты и аллергические реакции. Таким образом, терапия ОТП — перспективный патогенетически обоснованный метод лечения АР, который, возможно, позволит уменьшить частоту обострений.
Исследования, посвященные патогенетической терапии АР, немногочисленны. Представляем собственный опыт применения ОТП для лечения АР.
Клиническое наблюдение
Пациентка Г., 58 лет, обратилась в клинику с жалобами на сухость в носу, постоянное образование корок, зловонный запах в полости носа около трех лет, ощущение «холодного» и «чужого» носа и периодическое онемение кончика носа на протяжении 10 лет, нарушение сна. Считает себя больной с детского возраста, когда впервые появились корки в носу. В возрасте 20 лет снизилось обоняние. Проводилось амбулаторное и стационарное лечение (антибактериальная, противовоспалительная, увлажняющая терапия) с непродолжительным положительным эффектом.
При исследовании полости носа жестким торцевым эндоскопом отмечались расширенные носовые ходы, атрофия слизистой оболочки, уменьшенные нижние носовые раковины. Слизистая оболочка полости носа сухая, с сероватым оттенком, покрыта корками (рис. 1).
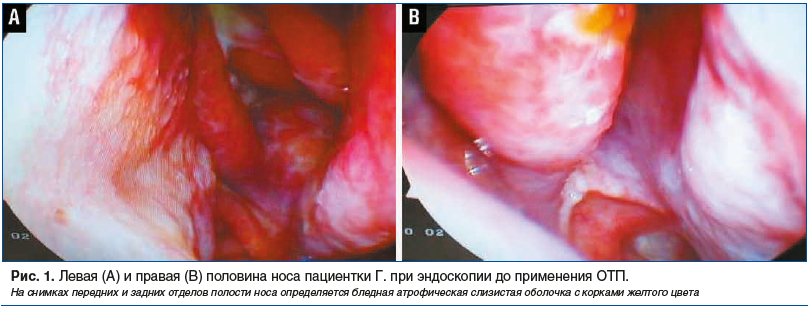
На КТ ОНП определялись атрофические процессы в костных структурах носа и стенках пазух (лакунарное рассасывание, истончение костных балок) с заменой костной ткани на соединительную (рис. 2).
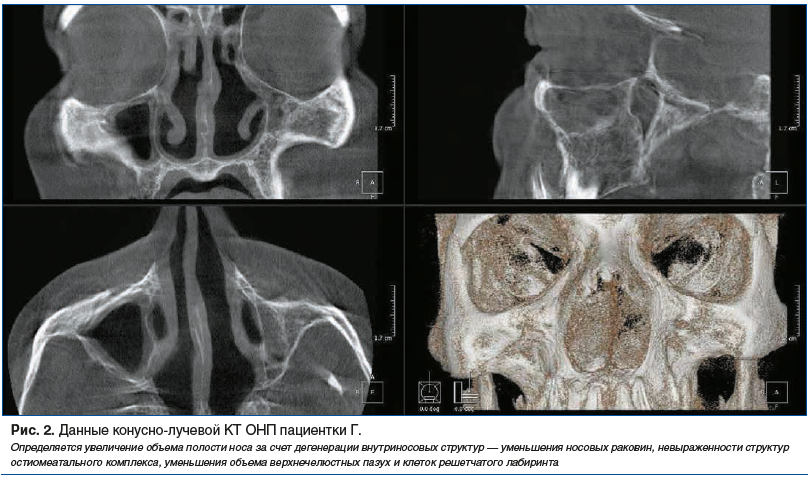
У пациентки был диагностирован АР. Курс ОТП-терапии проводили путем ежедневного введения тромбоцитарной аутоплазмы инъекционным способом в течение пяти дней. Каждый день пациентке вводили 2 мл ОТП. Точки введения: слизистая оболочка передних и задних концов нижних расположенных в носовой полости складок, передний конец и по всей длине средней носовой раковины, верхняя носовая раковина, крючковидный отросток. Вводимый объем аутоплазмы в каждую точку составлял 0,2 мл (рис. 3).
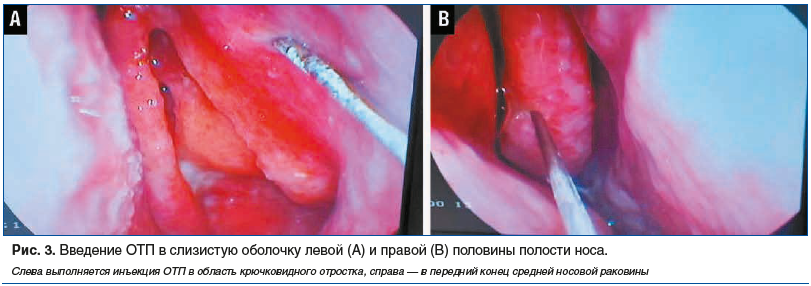
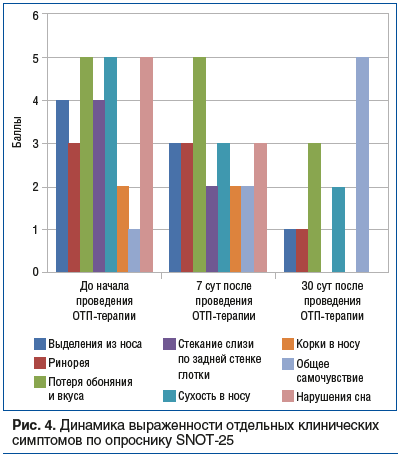
Для оценки выраженности симптомов и качества жизни пациентки мы использовали русскоязычную версию опрос-ника SNOT-25 [17]. Оценку проводили до начала ОТП-терапии, а также на 7-й и 30-й день после начала лечения. У пациентки, согласно опроснику SNOT-25, были установлены различия в общей сумме баллов до начала терапии, на 7-й и 30-й день после начала терапии, общая сумма баллов составила 61, 37 и 27 соответственно.
Анализ количества баллов по ряду отдельных вопросов опросника SNOT-25 выявил, что уже на 7-й день после начала ОТП-терапии выраженность симптомов уменьшилась (при этом пациентка впервые ощутила наполненность носовых ходов и чувство «теплого, живого» носа, а также отметила улучшение общего самочувствия). Жалобы на сухость в носу уменьшились на 40%, а качество сна улучшилось на 50%, но сохранялась жалоба на потерю обоняния. На 30-й день после начала ОТП-терапии жалобы на наличие корок в носу, нарушения сна отсутствовали. Кроме того, практически отсутствовало ощущение стекания слизи по задней стенке глотки, уменьшилась ринорея, улучшилось общее самочувствие. Обонятельная функция улучшилась на 30% — пациентка почувствовала резкие запахи (рис. 4).
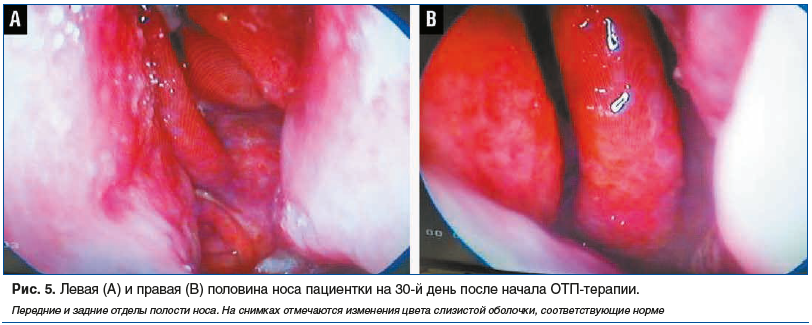
При эндоскопии полости носа на 30-й день после начала ОТП-терапии отмечено улучшение состояния слизистой оболочки: слизистая выглядела розовой, влажной, блестящей, корки в носу отсутствовали (рис. 5).
Обсуждение
Обогащенная тромбоцитами плазма — биологический стимулятор регенерации с высоким эффектом, как аутоплазма, выделенная из крови пациента, в которой концентрация тромбоцитов многократно превышает нормальные показатели. Концентрация тромбоцитов в плазме здорового человека составляет 200 000 кл./мкл, тогда как ОТП содержит 700 000–1 000 000 кл./мкл и оказывает стимулирующее действие только при указанной концентрации [15].
Эффективность лечения трофических изменений с помощью ОТП крови обусловлена высвобождением тромбоцитарного фактора роста (PDGF), трансформирующего фактора роста (TGF-β), фактора роста фибробластов (FGF), сосудистого эндотелиального фактора роста (VEGF), эпидермального фактора роста (EGF) и инсулиноподобного фактора роста (IGF), необходимых для всех трех фаз динамики заживления: воспаления, пролиферации, ремоделирования [12]. Перечисленные факторы позволяют влиять на все звенья патогенеза АР, что подтолкнуло нас к использованию ОТП. Важным моментом в описанном клиническом наблюдении является безопасность предлагаемого метода. Описанные выше сферы медицинского применения ОТП подтверждают отсутствие противопоказаний и осложнений при ее использовании [10–17]. Применение собственных клеток и плазмы крови для лечения различных патологических состояний доказало свою эффективность. Методика получения материала для инъекций достаточна проста, не требует значительных ресурсов, как и проведение самой процедуры. В представленном клиническом наблюдении получен выраженный положительный результат лечения, что является редкостью при лечении АР.
Заключение
Безусловно, проблема лечения АР остается трудноразрешимой и по сей день, и для окончательного определения преимуществ применения ОТП в лечении данной патологии необходимо провести масштабное исследование, статистический анализ полученных результатов, сравнив с результатами других методов лечения. На наш взгляд, наличие в арсенале оториноларинголога данной методики приближает медицину к решению данной проблемы, так как ОТП-терапия является безопасным, эффективным, доступным и патогенетически обоснованным методом лечения АР.
материал rmj.ru
