Содержание статьи
Частота встречаемости хронической болезни почек у
кардиологических пациентов (материалы когортного ретроспективного исследования)
Т. В. Жданова*, доктор медицинских наук, профессор
М. Н. Карпухина**
А. В. Назаров**, доктор медицинских наук, профессор
С. С. Плаксина*
С. А. Гаврилюк*
* ГБОУ ВПО УГМУ МЗ РФ, Екатеринбург
** МАУ ГКБ № 40, Екатеринбург
Хроническая болезнь почек (ХБП) является важной проблемой общественного
здравоохранения, поскольку частота ее встречаемости все увеличивается, а ее
исходы приводят к нетрудоспособности, инвалидизации и смертности пациентов,
оказание заместительной почечной терапии связано с чрезвычайно высокими
затратами. ХБП многократно увеличивает риск неблагоприятных исходов у пациентов
с сахарным диабетом, гипертонией, инсультом и болезнями сердца [1]. Часто
болезни почек протекают длительно, годами никак не беспокоя больного, а
проявляются кардиологическими симптомами. Количество пациентов, нуждающихся в
заместительной терапии, постоянно увеличивается, а смертность больных от
сердечно-сосудистых осложнений и инфекций, даже при условии своевременно
начатой заместительной терапии, остается высокой [2–8].
Концепция хронической болезни почек была сформулирована экспертами
Национального почечного фонда США (National Kidney Foundation, NKF) в 2002 г. с
целью объединения патологии почек, независимо от причины, ее вызвавшей [9, 10],
и к настоящему времени получила признание мирового медицинского сообщества. В
2007 г. была введена в Международную классификацию болезней 10-го пересмотра
[11]. Выделяют 5 стадий ХБП в зависимости от скорости клубочковой фильтрации
[10].
Введение понятия хронической болезни почек в широкую медицинскую практику
позволяет объединить всю патологию почек независимо от причины и дает
возможность более раннего направления пациентов на консультацию к нефрологу и
кардиологу. А это, в свою очередь, позволяет предпринимать действия,
способствующие замедлению прогрессирования заболевания, проводить профилактику
осложнений, своевременно направлять на диализ и трансплантацию [2, 15].
Особую группу среди пациентов с ХБП составляют кардиологические больные. На
сегодняшний день частота встречаемости патологии почек и сердца очень велика.
Более того, нет сомнений в общности патогенеза, факторов прогрессирования ХБП и
хронической болезни сердца [16]. Комбинированные расстройства сердца и почек
сегодня классифицируются как кардиоренальный синдром (КРС). КРС — это широкий
термин, который позволяет описать тесную связь между заболеваниями органов
разных систем. В целом кардиоренальный синдром показывает двунаправленность во
взаимодействии почка–сердце, как острая или хроническая дисфункция одного органа
может вызвать острое или хроническое нарушение функции другого [17]. Пациенты с
КРС находятся в особой группе риска из-за многочисленных ассоциированных друг с
другом смертельных осложнений, так, например, уровень кардиальной летальности у
больных с хронической болезнью почек в 20–50 раз выше, чем в общей популяции
[18]. Выделяют пять типов КРС [16].
В настоящее время главный принцип механизма формирования КРС основан на
взаимном влиянии патогенетических факторов как на функциональные способности
миокарда, так и почек [19].
Целью настоящего исследования было выявление и определение частоты
встречаемости хронической болезни почек у кардиологических пациентов,
госпитализированных в плановом и неотложном порядке по поводу
сердечно-сосудистой патологии, оценка структурно-функциональных изменений сердца
у больных с хронической болезнью почек.
В ходе исследования решались следующие задачи: определение частоты
встречаемости пациентов с повышенным уровнем креатинина, со сниженной скоростью
клубочковой фильтрации, поступивших в плановом и неотложном порядке, выявление
структуры кардиологических заболеваний среди больных с ХБП и выделение
структурно-функциональных нарушений сердца у кардиологических пациентов с
патологией почек.
Материалы и методы исследования
Проведен ретроспективный анализ 1462 историй болезни пациентов
кардиологических отделений за период с января 2013 г. по январь 2014 г. Для
исследования были выбраны следующие показатели: уровень креатинина крови
(учитывались все случаи повышения креатинина крови выше 110 мкмоль/л у женщин и
мужчин), скорость клубочковой фильтрации (учитывались все случаи снижения
скорости клубочковой фильтрации ниже 90 мл/мин). Проведен анализ данных
эхокардиографии.
Статистическую обработку результатов проводили с помощью программы Statistica
6. Степень достоверности определялась с помощью t-критерия Стьюдента, за
статистически значимый уровень принимался p < 0,05.
Результаты исследования и их обсуждение
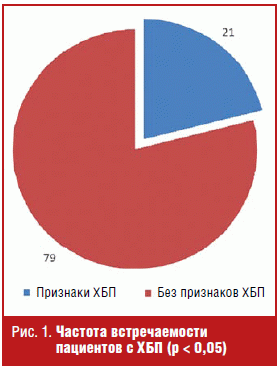
Всего за годовой период проведен анализ 1462 историй болезни пациентов
кардиологического профиля и была выделена группа пациентов с ХБП, которая
составила 21% (рис. 1).
Все пациенты были разделены на две группы: пациенты, госпитализированные в
плановом порядке, и пациенты, госпитализированные в неотложном порядке. ХБП
встречалась у 19% плановых больных и у 24% пациентов, госпитализированных в
неотложном порядке (р > 0,05).
Повышение уровня креатинина в обеих группах пациентов в среднем встречалось у
15,3%.
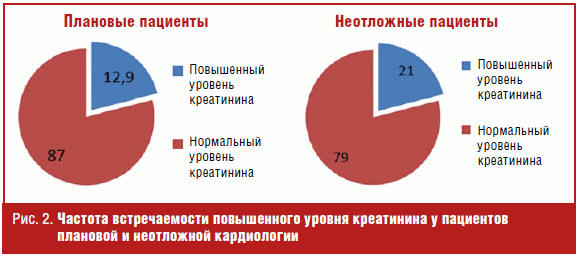
При сравнении частоты встречаемости повышенного уровня креатинина у плановых
и неотложных кардиологических пациентов выявлено, что его частота была выше у
неотложных больных — 21% и 12,9% у плановых больных (р < 0,05). Результаты
представлены на рис. 2.
По данным исследования показано, что снижение скорости клубочковой фильтрации
встречается в среднем у 16,3% пациентов (госпитализированных в плановом и
неотложном порядке).
Частота встречаемости сниженной скорости клубочковой фильтрации в каждой
группе пациентов (плановые и неотложные) достоверно не отличалась (р > 0,05) и
составила 16,4% в группе пациентов, госпитализированных в плановом порядке, и
16,2% в группе неотложных пациентов.
На основании классификации были определены стадии хронической болезни почек (NKF)
у всех пациентов.
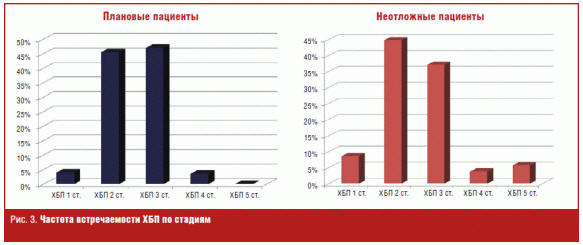
На рис. 3 представлена частота встречаемости хронической болезни почек по
стадиям у пациентов, получающих кардиологическую помощь в плановом и неотложном
порядке.
Полученные данные показывают, что:
- наиболее часто регистрируются 2-я и 3-я стадии ХБП как у плановых, так и
неотложных пациентов; - 5-я стадия ХБП наиболее часто наблюдается у пациентов, госпитализированных
в неотложном порядке, и составляет 7% от общего числа пациентов, поступивших в
неотложном порядке за годовой период.
Далее был проведен анализ частоты встречаемости различных стадий ХБП в
зависимости от возраста и заболевания, по поводу которого была проведена
госпитализация.
Средний возраст плановых пациентов с ХБП 1-й, 2-й стадии — 61 год, с ХБП 3-й,
4-й стадии — 70 лет, а неотложных пациентов с ХБП 1-й, 2-й стадии — 56 лет, с
ХБП 3-й, 4-й стадии — 70 лет. Средний возраст пациентов был больше в обеих
группах, где стадия ХБП была выше.
Частота встречаемости нозологических форм у госпитализированных больных
представлена на рис. 4.
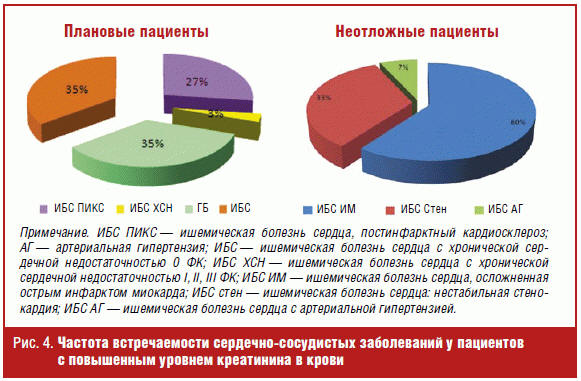
- Сердечно-сосудистые заболевания у больных с ХБП, госпитализированных в
плановом порядке, — ишемическая болезнь сердца: постинфарктный кардиосклероз —
26,8%, артериальная гипертензия — 34,3%, ишемическая болезнь сердца с
хронической сердечной недостаточностью — 3,5%, ишемическая болезнь сердца:
стенокардия напряжения — 35,4%. - Сердечно-сосудистые заболевания у неотложных больных с ХБП — ишемическая
болезнь сердца: острый инфаркт миокарда — 60%, ишемическая болезнь сердца:
нестабильная стенокардия — 33,3%, ишемическая болезнь сердца и артериальная
гипертензия — 6,7%.
На рис. 5 представлена частота встречаемости ХБП по стадиям при разных
нозологических формах у плановых и неотложных кардиологических пациентов.
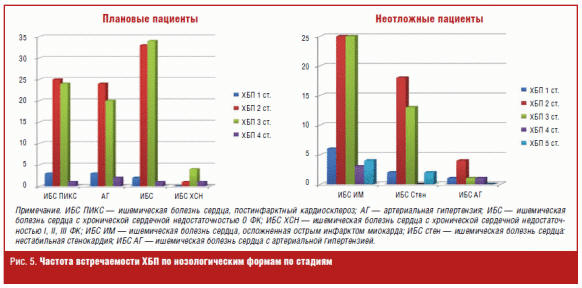
У плановых пациентов с хронической болезнью почек 2-й и 3-й стадии
преобладают пациенты с ишемической болезнью сердца (стенокардией напряжения),
больные с постинфарктным кардиосклерозом и с артериальной гипертензией. Среди
неотложных пациентов с хронической болезнью почек 2-й и 3-й стадии преобладают
пациенты с острым инфарктом миокарда, с нестабильной стенокардией.
Выводы
- Среди пациентов, поступивших в плановом и неотложном порядке с
кардиологической патологией за годовой период (1462 чел.), выявлена группа
пациентов — 303 человека (21%) с хронической болезнью почек, требующая
совместного наблюдения у нефролога и кардиолога. - Определено, что хроническая болезнь почек чаще встречается у пациентов,
госпитализированных в неотложном порядке, — у 24%, чем у плановых больных —
19%. - В обеих группах больных наиболее часто встречается 2-я и 3-я стадии
хронической болезни почек. - 5-я стадия хронической болезни почек наиболее часто наблюдается у
пациентов, госпитализированных в неотложном порядке, и составляет 7% от общего
числа пациентов, поступивших в неотложном порядке за годовой период. - У плановых пациентов с хронической болезнью почек 2-й и 3-й стадии
преобладают пациенты с ишемической болезнью сердца (стенокардией напряжения),
больные с постинфарктным кардиосклерозом и с артериальной гипертензией. Среди
неотложных пациентов с хронической болезнью почек 2-й и 3-й стадии преобладают
пациенты с острым инфарктом миокарда, с нестабильной стенокардией. - С возрастом увеличивается частота встречаемости хронической болезни почек
в обеих группах больных.
Заключение
Лечение пациентов с кардиоренальным синдромом является сложной задачей,
учитывая поражение почек и сердца, требующей совместного наблюдения кардиолога и
нефролога. Важным являются профилактика и методы лечения, которые позволяют
предотвратить развитие сердечно-сосудистых осложнений у пациентов с хроническими
заболеваниями почек, а также стратегии успешного лечения острой или хронической
сердечной недостаточности без прогрессирования почечных нарушений [20].
Одной из основных терапевтических целей кардиоренопротективной стратегии
является снижение прогрессирования почечной недостаточности. Для этого
необходимо уменьшить количество модифицируемых и немодифицируемых факторов
риска. Используют ингибиторы ангиотензин-превращающего фермента и блокаторы
рецепторов ангиотензина. Лечение и предупреждение развития дислипидемий,
малобелковая диета с назначением кетоаналогов незаменимых аминокислот позволяют
замедлить прогрессирование ХБП и, соответственно, снизить риск развития
сердечно-сосудистых осложнений [21–23]. Безусловно, нужно учитывать и такие
факторы риска, как курение, избыточный вес, малоподвижный образ жизни, и
некоторые другие в ухудшении прогноза ХБП и сердечно-сосудистой патологии. При
проведении своевременной и адекватной терапии происходит замедление
прогрессирования снижения гломерулярной фильтрации, улучшается контроль
артериального давления, снижается протеинурия, повышается чувствительность к
инсулину и терапии эритропоэтином, снижается оксидативный стресс и воспаление,
улучшается фосфорно-кальциевый обмен, предупреждается синдром
белково-энергетияческой недостаточности.
Ренопротекция и кардиопротекция представляют собой единую задачу, требующую
мультидисциплинарного подхода. Концепция хронической болезни почек создает
универсальную платформу для широкого и эффективного взаимодействия всего
медицинского сообщества. Важным шагом, способствующим консолидации усилий
специалистов различного профиля в решении этой проблемы, стало создание в 2014
г. рекомендаций «Сердечно-сосудистый риск и хроническая болезнь почек: стратегии
кардионефропротекции».
Литература
-
Couser W. G., Remuzzi G., Mendis S. et al. The contribution of
chronic kidney disease to the global burden of major noncommunicable disease
// Kidney Int. 2011; 80: 1258–1270. -
Назаров А. В., Жданова Т. В. Хроническая болезнь почек. Раннее
направление к нефрологу // Уральский медицинский журнал. 2007, № 9 (37). С.
55–59. -
Coresh J., Astor B. C., Greene T., Yknoyan G. et al. Prevalence
of chronic kidney disease and decreased kidney function in the adult US
population: Third National Health and Nutrition Examination Survey // Am. J.
Kidney Dis. 2003. V. 41 (1). P. 1–12. -
Jungers P., Joly D., Nguyen-Khoa T., Mothu N., Bassilios N., Grunfeld
J. P. Continued late referral of patients with chronic kidney disease.
Causes, consequences, and approaches to improvement // Presse Med. 2006. V. 35
(1). P. 17–22. -
Levey A. S., Eknoyan G. Cardiovascular disease in chronic renal
disease // Nephrol. Dial. Transplant. 1999. Vol. 14, № 4. P. 828–833. -
Lysaght M. J. Maintenance Dialysis Population Dynamics: Current
Trends and Long-Term Implications // J. Am. Soc. Nephrol. 2002. № 13. Suppl.
1. P. 37–40. -
Parfrey P. S., Foley R. N. The clinical epidemiology of cardiac
disease in chronic renal failure // J. Am. Soc. Nephrol. 1999. Vol. 10, № 7.
P. 1606–1615. -
Roubicek C., Brunet P., Huiart L., Thirion X., Leonetti F., Dussol B.,
Jaber K., Andrievu D., Ramananarivo P., Berland Y. Timing of nephrology
ref. -
Ермоленко В. М., Тареева И. Е. Нефрология. Руководство для
врачей. М.: Медицина, 2000. 2-е изд., перераб. и доп. С. 596–657. - National Kidney Foundation KD: Clinical practice guidelines for chronic
Kidney disease: Evaluation, classification and stratification // J Kidney Dis.
2002; 39 [Suppl 1]: S1-S266. - WHO-FIC Network at the annual meeting in Trieste, October 2007.
-
Жданова Т. В., Назаров А. В., Истомина А. С. Диагностика
хронической болезни почек // Нефрология. 2009; № 13 (3): 64. -
Жданова Т. В., Назаров А. В., Уразлина С. Е., Истомина А. С.,
Кривошеина Н. В. Кардиоваскулярный риск и белково-энергетическая
недостаточность у больных с терминальной хроническрой почечной
недостаточностью // Уральский медицинский журнал, 2009, № 11. С. 52–56. -
De Jong P. E., Halbesma N., Gansevoort R. T. Screening for early
chronic kidney disease — what method fits best? [Text] // NDT. 2006. Vol. 21.
№ 9. P. 2358–2361. -
Stack A. G. Impact of timing of nephrology referral and pre-ESRD
care on mortality risk among new ESRD patients in the United States // Am. J.
Kidney Dis. 2003. 41 (1). P. 310–318. -
Жданова Т. В., Назаров А. В., Казанцева Л. А. Ремоделирование
сердца у больных с терминальной ХПН, получающих гемодиализ, и реципиентов
почечного трансплантата // Нефрология. 2009, № 13 (3): 117. -
Ronco C., Haapio M., House A. et al. Cardiorenalsyndrome // JACC.
2008: 52 (19); 1527–1539. -
Назаров А. В., Жданова Т. В., Истомина А. С. Частота
встречаемости хронической болезни почек у пациентов многопрофильной больницы. -
Зуева Т. В., Жданова Т. В., Назаров А. В. Некоторые аспекты
состояния сердечно-сосудистой системы у больных с хронической болезнью почек
// Уральский медицинский журнал. 2011, № 6 (80), с. 59–66. -
Chudek J., Wieczorowska-Tobis K., Zejda J., Broczek K., Skalska A.,
Zdrojewski T., Wiecek A. The prevalence of chronic kidney disease and its
relation to socioeconomic conditions in an elderly Polish population: results
from the national population-based study // PolSeniorNephrol. Dial. Transplant.
2014. -
Cupisti A., Aparicio M., Barsotti G. Potential benefits of renal
diets on cardiovascular risk factor in chronic kidney disease patients // Ren
Fail. 2007. 29: 529–534. -
Фомин В. В., Милованов Ю. С., Милованова Л. Ю., Моисеев С. В., Мухин
Н. А. Хроническая болезнь почек у пожилых: особенности диагностики и
ведения // Клиническая нефрология. 2014, № 3, с. 4–8. -
Brunori G., Viola B. F., Parrinello G., De Biase V., Como G., Franco
V., Garibotto G., Zubani R., Cancarini G. C. Efficacy and safety of a
very low-protein diet when postponing dialysis in the elderly: a prospective
randomized multicenter controlled study // Am J Kidney Dis. 2007. 49 (5):
569–580.
Статья опубликована в журнале
Лечащий Врач
материал MedLinks.ru







