Введение
Хронический риносинусит (ХРС) представляет собой группу воспалительных заболеваний слизистой оболочки синоназальной области с многофакторной этиологией, включая иммунные и эпителиальные барьерные компоненты, на которые влияют микробиом, окружающая среда и генетические факторы [1]. ХРС классифицируется на 2 основных фенотипа на основе эндоскопической картины: ХРС без полипов носа (ХРСбПН) и ХРС с полипами носа (ХРСсПН). ХРСсПН, на долю которого приходится от 18 до 20% всех случаев ХРС, является более изнурительным из двух фенотипов. Считается, что распространенность ХРСсПН в США составляет примерно 1,1%, тогда как в Европе варьирует от 2,1 до 4,4% [1].
В России распространенность ХРСсПН составляет 1,3–5,5% [2], в частности в Санкт-Петербурге — 0,05% (от 1,3 до 13,1 на 10 000 населения в разных поликлиниках города). ХРСсПН встречается у 12–13% пациентов, наблюдаемых амбулаторно у ЛОР-врачей, и у 20–30% в ЛОР-отделениях стационаров [2].
Медикаментозное лечение ХРСсПН, как и хирургическое, значительно и практически в одинаковой степени улучшает качество жизни пациентов, что подтверждает приоритетное значение адекватной медикаментозной терапии. Однако она не всегда приводит к желаемому результату, в таких случаях радикальным методом лечения является хирургическое вмешательство. Хирургическое лечение рекомендовано при неэффективности медикаментозной терапии, а также при распространенном полипозе носа и околоносовых пазух с целью восстановления носового дыхания[1]. Выраженные осложнения интраназальных операций возникают в 1–3% случаев, незначительные осложнения — в 15% [3].
Согласно Международному консенсусному заявлению по аллергии и ринологии «Риносинусит» 2021 г. (ICAR-RS-2021) в качестве варианта послеоперационного лечения как при ХРСсПН, так и при ХРСбПН рекомендуется солевое орошение (класс рекомендаций B) [4]. В Европейском позиционном документе по риносинуситу и полипам носа 2020 г. рекомендуется применение солевого орошения от 6 до 12 нед. (уровень 1А) для пациентов с ХРСсПН и ХРСбПН [4]. В целом согласно различным национальным руководящим принципам назальная ирригация в качестве послеоперационного ухода является сильной рекомендацией (strong recommendation) с высоким уровнем доказательности [5, 6].
Назальная солевая ирригация способствует улучшению состояния слизистой оболочки носа посредством нескольких физиологических эффектов [6, 7]:
очищение от свернувшейся крови, слизи как питательной среды для роста бактерий;
минимизация образования корок;
удаление антигенов, бактериальной биопленки;
удаление медиаторов воспаления для уменьшения воспаления и улучшения контроля назальных симптомов;
нормализация мукоцилиарной функции;
увеличение гидратации в слое золя, в том числе для улучшения мукоцилиарной функции;
снижение вероятности образования синехий;
ускорение заживления слизистой оболочки.
Подробная инструкция по применению ирригационной терапии после эндоназальных хирургических вмешательств приведена в практических рекомендациях «Ирригационная терапия в ринологии и ринохирургии» [8].
Немаловажно, что назальная ирригация после эндоскопической операции на синусах способствует не только заживлению и восстановлению слизистой в полости носа, но и снижению потребности в использовании других препаратов [6].
По мнению ведущих российских оториноларингологов, послеоперационная назальная ирригация с помощью устройства «отжимная бутылка» (squeeze bottle) является оптимальным способом ирригационной терапии для самостоятельного использования, так как увлажняющих спреев недостаточно для адекватного удаления густого содержимого из полости носа, которое образуется в послеоперационном периоде, а промывание под давлением представляет собой слишком агрессивное воздействие на поврежденную слизистую оболочку [9].
В России примером отжимной бутылки является устройство для объемного промывания носа Долфин®, в состав которого входит порошок для приготовления раствора на основе соли природного происхождения, соды, экстракта шиповника и солодки. G.H. Chang et al. [10] использовали экстракт солодки для лечения ХРСсПН посредством орошения носа и достигли уменьшения размера полипа. Кроме того, посредством ингибирования MAPK/ERK-1/2 сигнального пути применение экстракта солодки может ослаблять дифференцировку фибробластов, продукцию внеклеточного матрикса и миграцию клеток.
Многочисленные исследования подтвердили преимущества орошения большим объемом по сравнению с другими методами доставки. Кроме того, наиболее эффективным методом считается устройство для ирригации, которое обеспечивает вакуумирование, поскольку оно создает силу сдвига, необходимую для изменения взаимодействия сред газ — жидкость, тем самым способствуя удалению вязкой слизи, прилипшей к стенкам дыхательных путей, а также воспалительных клеток, загрязнений и бактерий [11]. Отжимная бутылка с помощью наконечника, плотно прилегающего к внутренним стенкам носа, создает положительное давление, естественным образом расширяя носовой клапан и узкий носовой канал для перемещения раствора в целевые участки за пределами области носового клапана [12].
Оптимальное проникновение раствора в различные пазухи также зависит от положения пациента при орошении. Наиболее эффективное проникновение в пазухи отмечается в положении головы пациента под углом 90° к вертикальной оси [7].
Авторы проспективного одиночного слепого рандомизированного исследования сравнили послеоперационную эффективность устройств для ирригации носа после эндоназальной операции и пришли к выводу, что назальная ирригация большим объемом, обеспечивая оптимальное распределение ирригационного раствора в полости носа, была связана с лучшим очищением полости по оценке послеоперационной эндоскопии Лунда — Маккея, чем орошение малым объемом [13].
Учитывая зарубежные рекомендации и положительный опыт применения зарубежными коллегами назальной ирригации большими объемами до и после операций в синоназальной области и недостаточное количество российских данных о сравнении эффективности промывания изотоническими растворами разного объема [9, 13–17], была поставлена цель — сравнить эффективность и безопасность применения различных техник промывания носа (объемное промывание устройством «отжимная бутылка» и струйное/капельное орошение) раствором порошка на основе соли природного происхождения, соды, экстракта шиповника и солодки.
Содержание статьи
Материал и методы
Открытое проспективное исследование проведено в период с января 2023 г. по декабрь 2024 г. в оториноларингологическом отделении ГБУЗ «ВОКБ № 1» и Клинике семейной медицины ФГБОУ ВО ВолгГМУ Минздрава России. В исследование включено 45 человек обоих полов в возрасте от 28 до 49 лет, которым установлен диагноз: хронический риносинусит с полипами носа 3-й степени, тяжелое течение. Течение заболевания определено как тяжелое из-за частого рецидивирования полипозного процесса и тотального поражения околоносовых пазух. Пациенты перенесли от 4 до 11 носовых полипотомий без применения и с применением эндоскопических технологий. Длительность заболевания составила от 7 до 18 лет. Пациенты поступили в оториноларингологическое отделение ГБУЗ «ВОКБ № 1» для хирургического лечения — эндоскопической носовой полипотомии с эндоназальным эндоскопическим вскрытием и ревизией всех околоносовых пазух.
В исследование не включали пациентов с бронхиальной астмой, другими атопическими заболеваниями, бактериальным синуситом, гнойными осложнениями, заболеваниями сердечно-сосудистой системы, онкологическими заболеваниями.
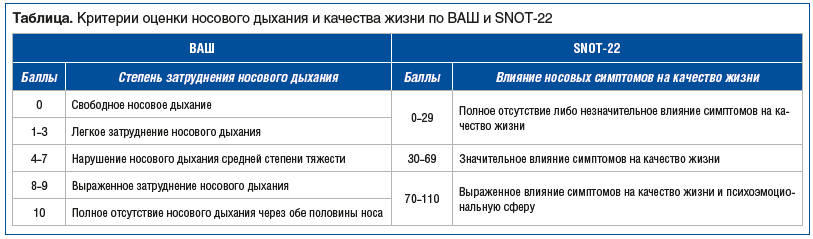
Всем пациентам было назначено обследование, включающее сбор жалоб, анамнеза заболевания и жизни, аллергологического анамнеза; выполнены эндоскопическое обследование ЛОР-органов, компьютерная томография носа и околоносовых пазух, оценка степени нарушения носового дыхания с использованием визуальной аналоговой шкалы (ВАШ), оценка физических, функциональных и эмоциональных последствий риносинусита с помощью опросника SNOT-22 (Sino-Nasal Outcome Test) (см. таблицу). Также пациенты указывали нежелательные явления от процедуры промывания полости носа.
Промывание полости носа выполнялось с использованием индивидуального флакона Долфин® после растворения порошка № 1 Долфин® для взрослых в 240 мл кипяченой воды температурой 35–36 °C. В состав порошка входит соль природного происхождения, бикарбонат натрия, сухой экстракт плодов шиповника, сухой экстракт корня солодки.
Одно промывание в день проводилось врачом после удаления корок из носа, второе проводил пациент. Промывание полости носа проводилось при наклоне тела под углом 90°. Раствор мягко вводился сначала в одну половину носа, потом в другую. Выливаться раствор должен был из другой половины носа. После выписки из стационара кратность промываний — 2 раза в день, общая длительность промывания полости носа — 14 дней.
План мероприятий по изучению эффективности промывания полости носа включал:
1-й день наблюдения — обследование больных;
2-й день — хирургическое вмешательство;
3-й день — удаление тампонов из полости носа (проводили на следующий день после вмешательства);
4-й день — промывание полости носа начинали на следующий день после удаления тампонов из носа и выполняли 2 раза в день, использовали 240 мл раствора;
5–6-й день — сбор жалоб, эндоскопия полости носа, оценка эффективности носового дыхания на основе субъективной ВАШ и качества жизни по SNOT-22, выяснение нежелательных явлений, возникших во время промываний, 2-кратное промывание полости носа;
6-й день — выписка из стационара с рекомендацией промывать полость носа 2 раза в день ежедневно в амбулаторных условиях в течение 7 дней;
14-й день — итоговая оценка результата после операции на плановом приеме врачом-оториноларингологом в Клинике семейной медицины: сбор жалоб, оценка эффективности носового дыхания по ВАШ, качества жизни по SNOT-22, выявление нежелательных явлений.
Результаты исследования
Среди пациентов, вошедших в исследование, было 19 женщин и 26 мужчин, средний возраст пациентов составил 40,58±5,85 года. Оценка эффективности носового дыхания до операции по ВАШ составляла от 7 до 10 баллов, в среднем 9,27±2,68 балла, что обусловлено практически полным отсутствием носового дыхания у подавляющего большинства больных. Согласно SNOT-22 субъективная оценка состояния пациентов по 4 критериям составляла в среднем 49±1,28 балла, нарушения преимущественно касались качества сна, эмоциональных последствий назальных симптомов. После удаления тампонов через сутки после операции средние показатели субъективного состояния пациентов составили 2,44±1,03 балла (от 1 до 4) по ВАШ, 16±0,23 балла по SNOT-22, что свидетельствует о высочайшей эффективности хирургического метода лечения при тяжелом полипозе носа.
Первое промывание полости носа сопровождалось неприятным ощущением в носовой полости у всех пациентов. Болевые ощущения в области корня носа отметили 18 (40%) больных, из них у 12 (67%) боль была интенсивной, что стало основанием для отказа больных от дальнейшего промывания и поиска альтернативного метода ухода за полостью носа в раннем послеоперационном периоде. Эти пациенты составили 2-ю группу наблюдения. Им было предложено обильно закапывать в нос тот же раствор 3–4 раза в день с использованием флакона Долфин® или с помощью шприца объемом 5 мл. При этом голова может быть наклонена вперед, жидкость, введенная в нос, выливалась из этой же половины носа. Вторым вариантом являлось закапывание в полость носа раствора при запрокинутой голове назад, раствор распространялся в глотку и сплевывался.
У пациентов 1-й группы при первом промывании из полости носа отмывался обильный секрет слизисто-сукровичного характера, при втором промывании — слизистый секрет с менее выраженным сукровичным компонентом. На 5–6-й дни наблюдения пациенты 1-й группы имели жалобы на наличие заложенности носа и корок в обеих половинах носа. Пациенты оценивали эффективность носового дыхания по ВАШ в 3,54±0,94 балла, качество жизни по SNOT-22 в 24±1,13 балла — в основном за счет носовых симптомов. При осмотре полости носа (передняя риноскопия, видеоэндоскопия) выявлялись фибринозно-сукровичные корки, выстилающие раневые поверхности. Корки удалялись из полости носа пинцетом и путем промывания. После туалета носа оценка эффективности носового дыхания соответствовала 2,32±0,73 балла по ВАШ. Никто из больных не предъявлял жалоб на боль в полости носа при промывании. Легкий дискомфорт был связан с введением жидкости в полость носа.
При амбулаторном долечивании промывание полости носа большим объемом не вызывало трудностей, больные соблюдали режим промывания, отмечали уменьшение образования корок в полости носа к 10–12-му дню наблюдения.
На 14-е сутки на плановом приеме больные жалоб не предъявляли, отмечали свободное носовое дыхание, его эффективность оценивали в 2,11±0,34 балла по ВАШ и 10±0,56 балла по SNOT-22 — в основном за счет снижения обоняния, сморкания, других легких проявлений. Отмечалась нормализация сна, прекращение ночных пробуждений, отсутствие утомляемости. В целом нормализация носового дыхания определила ликвидацию других симптомов. При осмотре полости носа отмечались признаки эпителизации в среднем и верхнем носовых ходах, корочек не было.
За время наблюдения за больными не было случаев послеоперационного нагноения в зоне оперативного вмешательства.
При условии выполнения промывания полости носа большим объемом жидкости в послеоперационном периоде у больных тяжелой формой полипоза носа топическая глюкокортикостероидная терапия целесообразна через 10–12 дней после операции, когда прекращается процесс образования корок в полости носа.
У пациентов 2-й группы отмечался более дискомфортный послеоперационный период. На 5–6-й день наблюдения больные предъявляли жалобы на затруднение носового дыхания, по ВАШ оценивали его эффективность в 5,08±1,04 балла, по SNOT-22 оценка составила 20±2,12 балла. Отмечали, что на фоне обильного закапывания в полость носа раствора носовое дыхание не улучшается, корки не отходят. По утрам в полости носа у больных наблюдалось выраженное ощущение сухости. При осмотре полость носа в верхней половине на всем протяжении была заполнена корками. Носовое дыхание улучшалось после удаления из полости носа корок. Процесс удаления корок сопровождался незначительным повреждением слизистой оболочки с выделением крови. После туалета полости носа эффективность носового дыхания по ВАШ соответствовала 3,15±1,23 балла.
На 14-й день сохранялись жалобы на наличие корок в носовой полости, эффективность носового дыхания по ВАШ оценивалась в 3,85±0,95 балла, по SNOT-22 — в 21±0,94 балла — за счет некоторого нарушения носового дыхания, густого секрета, сморкания, снижения обоняния и связанного с этими симптомами нарушения внимания. Больные отмечали, что обильное закапывание в полость носа раствора вызывало набухание корок, ощущение легкого дискомфорта и полноты в полости носа. На 10–11-й день возникала необходимость высморкаться. При отсмаркивании отходили грубые корки, после чего больные испытывали облегчение.
При осмотре в полости носа у всех больных наблюдались корки в верхней половине полости носа. Корки снимались легко, однако на них наблюдался слизисто-гнойный секрет в небольшом количестве. После туалета полости носа эффективность носового дыхания по ВАШ соответствовала 2,83±0,96 балла.
В случае обильного закапывания в полость носа элиминационно-ирригационного средства топические глюкокортикостероиды целесообразно назначать с 14-го дня после операции, в ряде случаев — позже ввиду более позднего отхождения корок. Срок назначения топической глюкокортикостероидной терапии следует контролировать для обеспечения рационального и эффективного лечения.
Обсуждение
Промывание носа солевым раствором после хирургического вмешательства на носовой полости используется для механического удаления крови, корок, медиаторов воспаления, бактерий с поверхности слизистой оболочки и таким образом способствует оптимизации сроков выздоровления пациента [18–20].
Полученные нами данные подтверждают выводы исследования, проведенного С. Карпищенко и соавт. [9]: при ведении больных после внутриносовых хирургических вмешательств промывания с помощью устройства Долфин® давали лучший результат (хотя и не по всем параметрам) и способствовали более быстрому очищению полости носа от корок (достоверные различия между группами зарегистрированы на 5–6-е и 10–11-е сутки после операции) и уменьшению количества выделений (на 10–11-е сутки) по сравнению с использованием спрея с изотоническим солевым раствором.
Показано, что после оперативного вмешательства в синоназальной области нарушается мукоцилиарный клиренс, что приводит к накоплению секретируемой слизи в синоназальной полости [21]. Орошение слизистой оболочки синоназального канала физиологическим (изотоническим) раствором способствует улучшению мукоцилиарного клиренса, тем самым облегчая течение послеоперационного периода [22]. Известны и другие факторы, способствующие улучшению мукоцилиарного клиренса в носовой полости: промывание носа теплым (32–37 °С) щелочным раствором дополнительно улучшает мукоцилиарный клиренс, так как максимальная частота биения ресничек наблюдается при рН 7–9 и температуре выше 30 °С [23–25]. Таким образом, теплый изотонический щелочной солевой раствор Долфин® на основе порошка № 1 соответствует параметрам, улучшающим состояние носовой полости в после-операционном периоде.
Однако сравнение разных техник назальной ирригации в послеоперационном периоде показало, что объемное потоковое промывание отжимной бутылкой в положении головы и верхней части тела параллельно полу имеет более высокую клиническую эффективность, чем капельное и струйное орошение полости носа. И полученные результаты имеют научное обоснование.
Площадь покрытия поверхности слизистой оболочки синоназальной области и напряжение сдвига стенки являются важными факторами, оказывающими влияние на клинические эффекты назальной солевой ирригации в послеоперационном периоде [22]. Чем больше объем раствора, тем большую площадь синоназального комплекса промывает раствор [26]. Площадь действия спреев в носовой полости по крайней мере на 30% меньше, чем площадь промывания большими объемами жидкости [27]. K. Shrestha et al. [28] установили, что более высокий объем орошения (до 400 мл) и более высокая сила сжатия увеличивают покрытие поверхности слизистой оболочки. Для достижения качественного механического клиренса необходимы большие объемы раствора под положительным давлением [29].
Таким образом, было подтверждено, что потоковая доставка солевых растворов превосходит по клинической эффективности струйное орошение (спринцевание, спрей) солевым раствором [30–32].
J. Campos et al. [26] на экспериментальной модели полости носа показали, что оптимальные параметры для эффективного промывания полости носа и околоносовых пазух включают: плотное прилегание к ноздре наконечника устройства для ирригации, минимальное давление не ниже 120 мбар и скорость потока не менее 5 мл/с, создаваемые путем сжимания резервуара, при этом поток жидкости должен быть направлен вверх под углом 45°. Данным параметрам в наибольшей степени соответствует устройство для промывания носа, называемое отжимной бутылкой.
Кроме того, устройство «отжимная бутылка» обеспечивает двунаправленное промывание, которое помогает преодолевать индивидуальные особенности, включающие анатомические врожденные и приобретенные дефекты, а также некоторые физиологические состояния носа — воспалительные и послеоперационные изменения слизистой оболочки [13].
Заключение
Элиминационно-ирригационная терапия в раннем послеоперационном периоде у больных, перенесших операцию по поводу тяжелой формы ХРСсПН, является важным компонентом послеоперационного ухода за полостью носа. Сравнение эффективности разных техник послеоперационной обработки полости носа минерально-растительным раствором показало более высокую эффективность промывания полости носа с помощью отжимной бутылки объемом 240 мл по сравнению с обильным закапыванием или орошением полости носа с помощью шприца объемом 5 мл. Объемное промывание позволило быстрее улучшить параметры носового дыхания за счет механического удаления слизисто-сукровичного секрета, корок, бактерий, медиаторов воспаления, более эффективного улучшения мукоцилиарного клиренса и способствовало снижению риска нагноения послеоперационной раны.
[1] Клинические рекомендации. Полипозный риносинусит. 2024.
материал rmj.ru
