Введение
Распространенность аллергических заболеваний неуклонно растет. По данным, опубликованным ВОЗ в 2019 г., в мире насчитывалось 262 млн больных бронхиальной астмой (БА) и зарегистрировано 461 тыс. летальных исходов заболевания. По самым неоптимистичным прогнозам, общее число больных БА уже к 2025 г. достигнет 400 млн [1]. По данным Минздрава России, показатель распространенности БА среди взрослого населения за 2010–2022 гг. увеличился с 55,4 на 100 тыс. взрослого населения в 2010 г. до 74,3 в 2022 г. Абсолютное значение распространенности заболевания в 2022 г. составило 1,591 млн (в 2021 г. — 1,569 млн). По данным Российского респираторного общества, частота встречаемости БА среди взрослого населения составляет 5,6–7,3%, однако, как отмечают эксперты, существует проблема гиподиагностики БА в клинической практике врачей общего профиля[1]. Особого внимания заслуживает распространение аллергических заболеваний среди женщин репродуктивного возраста, поскольку объединяет одновременно несколько социально значимых проблем. БА — самая частая экстрагенитальная патология дыхательной системы среди встречающихся во время беременности, поэтому наблюдение беременности на фоне БА должно быть адаптировано с учетом комбинированных рисков [2]. По результатам анкетирования в женских консультациях родильного дома ГБУЗ «ГКБ № 52 ДЗМ», в 2021–2023 гг. симптомы БА отмечали у себя до 42,5% беременных.
На этапе прегравидарной подготовки невозможно прогнозировать, как изменится тяжесть течения и контроль симптомов БА во время беременности ввиду непредсказуемости клинического сценария. Согласно данным литературы ухудшение течения БА наблюдается в среднем у 30–55% беременных [3]. По данным зарубежных авторов, частота перинатальных осложнений увеличивается на фоне беременности с неконтролируемым течением БА [4]. Ассоциированные с БА перинатальные осложнения связаны с риском рождения маловесных детей, асфиксией новорожденных, антенатальной смертностью [5–7]. Отдельного внимания заслуживает увеличение числа гипертензивных нарушений в конце II и в течение III триместра у беременных с неконтролируемым течением БА. В исследовании M. Wang et al. [8] приведены результаты метаанализа, в которых отмечена статистически значимая связь между БА и гипертензивными расстройствами во время беременности, в том числе эпизодами повышения артериального давления (АД) (относительный риск (ОР) 2,00; 95% ДИ 1,52–2,63), гестационной артериальной гипертензией (ГАГ) (ОР 1,45; 95% ДИ 1,29–1,63), преэклампсией (ПЭ) (ОР 1,43; 95% ДИ 1,31–1,57), эклампсией (ОР 1,56; 95% ДИ 1,13–2,15) [8].
Безусловно, идеальный результат лечения БА — полный контроль симптомов заболевания, который предполагает не только их купирование, но и нормализацию функциональных показателей. Подходы к ведению БА на фоне беременности основываются на достижении и поддержании полного контроля симптомов с исключением рисков гипоксии у матери и плода. Фармакотерапия БА во время беременности дополнительно включает средства профилактики осложнений, ассоциированных с БА, тем самым улучшая перинатальные и материнские исходы.
Цель исследования: проанализировать частоту ассоциированных с БА акушерских осложнений в III триместре беременности в соответствии с тяжестью и уровнем контроля симптомов заболевания.
Содержание статьи
Материал и методы
В когортном исследовании были ретроспективно изучены истории родов 120 пациенток с БА. В зависимости от степени тяжести течения и уровня контроля симптомов заболевания в III триместре беременности пациентки с БА были распределены в следующие группы:
легкое интермиттирующее течение БА (БАЛТи), n=34;
легкое персистирующее течение БА с полным контролем симптомов (БАЛТп ПК), n=40;
легкое персистирующее течение БА с недостаточным (частично или полностью) контролем симптомов (БАЛТп НК), n=10;
среднетяжелое и тяжелое течение БА с полным контролем симптомов (БАСТ + БАТТ ПК), n=26;
среднетяжелое и тяжелое течение БА с недостаточным (частично или полностью) контролем симптомов (БАСТ + БАТТ НК), n=10.
На проспективном этапе исследования оценивали течение БА и корректировали терапию у 20 беременных в группах с недостаточным контролем симптомов заболевания. Пациентки групп БАЛТп НК и БАСТ + БАТТ НК дополнительно обследовались и лечились в Московском городском научно-практическом центре аллергологии и иммунологии ГБУЗ «ГКБ № 52 ДЗМ». Все беременные родоразрешены в родильном доме ГБУЗ «ГКБ № 52 ДЗМ» (база кафедры акушерства и гинекологии лечебного факультета РНИМУ им. Н.И. Пирогова Минздрава России).
С целью выявления факторов риска обострения БА, оценки эффективности ее лечения ингаляционными глюкокортикоидами и определения уровня контроля симптомов заболевания проспективный этап исследования у пациенток групп БАЛТп НК и БАСТ + БАТТ НК был дополнен оценкой изменений содержания оксида азота в выдыхаемом воздухе (NOex) в режиме реального времени с соблюдением правил и рекомендаций Российского респираторного общества и ATS/ERS 2005, а также оценкой уровня контроля симптомов БА по результатам Asthma Control test (АСТ, ординарная шкала оценки степени контроля БА).
В группу контроля вошли 20 беременных без сопутствующей аллергологической патологии.
Для статистической обработки данных использовали пакет прикладных программ EXCEL (Microsoft, США) и SPSS 23 (IBM, США). Параметры распределения выборки оценивали с помощью критерия Колмогорова — Смирнова. Статистическую обработку качественных признаков выполняли с применением критерия χ2. Для проведения корреляционного анализа использовали коэффициент Спирмена. Критерием статистической значимости получаемых результатов считали р<0,05.
Результаты исследования
Гипертензивные нарушения, ассоциированные с БА, были отмечены у 63 (52,5%) беременных. Частота встречаемости ассоциированных с БА гипертензивных нарушений находилась в обратной зависимости с уровнем контроля заболевания. ГАГ и ПЭ чаще встречались среди пациенток с недостаточным контролем заболевания (см. таблицу). Тяжелые формы ПЭ встречались только в когорте беременных с тяжелой формой и недостаточным контролем БА. Установлено, что частота встречаемости ГАГ была схожей в группе БАЛТи и в контрольной группе.
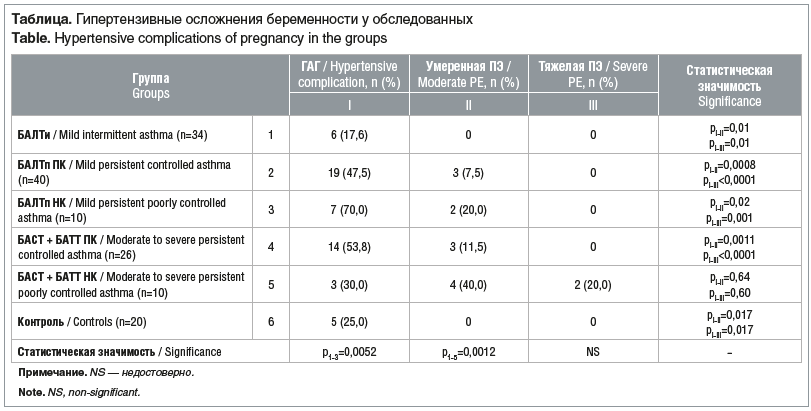
После дополнительного обследования и коррекции лекарственной терапии в группах БАЛТп НК и БАСТ + БАТТ НК полный контроль симптомов БА по данным АСТ не был достигнут у 17 (85,0%) пациенток. С помощью непараметрического корреляционного анализа продемонстрирована статистически значимая связь (Rs=0,581, Rs 0,05=0,377) между оценкой течения БА по результатам ACT и повышением АД de novo в III триместре беременности, т. е. возникновением ассоциированной с БА артериальной гипертензией (рис. 1).
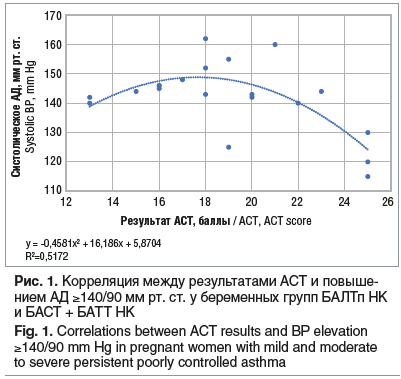
У беременных групп БАЛТп НК и БАСТ + БАТТ НК во время проспективного этапа исследования определяли уровень NOex. Отрицательная динамика показателя (концентрация NOex >25 млрд-1при референтных значениях <20 млрд-1) выявлена у 13 (65,0%) пациенток. В исследовании продемонстрирована сильная корреляционная связь (Rs=0,828, Rs 0,05=0,377) между уровнем NOex и повышением систолического АД de novo в III триместре беременности, т. е. возникновением ассоциированной с БА артериальной гипертензией (рис. 2).
 Та
Та
ким образом, в проведенном нами исследовании было продемонстрировано влияние неконтролируемого течения БА на развитие гипертензии у беременных.
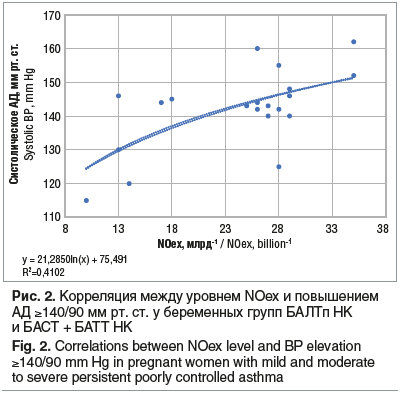
Проведена ретроспективная оценка акушерских показаний к оперативному родоразрешению у пациенток с БА. При анализе частоты оперативного родоразрешения среди обследованных установлено, что роды через естественные родовые пути произошли у 79 (65,8%) пациенток, оперативное родоразрешение путем кесарева сечения проведено в 41 (34,2%) случае. В контрольной группе через естественные родовые пути родоразрешились 15 (75,0%) пациенток, оперативное родоразрешение путем кесарева сечения понадобилось 5 (25,0%) пациенткам (рис. 3).
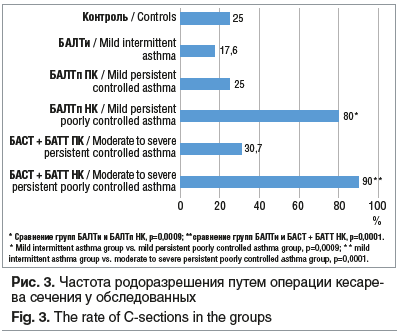
При сопоставлении частоты операции кесарева сечения с уровнем контроля заболевания выявлена обратная зависимость. Оперативное родоразрешение чаще применяли у пациенток с недостаточным контролем БА в III триместре беременности: у 8 (80,0%) пациенток в группе БАЛТп НК и у 9 (90,0%) — в группе БАСТ + БАТТ НК (см. рис. 3). Установлено, что частота кесарева сечения у пациенток группы БАЛТи была сопоставима с таковой в контрольной группе. Среди беременных группы контроля, которым потребовалось оперативное родоразрешение, плановое кесарево сечение было проведено в 4 (80%) случаях. В группах беременных с БА плановая операция кесарева сечения была проведена 22 (53,7%) пациенткам, экстренное оперативное родоразрешение понадобилось 19 (46,3%) пациенткам (рис. 4).
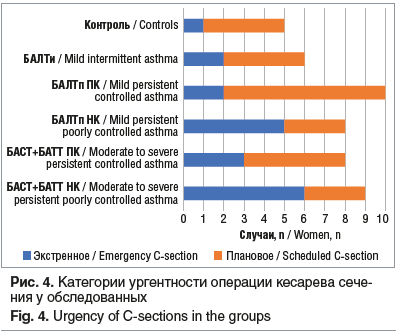
При анализе частоты операции кесарева сечения установлено, что пациентки с недостаточным уровнем контроля БА в большинстве случаев были родоразрешены в экстренном порядке (см. рис. 4). Среди показаний к экстренному родоразрешению у 7 (41,2%) из 17 пациенток был дистресс плода, а среди пациенток группы БАСТ + БАТТ НК (6 из 9 пациенток) дистресс плода с изменением частоты сердечных сокращений преобладал. Одинаково часто (по 23,5%) показаниями к оперативному родоразрешению были нарушение сократительной деятельности матки и клинически узкий таз. В 1 (11,8%) случае показанием к операции стала полная отслойка нормально расположенной плаценты. Обращает на себя внимание, что у пациенток с недостаточным контролем заболевания среди показаний к экстренному родоразрешению преобладали дистресс плода и аномалии родовой деятельности.
В контрольной группе у пациенток без БА экстренное родоразрешение проведено у одной пациентки с упорной слабостью родовой деятельности; плановое оперативное родоразрешение проведено у трех пациенток с тазовым предлежанием плода и у одной пациентки с рубцом на матке и отказом от родов через естественные родовые пути.
Обсуждение
Проведенное нами исследование позволило продемонстрировать связь между уровнем контроля БА и возникновением ассоцированных с БА гипертензивных нарушений. Частота встречаемости ГАГ была достоверно выше среди пациенток группы БАЛТп НК в сравнении с пациентками группы БАЛТи (p=0,0052). Обращает на себя внимание, что частота гипертензивных расстройств, ассоциированных с БА, напрямую зависела от уровня контроля заболевания у пациенток с идентичной степенью его тяжести. Так, частота встречаемости ГАГ в группе пациенток с БАЛТп ПК составила 47,5%, тогда как среди пациенток группы БАЛТп НК — 70,0%. Распространенность умеренной формы ПЭ среди пациенток группы БАЛТп ПК составила 7,5%, а среди пациенток группы БАЛТп НК — 20,0%. Частота встречаемости умеренной ПЭ была достоверно выше среди пациенток со среднетяжелым и тяжелым течением заболевания и недостаточным контролем БА, чем среди пациенток группы БАЛТи (p=0,0012). Умеренная ПЭ в группе БАСТ + БАТТ ПК встречалась в 53,8% наблюдений, тогда как в группе БАСТ + БАТТ НК — в 70,0% наблюдений. Наконец, тяжелые формы ПЭ встречались только в когорте беременных со среднетяжелым и тяжелым течением БА и недостаточным контролем симптомов.
Среди пациенток групп БАЛТп НК и БАСТ + БАТТ НК оценивали уровень контроля симптомов БА во время беременности с помощью АСТ, а также определяли концентрацию NOex в конце III триместра. Продемонстрирована статистически значимая корреляция (Rs=0,581, Rs=0,828) между оценкой ACT, содержанием NOex и повышением АД de novo в III триместре, что также доказывает развитие артериальной гипертензии у беременных с недостаточным уровнем контроля БА. Сходные данные описаны в наших предыдущих и зарубежных исследованиях [9–11].
Оценка частоты акушерских показаний к оперативному родоразрешению путем кесарева сечения продемонстрировала преобладание показаний со стороны плода (острая гипоксия) в группе БАСТ + БАТТ НК. Обращает на себя внимание высокая частота экстренных родоразрешений путем операции кесарева сечения среди пациенток с неполным контролем БА. В то же время установлено, что частота кесарева сечения в группе БАЛТи была сопоставима с контрольной группой. Полученные данные позволяют предположить, что на характер родоразрешения влияет не столько тяжесть течения, сколько уровень контроля БА в конце III триместра беременности. При неконтролируемом течении БА возникает гипоксия матери с последующим вовлечением системы мать — плацента — плод и развитием плацентарной недостаточности. Описанные в литературе механизмы стрессовой реакции плода в ответ на плацентарную недостаточность заключаются в увеличении концентрации плодового кортикотропин-рилизинг-гормона с последующим выбросом плодового адренокортикотропного гормона и образованием в надпочечниках дегидроэпиандростерона (предшественник эстрогенов) [12]. Повышенная аффинность рецепторов матки к утеротоникам во время беременности, в том числе к плодовому эстрогену, дополняет картину патофизиологического механизма сокращения матки с дополнительным нарушением маточно-плацентарно-плодового кровотока. Проведенное нами исследование, а также данные зарубежных авторов показали достоверное снижение рисков острой гипоксии плода и частоты экстренных оперативных родоразрешений при проведении адекватной базисной терапии и достижении контроля БА у беременных [13, 14].
Заключение
Поскольку БА является самой частой экстрагенитальной патологией дыхательной системы из встречающихся во время беременности, ведение беременности на фоне этого заболевания необходимо адаптировать с учетом комбинированных рисков. Основные подходы к ведению беременности на фоне БА направлены на достижение и поддержание полного контроля заболевания при тесном междисциплинарном взаимодействии профильных врачей-специалистов — аллергологов-иммунологов, пульмонологов и акушеров-гинекологов. Программы наблюдения и лечения беременных с БА необходимо базировать на исследовании субклинического воспаления слизистой оболочки дыхательных путей скрининговыми методами, отвечающими требованиям максимальной безопасности. Современные подходы к наблюдению беременных с БА и достижение полного контроля симптомов заболевания снижают риск развития акушерских осложнений, ассоциированных с БА, улучшают перинатальные и материнские исходы. Реализация концепции персонализированной медицины в данном контексте представляет собой серьезную междисциплинарную задачу практического акушерства, решение которой может быть основано на динамической оценке течения заболевания и рекомендациях схем лечения с учетом индивидуальных особенностей.
СВЕДЕНИЯ ОБ АВТОРАХ:
Пащенко Александр Александрович — ассистент кафедры акушерства и гинекологии лечебного факультета РНИМУ им. Н.И. Пирогова Минздрава России; 117997, Россия, г. Москва, ул. Островитянова, д. 1; врач акушер-гинеколог родового отделения роддома ГБУЗ «ГКБ № 52 ДЗМ»; 123182, Россия, г. Москва, ул. Пехотная, д. 3; ORCID iD 0000-0003- 0202-2740.
Доброхотова Юлия Эдуардовна — д.м.н., профессор, заведующая кафедрой акушерства и гинекологии лечебного факультета РНИМУ им. Н.И. Пирогова Минздрава России; 117997, Россия, г. Москва, ул. Островитянова, д. 1; ORCID iD 0000-0002-7830-2290.
Фомина Дарья Сергеевна — к.м.н., руководитель Московского городского научно-практического центра аллергологии и иммунологии при ГБУЗ «ГКБ № 52 ДЗМ»; 123182, Россия, г. Москва, ул. Пехотная, д. 3; доцент кафедры клинической иммунологии и аллергологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет); 119992, Россия, г. Москва, ул. Трубецкая, д. 8, стр. 2; ORCID iD 0000- 0002-5083-6637.
Контактная информация: Пащенко Александр Александрович, e-mail: al.pashenko2018@yandex.ru.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 05.03.2024.
Поступила после рецензирования 28.03.2024.
Принята в печать 22.04.2024.
ABOUT THE AUTHORS:
Aleksandr A. Pashchenko — assistant of the Department of Obstetrics and Gynecology of the Medical Faculty, Pirogov Russian National Research Medical University; 1, Ostrovityanov str., Moscow, 117437, Russian Federation; obstetrician & gynecologist of the Delivery Department of the Maternity Hospital, City Clinical Hospital No. 52; 3, Pekhotnaya str., Moscow, 123182, Russian Federation; ORCID iD 0000-0003- 0202-2740.
Yuliya E. Dobrokhotova — Dr. Sc. (Med.), Professor, Head of the Department of Obstetrics and Gynecology of the Medical Faculty, Pirogov Russian National Research Medical University; 1, Ostrovityanov str., Moscow, 117437, Russian Federation; ORCID iD 0000-0002-7830-2290.
Darya S. Fomina — C. Sc. (Med.), Head of the Moscow City Scientific Practical Center for Allergy and Immunology, City Clinical Hospital No. 52; 3, Pekhotnaya str., Moscow, 123182, Russian Federation; associate professor of the Department of Clinical Immunology and Allergy, I.M. Sechenov First Moscow State Medical University (Sechenov University); 8, Build. 2, Trubetskaya str., Moscow, 119991, Russian Federation; ORCID iD 0000- 0002-5083-6637.
Contact information: Aleksandr A. Pashchenko, e-mail: al.pashenko2018@yandex.ru.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interest.
Received 05.03.2024.
Revised 28.03.2024.
Accepted 22.04.2024.
Информация с rmj.ru






