Содержание статьи
Введение
Широкое распространение ожирения в популяции привело к формированию гастроэнтерологических кластеров метаболического синдрома (МС), называемых «метаболической триадой». К ним относят заболевания пищевода (эндоскопически негативная гастроэзофагеальная рефлюксная болезнь с внепищеводными проявлениями, недостаточность кардии, грыжи пищеводного отверстия диафрагмы), заболевания печени и билиарного тракта (неалкогольная жировая болезнь печени (НАЖБП), холестероз желчного пузыря, желчнокаменная болезнь (ЖКБ)), заболевания толстой кишки (дивертикулез, гипомоторная дискинезия, полипы толстой кишки) [1–10].
Неалкогольная жировая болезнь печени в настоящее время вышла на 1-е место по частоте встречаемости среди заболеваний печени, составляя 37% по данным исследования DIREG-2 [11]. Эта патология имеет мультифакторный генез — инсулинорезистентность, липотоксичность с развитием воспаления, дисбаланс цитокинов и адипокинов уже системного характера с активацией иннантного иммунитета и микробиоты, а также воздействие экологических и генетических факторов. Стеатоз печени приводит к снижению количества рецепторов к ЛПНП на поверхности гепатоцита с последующим снижением синтеза ЛПВП и повышением индекса атерогенности. Поэтому атеросклероз и его сердечно-сосудистые осложнения у пациентов с НАЖБП развиваются даже при нормальном уровне холестерина, повышая риск сердечно-сосудистых заболеваний на 64% уже на I стадии стеатоза печени. Метаанализ 40 исследований [12] показал, что НАЖБП повышает смертность от сердечно-сосудистых заболеваний на 57%, печеночную смертность увеличивает в 5–10 раз в зависимости от степени фиброза, риск развития сахарного диабета (СД) 2 типа и хронической болезни почек возрастает в 2 раза. Причиной увеличения риска развития СД 2 типа является аккумуляция жира в печени, нарушающая регуляцию чувствительности к инсулину, с формированием инсулинорезистентности. Известно, что риск СД связан с тяжестью стеатоза и фиброза печени, начиная со II стадии. Кроме того, сочетание НАЖБП и СД 2 типа повышает риск гепатоцеллюлярной карциномы даже без развития цирроза печени [3].
Наиболее часто встречающейся коморбидной патологией у лиц с НАЖБП является ЖКБ [10]. Данные ряда авторов показывают, что высокий уровень триглицеридов приводит не только к развитию НАЖБП, но и к снижению моторики желчного пузыря, что является фактором риска формирования ЖКБ [2–10, 13, 14]. Кроме того, факторами риска образования желчных камней являются НАЖБП, женский пол и инсулинорезистентность [13–15]. В основе механизма камнеобразования при НАЖБП лежит нарушение липидного обмена, угнетение окисления жирных кислот и усиление липогенеза [6]. Кроме того, дополнительную роль играет воспаление, запускающее развитие стеатогепатита и фиброза печени, поддерживающее литогенез в желчном пузыре [9, 10, 13, 14]. Таким образом, образование холестериновых камней в желчном пузыре является следствием влияния многих местных и общих факторов, а ЖКБ — проявлением системных нарушений метаболического и воспалительного генеза.
Метаболический синдром, выступающий основным патогенетическим фактором развития НАЖБП и ЖКБ, является фактором риска осложненного течения ЖКБ [6, 9, 10, 13, 14]. МС вследствие системного воспаления и снижения иннантного иммунитета также часто определяет возникновение таких тяжелых осложнений ЖКБ, как острый холецистит, острый холангит и билиарнозависимый панкреатит. Холецистэктомия, несомненно, показана при возникновении хирургических осложнений ЖКБ, однако она не избавляет больного от обменных нарушений, лежащих в основе холецистолитиаза [15].
В связи с этим решение проблемы эффективного лечения ЖКБ связано с необходимостью раннего выявления дополнительных факторов риска холелитиаза, оптимизации ранней диагностической и прогностической модели существующей полиорганной патологии с целью уменьшения прогрессирования заболевания и снижения риска его осложнений.
Для лечения заболеваний желчного пузыря и печени в течение многих лет используются препараты урсодезоксихолевой кислоты (УДХК). Эффекты УДХК достаточно многочисленны и разноплановы. УДХК оказывает желчегонное, холелитолитическое, гиполипидемическое, гипохолестеринемическое и иммуномодулирующее действие. Обладая высокими полярными свойствами, УДХК встраивается в мембрану гепатоцита, холангиоцита и эпителиоцита ЖКТ, стабилизирует ее структуру и защищает клетку от повреждающего действия солей токсичных желчных кислот, для транспорта жиров из гепатоцита используя механизмы экзо- и эндоцитоза. Регресс стеатоза печени сопряжен со снижением активности воспалительного процесса в печени, нормализацией ее синтетической и метаболической функций [16, 17]. Способствуя снижению литогенных свойств желчи, УДХК растворяет холестериновые камни в желчном пузыре и билиарный сладж. В клинических исследованиях была продемонстрирована возможность растворения холестериновых камней и уменьшения их на 1 мм в месяц в 30–60% случаев [18, 19]. Полное растворение мелких (<5 мм) камней через 6 мес. отмечалось в 90% случаев. В исследовании, где УДХК назначалась в дозе 600 мг/сут в течение 1 мес. пациентам с холестериновыми камнями диаметром <15 мм, полное растворение было достигнуто в 43,2% случаев, частичное — в 16,2% [20]. Таким образом, применение УДХК при лечении НАЖБП в сочетании с ЖКБ патогенетически обосновано. Малоизученным является вопрос о влиянии УДХК на плотность камня и желчи в сопоставлении с активностью воспалительного процесса в печени, дислипидемией, инсулинорезистентностью, стадией стеатоза и фиброза печени.
Цель исследования: оценить влияние УДХК на воспаление и стеатоз печени, дислипидемию, инсулинорезистентность и эффективность литолиза холестериновых камней у пациентов с сочетанием НАЖБП и ЖКБ.
Материал и методы
Проведено проспективное когортное моноцентровое исследование, одобренное этическим комитетом ФГБОУ ВО ЮУГМУ Минздрава России. Все пациенты подписывали добровольное информированное согласие на участие в исследовании.
Критерии включения в исследование: возраст 18–65 лет; коморбидность по НАЖБП и ЖКБ; плотность камней желчного пузыря не более 120 единиц Хаунсфилда (HU), холестериновые камни желчного пузыря.
Критерии невключения: беременность; сопутствующие заболевания сердечно-сосудистой, дыхательной, мочевыделительной, пищеварительной систем в стадии декомпенсации, онкопатология.
В работе учитывались анамнестические данные (наследственность, длительность заболевания, коморбидная патология), антропометрические данные (рост, масса тела, окружность талии). Всем пациентам были выполнены общеклинические (общие анализы крови и мочи), биохимические (АСТ, АЛТ, общий и прямой билирубин, амилаза, γ-глутамилтранспептидаза (ГГТП), липидограмма, глюкоза, индекс НОМА-IR) исследования крови. Для косвенной оценки состояния печени проведен расчет индексов фиброза печени APRI, FIB 4, индекса стеатоза печени FLI [21]. Индекс фиброза печени APRI рассчитывали по формуле: 100
APRI = АСТ × [(верхний предел АСТ) × тромбоциты (109/л)].
Индекс APRI, превышающий 1,0, имеет чувствительность 76% и специфичность 72% для прогнозирования цирроза печени, превышающий 0,7, — 77% и 72% соответственно для прогнозирования значительного (F2–F3 по Metavir) фиброза печени [21]. Для расчета индекса фиброза FIB 4 использовали формулу: возраст × AСT
FIB 4 = количество тромбоцитов × √AЛT .
Для НАЖБП оценка по шкале FIB 4 <1,30 соответствует F0–F1 по Metavir, оценка >2,67 соответствует F3–F4 по Metavir [23–21]. Индекс FLI является суррогатным маркером НАЖБП и включает показатели ИМТ, окружность талии, уровень триглицеридов и ГГТП сыворотки крови и рассчитывается по логарифмической формуле. Значение FLI <30 указывает на отсутствие стеатоза, при значениях 30–60 стеатоз возможен и требуется дальнейшее обследование, значение >60 с вероятностью 78% указывает на наличие НАЖБП [21].
УЗИ брюшной полости проводили на аппарате Voluson E8 BT 15 (США) (для верификации стеатоза и камней желчного пузыря), МСКТ брюшной полости — на аппарате Philips MX8000 IDT-16CT (для определения плотности камня в HU, размера камня, плотности печени и поджелудочной железы, выявления атеросклероза сосудов, а также сопутствующих заболеваний ЖКТ), всем пациентам рассчитан индекс коморбидности СIRS-G. Шестидесяти пациентам выполнено фибросканирование печени с определением стадии фиброза и стеатоза печени на аппарате FibroScan 502 TOUCH с функцией CAP.
Все пациенты принимали препарат УДХК Урсосан форте 500 мг в расчете на массу тела 15 мг/кг/сут на протяжении 6 мес.
Для статистического анализа использовали пакет прикладных программ Microsoft Excel, Statistica 6.1. Проверку нормальности распределения проводили с использованием критерия Шапиро — Уилка. Так как распределение показателей в выборках не удовлетворяло требованиям параметрического анализа, показатели представлены в виде медианы и 25-го и 75-го процентилей (Me [25%; 75%]), для статистической обработки количественных данных использован непараметрический метод (критерий Манна — Уитни). При p<0,05 различия считали статистически значимыми. Для оценки связи между показателями использовали коэффициент корреляции Спирмена r.
Результаты исследования
В исследование включено 85 человек, из них 66 (70%) женщин, в возрасте от 18 до 65 лет (средний возраст 49,3±9,0 года), обратившихся в ООО МЦ «Лотос» г. Челябинска в период 2018–2020 гг. с сочетанием ЖКБ и НАЖБП. По результатам МСКТ печени и желчного пузыря камни малой плотности (до 75 HU) и малых (3–8 мм) размеров выявлены у 45 (65%) человек, которые составили 1-ю группу, камни большей плотности (75–120 HU) размерами 8–12 мм выявлены у 40 (35%) человек, включенных во 2-ю группу. Коморбидная патология была представлена ожирением, сердечно-сосудистыми заболеваниями (гипертоническая болезнь, ИБС, атеросклероз), заболеваниями эндокринной системы (аутоиммунный тиреоидит, гипотиреоз, гипертиреоз, СД 2 типа), патологией органов пищеварения (хронический гастрит, язвенная болезнь, хронический неязвенный колит, хронический панкреатит), патологией почек и мочевыделительной системы (мочекаменная болезнь, хронический пиелонефрит, хронический цистит) (табл. 1).
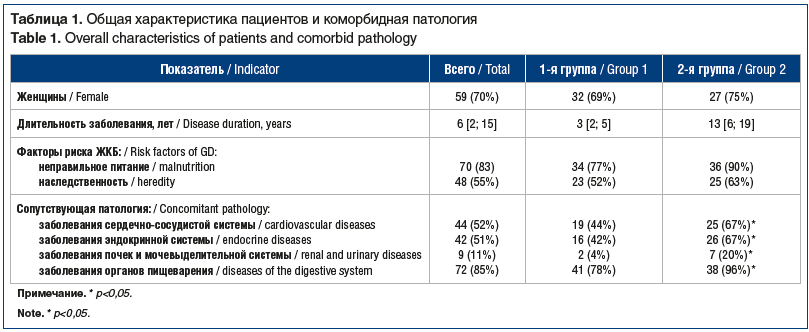
Как видно из приведенных данных, во 2-й группе пациентов на фоне большей длительности заболевания, метаболических нарушений и семейного анамнеза достоверно чаще встречалась коморбидная патология — ожирение, сердечно-сосудистые, эндокринные заболевания. Индекс коморбидности CIRS-G для пациентов 1-й группы в среднем составил 1,5 [0,9; 2,2], для пациентов 2-й группы — 2,5 [1,9; 3,1]. К факторам кардиометаболического риска, согласно клиническим рекомендациям [15], относят: мужской пол, возраст >55 лет у мужчин и >65 лет у женщин, курение, дислипидемию (общий холестерин >4,9 ммоль/л, и/или ЛПНП >3 ммоль/л, и/или ЛПВП <1,0 ммоль/л у мужчин и <1,2 ммоль/л у женщин, и/или триглицериды >1,7 ммоль/л), нарушение гликемии натощак (глюкоза плазмы 5,6–6,9 ммоль/л), СД 2 типа, избыточную массу тела (ИМТ 25–29,9 кг/м2) или ожирение (ИМТ >30 кг/м2), окружность талии >102 см у мужчин и >88 см у женщин, семейный анамнез развития сердечно-сосудистого заболевания в молодом возрасте (<55 лет у мужчин и <65 лет для женщин), малоподвижный образ жизни. Данные по оценке кардиометаболических рисков, стеатоза и фиброза печени неинвазивными методами представлены в таблице 2.

Таким образом, во 2-й группе пациентов достоверно (р<0,05) чаще встречались факторы кардиометаболического риска, коморбидная патология, был больше стаж заболевания и выше степень стеатоза и фиброза печени.
На фоне терапии УДХК положительная динамика у пациентов 1-й группы выражалась в достоверном (р<0,05) снижении показателей плотности и размера камня и нормализации плотности печени (повышение плотности печени >50 HU говорит о регрессе стеатоза), положительной динамике индексов фиброза и стеатоза, снижении показателей цитолиза (АСТ, АЛТ), холестаза (билирубин, ГГТП), улучшении показателей углеводного обмена (глюкоза, индекс НОМА-IR) (табл. 3, 4).
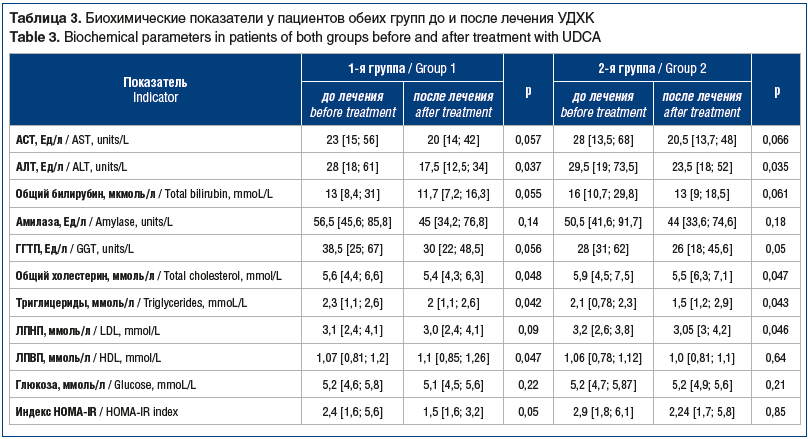
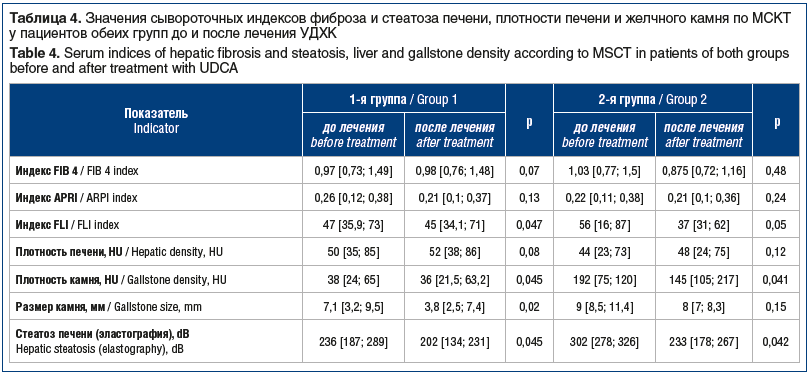
Во 2-й группе наиболее значимая динамика коснулась биохимических показателей, отражающих активность воспалительного процесса в печени, — АЛТ и АСТ, холестаза, уровня триглицеридов и инсулинорезистентности, отличавшихся от нормы.
Неинвазивные сывороточные методы оценки фиброза, стеатоза печени демонстрировали положительную динамику стеатоза печени после курса терапии УДХК, подтвержденную данными эластографии. Положительная динамика метаболических показателей в обеих группах коррелировала с эффективным литолизом желчных камней и регрессом стеатоза печени по данным неинвазивной диагностики.
Согласно приведенным данным в обеих группах значения индексов фиброза были в пределах нормы до и после лечения, индекс стеатоза FLI достоверно снижался на фоне лечения в обеих группах, увеличивалась плотность печени по МСКТ (свидетельство регресса стеатоза), уменьшалась плотность камня. Это говорит об эффективном литолизе у пациентов 1-й группы и о положительной динамике метаболических процессов у пациентов 2-й группы за 6 мес. терапии Урсосаном форте.
Положительная динамика метаболических показателей в обеих группах коррелировала с эффективным литолизом желчных камней и регрессом стеатоза печени по данным неинвазивной диагностики. Корреляционный анализ показал, что стеатоз печени по данным эластографии прямо коррелировал с индексом коморбидности, возрастом пациента, ИМТ, стадией фиброза и значением индекса FLI, размером камня (коэффициент корреляции Спирмена r≥0,3). Размер камня прямо коррелировал с индексом коморбидности, индексом HOMA-IR, уровнем билирубина, ИМТ (r≥0,3). Это свидетельствует о необходимости ранней диагностики и лечения пациентов с сочетанием НАЖБП и ЖКБ.
Полного литолиза удалось достигнуть у 23 (44,2%) человек из 1-й группы. Пациентам с положительной динамикой (уменьшение размера и плотности камня) рекомендовано продолжение терапии до 12 мес., пациентам с отсутствием динамики рекомендована плановая холецистэктомия. Во 2-й группе полного литолиза удалось достигнуть у 5 (17%) пациентов. Однако на фоне лечения наблюдалось снижение показателей плотности желчи (р<0,05), что является профилактикой дальнейшего камнеобразования. Улучшение показателей липидного обмена, регресс стеатоза печени по данным сывороточных тестов, эластографии предупреждает прогрессирование НАЖБП в неалкогольный стеатогепатит, снижает риски метаболических нарушений.
Пациентам из 2-й группы в случае наличия клинических проявлений или осложненного течения ЖКБ (острый холецистит, холангит, острый панкреатит) была рекомендована холецистэктомия, а также курсовое лечение УДХК (Урсосан форте) для снижения литогенности желчи, коррекции нарушенных метаболических процессов.
Обсуждение
Применение препаратов УДХК в качестве патогенетической терапии у пациентов при сочетании НАЖБП и ЖКБ целесообразно по многим причинам. УДХК является гидрофильной желчной кислотой. При ЖКБ эффекты УДХК направлены на снижение насыщения желчи холестерином за счет подавления его кишечной абсорбции и реабсорбции, угнетения синтеза холестерина в гепатоцитах и уменьшения его секреции в желчь. УДХК снижает всасывание гидрофобных эндогенных желчных кислот из тонкого кишечника, растворяет их соли и оказывает желчегонное действие. УДХК является препаратом плейотропного действия, что выражается в наличии системных эффектов в отношении гепатобилиарной системы и метаболизма в целом [16, 17]. В настоящее время известно, что препараты УДХК положительно влияют на липидный обмен. Прием УДХК сопровождается увеличением уровня ЛПВП и снижением уровня ЛПНП. Подчеркивается, что прием УДХК при НАЖБП позволяет не только снизить уровень АЛТ, АСТ, ГГТП, но и уменьшить степень стеатоза и фиброза печени [15]. УДХК рассматривается в настоящее время как регулятор апоптоза, воспаления, фиброза, липидного и углеводного обмена, иммунных реакций, снижения канцерогенеза. Международное многоцентровое исследование УСПЕХ [16] показало, что монотерапия УДХК у пациентов с НАЖБП достоверно снижает гепатологические (биохимические показатели цитолиза и холестаза, снижение степени стеатоза и фиброза) и сердечно-сосудистые (снижение уровня ЛПНП, триглицеридов, повышение уровня ЛПВП, снижение толщины комплекса «интима-медиа») риски коморбидных пациентов с НАЖБП.
В нашем исследовании мы постарались изучить несколько практических вопросов лечения пациентов с сочетанием НАЖБП и ЖКБ препаратом УДХК. В изученной когорте большинство (75% наблюдений) составили пациенты с ИМТ ≥25 кг/м2. Увеличение плотности камней и частоты стеатоза печени во 2-й группе сопровождалось большей коморбидностью пациентов в плане метаболических заболеваний, что может указывать на отягощающее влияние коморбидности на течение ЖКБ и НАЖБП. Известно, что стеатоз печени и поджелудочной железы является фактором риска сердечно-сосудистой патологии, СД. Соответственно, ожирение, СД, дислипидемия сопровождаются стеатозом печени и поджелудочной железы. Развитие фиброза печени при НАЖБП увеличивает риски развития СД, сердечно-сосудистых катастроф и уменьшает продолжительность жизни [3–10, 13, 14].
Результаты проведенного исследования показывают, что применение литолитической терапии возможно в группе пациентов с размерами камня желчного пузыря до 10 мм и плотностью камня до 75 HU. Такие параметры имеют холестериновые единичные камни, занимающие не более 1/3 просвета желчного пузыря. Наши данные совпадают с данными проведенных ранее исследований, где также была продемонстрирована возможность растворения холестериновых камней и уменьшения их на 1 мм в месяц в 30–60% случаев [18]. В другом исследовании продемонстрировано полное растворение мелких камней (<5 мм) с помощью УДХК после 6 мес. (примерно 90% случаев). После полного растворения прием УДХК рекомендовалось продолжать еще 3 мес. [20]. Отсутствие динамики или минимальное изменение диаметра камня желчного пузыря в течение 6–12 мес. на фоне лечения УДХК является плохим прогностическим признаком с точки зрения эффективности для дальнейшего литолиза. Вероятность растворения камня большого размера (>20 мм в диаметре) или нескольких камней очень низкая (менее 40–50% после 1 года лечения) [20, 22].
Терапия препаратом УДХК позволяет не только провести литолиз, но и уменьшить литогенность желчи за счет влияния на метаболические процессы (улучшить показатели липидограммы, индекса HOMA-IR), снизить риски трансформации НАЖБП в неалкогольный стеатогепатит (уменьшение цитолиза и холестаза), а также степень стеатоза печени и поджелудочной железы, снижая риск развития СД.
Заключение
Результаты исследования показали, что при ЖКБ в сочетании с НАЖБП чаще встречается такая коморбидная патология, как ожирение, заболевания сердечно-сосудистой системы, эндокринная патология, заболевания ЖКТ, которая отрицательно влияет на результативность литолиза при ЖКБ и ухудшает прогноз у данных пациентов. Увеличение плотности камней желчного пузыря ассоциировано с нарастанием стадии стеатоза и фиброза печени, формированием стеатогепатита и, как следствие, возможным увеличением кардиоваскулярных рисков. Медикаментозный литолиз у данных пациентов возможен на начальной стадии заболевания при наличии камней малых плотности и размеров. Уменьшение литогенности желчи даже без эффективного литолиза является профилактикой дальнейшего роста камней и осложнений ЖКБ. Полученные данные показывают положительную динамику в лечении стеатоза печени как предиктора нарушения липидного обмена и формирования ЖКБ и позволяют рассматривать УДХК в качестве патогенетической терапии пациентов с сочетанием ЖКБ и НАЖБП.
Сведения об авторах:
Пирогова Ирина Юрьевна — д.м.н., профессор кафедры факультетской терапии ФГБОУ ВО ЮУГМУ Минздрава России; 454092, Россия, г. Челябинск, ул. Воровского, д. 64; руководитель центра гастроэнтерологии МЦ «Лотос»; 454007, Россия, г. Челябинск, пр-т Ленина, д. 17; ORCID iD 0000-0003-1278-3746.
Уфимцева Ирина Владимировна — врач-гастроэнтеролог ООО МЦ «Лотос»; 454007, Россия, г. Челябинск, пр-т Ленина, д. 17.
Контактная информация: Пирогова Ирина Юрьевна, e-mail: irina_pirogova@inbox.ru.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 05.04.2022.
Поступила после рецензирования 28.04.2022.
Принята в печать 27.05.2022.
About the authors:
Irina Yu. Pirogova — Dr. Sc. (Med.), Professor of the Department of Faculty Therapy of the South Ural State Medical University; 64, Voroskogo str., Chelyabinsk, 454092, Russian Federation; Head of the Center of Gastroenterology, Medical Center «Lotos» LLC; 17, Lenin Ave., Chelyabinsk, 454007, Russian Federation; ORCID iD 0000-0003-1278-3746.
Irina V. Ufimtseva — gastroenterologist, Medical Center «Lotos» LLC; 17, Lenin Ave., Chelyabinsk, 454007, Russian Federation.
Contact information: Irina Yu. Pirogova, e-mail: irina_pirogova@inbox.ru.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 05.04.2022.
Revised 28.04.2022.
Accepted 27.05.2022.
.
Информация с rmj.ru