Введение
Дивертикул Меккеля — это наиболее частый врожденный порок развития ЖКТ, который встречается у 2–4% населения; расположен на противобрыжеечном крае подвздошной кишки на расстоянии 60–100 см от илеоцекального угла, средняя длина — 5–7 см. Среди пациентов с дивертикулом Меккеля соотношение мужчин и женщин примерно 2:1, а в случае симптоматического течения — 5:1. В 50% случаев дивертикул Меккеля диагностируют у детей в возрасте до 10 лет, остальные случаи, как правило, манифестируют в возрасте до 30 лет [1, 2].
Симптоматическое течение при дивертикуле Меккеля, по данным разных авторов, может встречаться в диапазоне от 5% до 16%. По патологоанатомическим изменениям и клиническим признакам воспаление дивертикула Меккеля весьма напоминает острый аппендицит, дифференциальная диагностика с которым весьма затруднительна, а часто и невозможна. Среди пациентов с клиническими проявлениями дивертикула Меккеля кровотечение возникает в очень редких случаях [3, 4]. В связи с относительно редкой встречаемостью у взрослых людей [5] предоперационный диагноз зачастую ставится неправильно.
Представляем клиническое наблюдение успешного хирургического лечения пациента с профузным тонкокишечным кровотечением на фоне декомпенсированного цирроза печени, при диагностировании которого возникли существенные сложности.
Клиническое наблюдение
Пациент М., 51 год, гражданин иностранного государства, поступил в хирургическое отделение в экстренном порядке 25.12.2019 (доставлен бригадой скорой медицинской помощи) с предварительным диагнозом: желудочно-кишечное кровотечение неясной этиологии. Из анам-неза известно, что пациента в течение 2 дней беспокоит выраженная общая слабость, стул с примесью темной крови, головокружение. В 1997 г. пациенту выполнялась диагностическая лапаротомия по поводу проникающего ножевого ранения. При опросе пациента и родственников сведения о повреждении внутренних органов получить не удалось. Кроме того, у пациента в анамнезе хронический вирусный гепатит С и декомпенсированный цирроз печени.
При осмотре: пациент повышенного питания, индекс массы тела — 32,8 кг/м2. Пациент в сознании, кожный покров и видимые слизистые бледной окраски. Артериальное давление — 100 и 60 мм рт. ст. Пульс — 86 ударов в минуту. Язык суховат, обложен белым налетом. Живот округлой формы, симметричный, не вздут, участвует в акте дыхания. При пальпации живот мягкий, безболезненный во всех отделах. Симптомов раздражения брюшины не выявлено. Перкуторно определялась жидкость в брюшной полости.
При поступлении в общем анализе крови отмечается снижение уровня гемоглобина (74 г/л), эритроцитов (2,23×1012/л) и тромбоцитов (88×109/л), повышение уровня лейкоцитов до 23,4×109/л. В биохимическом анализе крови выявлено повышение уровня аланинаминотрансферазы (АЛАТ) (93 ЕД/л) и аспартатаминотрансферазы (АСАТ) (90,5 ЕД/л), гипоальбуминемия. В гемостазиограмме отмечалось изменение показателей протромбинового времени и активированного частичного тромбопластинового времени. В условиях отделения реанимации и интенсивной терапии пациенту выполнено УЗИ органов брюшной полости, по результатам которого обнаружена увеличенная в размерах печень за счет левой доли, расширение портальной вены более 15 мм. Также больному выполнялась фиброгастродуоденоскопия, по данным которой кровотечение из верхних отделов ЖКТ не было выявлено.
Пациенту был выставлен диагноз: Кишечное кровотечение неясной этиологии, кровопотеря тяжелой степени тяжести. Больному проводилась консервативная (гемостатическая) терапия, переливание компонентов крови (600 мл свежезамороженной плазмы и 600 мл эритроцитарной взвеси). Данных за продолжающееся кишечное кровотечение не было выявлено.
26.12.2019 с целью выявления источника кровотечения пациенту выполнена фиброколоноскопия. Заключение: признаки кишечного кровотечения, неполный осмотр, источник кровотечения не выявлен. Рекомендована повторная колоноскопия после подготовки. В связи с отсутствием у больного признаков продолжающегося кишечного кровотечения решено продолжить консервативную терапию. В этот же день, в вечернее время, на фоне проводимого лечения у больного произошло резкое ухудшение состояния. Появились признаки рецидива кишечного кровотечения. Решено выполнить диагностическую лапаротомию с интраоперационным решением вопроса об объеме операции.
Выполнена диагностическая лапаротомия. Интраоперационно у пациента выявлен выраженный спаечный процесс, асцитическая жидкость в объеме 3 л, увеличенная в размерах печень, плотной консистенции. При ревизии органов брюшной полости толстая кишка заполнена кровью. На 100 см от илеоцекального угла выявлен дивертикул Меккеля размерами 4,0×4,0 см, выше которого кровь в кишке не определяется. При вскрытии просвета подвздошной кишки отмечена увеличенная до 4 мм в диаметре вена подслизистого слоя дивертикула Меккеля с дефектом, откуда обильно поступает темная кровь (рис. 1). Другого источника кровотечения выявлено не было. Выполнена резекция подвздошной кишки, несущей дивертикул, сформирован тонкокишечный анастомоз «бок-в-бок», дренирование брюшной полости поливинилхлоридными трубчатыми дренажами. Время операции — 205 мин. Интраоперационно проводилась гемотрансфузия свежезамороженной плазмы и эритроцитарной взвеси.
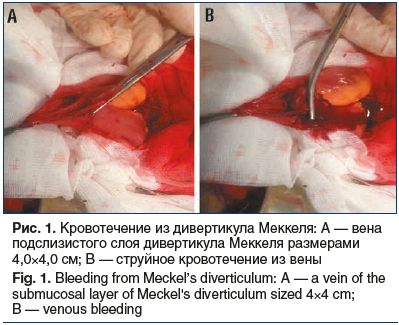
Послеоперационный период протекал без осложнений. Дренажи из брюшной полости удалены на 5-е сутки. В общем анализе крови отмечено повышение уровня гемоглобина и эритроцитов. Швы сняты на 14-е сутки после операции. Больной в удовлетворительном состоянии выписан из стационара на 15-е сутки после оперативного лечения. Пациенту даны необходимые рекомендации.
Обсуждение
Хирургия дивертикула Меккеля является одним из наименее изученных разделов заболеваний брюшной полости, особенно у взрослого населения. Проведенные в последние годы исследования показали сложность диагностики данной патологии, которая может иметь скрытое течение и осложняться такими грозными осложнениями, как кишечное кровотечение. Современное развитие медицины предполагает использование в клинической хирургии высокотехнологичного диагностического оборудования. Внедрение видеокапсульной эндоскопии для исследования тонкого и толстого кишечника облегчает диагностику множества заболеваний, особенно кровотечений из нижних отделов ЖКТ. Но многие лечебные учреждения не располагают оборудованием для проведения данного вида обследования. Поэтому при диагностике тонкокишечных кровотечений нужно полагаться на объективное состояние пациента, клиническую картину, лабораторные методы исследования, а также знания и опыт хирургов, занимающихся лечением больных с данной патологией.
Заключение
Особенность приведенного клинического наблюдения заключается в том, что дивертикул Меккеля достаточно редко осложняется кровотечением, что, в свою очередь, затрудняет диагностику этого состояния и приводит к промедлению с проведением хирургического вмешательства.
Сведения об авторах:
Каторкин Сергей Евгеньевич — д.м.н., доцент, заведующий кафедрой и клиникой госпитальной хирургии, ФГБОУ ВО СамГМУ Минздрава России; 443099, Россия, г. Самара, ул. Чапаевская, д. 89; ORCID iD 0000-0001-7473-6692.
Быстров Сергей Александрович — к.м.н., доцент, заместитель главного врача по хирургии клиник ФГБОУ ВО СамГМУ Минздрава России; 443099, Россия, г. Самара, ул. Чапаевская, д. 89; ORCID iD 0000-0003-1123-1544.
Андреев Павел Сергеевич — к.м.н., доцент, заведующий колопроктологическим отделением кафедры и клиники госпитальной хирургии ФГБОУ ВО СамГМУ Минздрава России; 443099, Россия, г. Самара, ул. Чапаевская, д. 89; ORCID iD 0000-0002-0264-7305.
Шестаков Евгений Викторович — заведующий хирургическим отделением кафедры и клиники госпитальной хирургии ФГБОУ ВО СамГМУ Минздрава России; 443099, Россия, г. Самара, ул. Чапаевская, д. 89; ORCID iD 0000-0003-2941-6141.
Назаров Руслан Мухаммедович — врач-хирург хирургического отделения кафедры и клиники госпитальной хирургии ФГБОУ ВО СамГМУ Минздрава России; 443099, Россия, г. Самара, ул. Чапаевская, д. 89; ORCID iD 0000-0001-6015-3488.
Лисин Олег Евгеньевич — врач-хирург хирургического отделения кафедры и клиники госпитальной хирургии ФГБОУ ВО СамГМУ Минздрава России; 443099, Россия, г. Самара, ул. Чапаевская, д. 89; ORCID iD 0000-0003-0502-3562.
Андреев Иван Сергеевич — к.м.н., ассистент, врач-хирург хирургического отделения кафедры и клиники госпитальной хирургии ФГБОУ ВО СамГМУ Минздрава РФ, ФГБОУ ВО СамГМУ Минздрава России; 443099, Россия, г. Самара, ул. Чапаевская, д. 89; ORCID iD 0000-0002-2736-9196.
Контактная информация: Назаров Руслан Мухаммедович, e-mail: nazarovruslan1991@yandex.ru. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 24.02.2021, поступила после рецензирования 15.03.2021, принята в печать 27.03.2021.
About the authors:
Sergey E. Katorkin — Doct. of Sci. (Med.), Associate Professor, Head of the Department and Clinics of Hospital Surgery, Samara State Medical University; 89, Chapaevskaya str., Samara, 443099, Russian Federation; ORCID iD 0000-0001-7473-6692.
Sergey A. Bystrov — Cand. of Sci. (Med.), Associate Professor, Deputy Head Doctor for Surgery of Clinics of Samara State Medical University; 89, Chapaevskaya str., Samara, 443099, Russian Federation; ORCID iD0000–0003–1123–1544.
Pavel S. Andreev — Cand. of Sci. (Med.), Associate Professor, Head of the Coloproctological Department of the Department and Clinics of Hospital Surgery, Samara State Medical University; 89, Chapaevskaya str., Samara, 443099, Russian Federation; ORCID iD 0000-0002-0264-7305.
Evgeniy V. Shestakov — Head of the Surgical Department of the Department and Clinics of Hospital Surgery, Samara State Medical University; 89, Chapaevskaya str., Samara, 443099, Russian Federation; ORCID iD 0000-0003-2941-6141.
Ruslan M. Nazarov — surgeon of the Surgical Department of the Department and Clinics of Hospital Surgery, Samara State Medical University; 89, Chapaevskaya str., Samara, 443099, Russian Federation; ORCID iD 0000-0001-6015-3488.
Oleg E. Lisin — surgeon of the Surgical Department of the Department and Clinics of Hospital Surgery, Samara State Medical University; 89, Chapaevskaya str., Samara, 443099, Russian Federation; ORCID iD 0000-0003-0502-3562.
Ivan S. Andreev — Cand. of Sci. (Med.), assistant, surgeon of the Surgical Department of the Department and Clinics of Hospital Surgery, Samara State Medical University; 89, Chapaevskaya str., Samara, 443099, Russian Federation; ORCID iD 0000-0002-2736-9196.
Contact information: Ruslan M. Nazarov, e-mail: nazarovruslan1991@yandex.ru. Financial Disclosure: no authors have a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 24.02.2021, revised 15.03.2021, accepted 27.03.2021.
.
Информация с rmj.ru






