Статья посвящена возможностям прогнозирования развития рецидива туберкулеза органов дыхания у ВИЧ-позитивных пациентов.
Содержание статьи
Введение
Показатель рецидивов туберкулеза в Российской Федерации в 2017 г. снизился по сравнению с 2016 г. на 5,3% и достиг 9,0 на 100 000 населения [1]. Несмотря на общую
для России позитивную тенденцию, уровень рецидивов туберкулеза в ряде регионов остается высоким. Так, в Республике Тыва и Чукотском АО он составляет 58,4 и 62,5
на 100 000 населения соответственно [1]. Эта картина усугубляется ростом числа лиц, живущих с ВИЧ-инфекцией (ЛЖВ) [2]. По данным литературы и результатам наших
предыдущих исследований, число рецидивов достоверно возрастает у ЛЖВ на фоне выраженной иммуносупрессии при уровне CD4+
В настоящее время разработаны критерии клинического излечения туберкулеза (п. 4 приложения 7 к приказу МЗ РФ № 109 от 21.03.2003 «О совершенствовании противотуберкулезных мероприятий в Российской Федерации»). Они в большей или меньшей степени гарантируют эпидемиологическую безопасность пациента для окружающих, содержат прогностическую составляющую в отношении стабильности клинического излечения пациента, переболевшего туберкулезом. ВИЧ-инфекция, в свою очередь, существенно влияет на течение туберкулезного процесса, в т. ч. на стадии его клинического излечения [8]. Данные литературы и результаты проведенных нами ранее исследований позволяют сделать вывод о том, что для констатации клинического излечения туберкулеза у пациентов с коинфекцией (ВИЧ/туберкулез) недостаточно использовать только фтизиатрические данные, без учета критериев, относящихся к ВИЧ-инфекции. Уточнению этих критериев, а также факторов риска рецидива туберкулеза для ЛЖВ, наблюдающихся в III группе диспансерного фтизиатрического учета, посвящена настоящая статья.
Цель исследования: уточнить факторы, влияющие на быстроту развития рецидива туберкулеза, и дополнительные критерии перевода в группу клинического излечения туберкулеза (III) у пациентов с коинфекцией ВИЧ/туберкулез.
Материал и методы
Для реализации поставленной цели нами была изучена первичная медицинская документация 205 пациентов районных диспансеров Свердловской области, которые составили 1-ю (основную) группу. У всех пациентов этой группы был установлен диагноз «рецидив туберкулеза» в период с 2005 по 2012 г. У 104 лиц была диагностирована ВИЧ-инфекция (1A подгруппа). Среди пациентов этой группы у 96 человек был изолированный туберкулез органов дыхания, у 3 — туберкулез двух локализаций, в т. ч. легочное поражение, у 5 — генерализованный туберкулез, включавший в т. ч туберкулез легких. Остальные пациенты (101 чел.) были ВИЧ-негативны (1Б подгруппа), все с локальным туберкулезом органов дыхания. Пациенты 1А подгруппы были неоднородны по степени выраженности иммуносупрессии. С целью выявления прогностически наиболее благоприятного состояния (по выраженности иммуносупрессии) в отношении быстроты развития рецидива туберкулеза они были разделены по уровню CD4+, соответствующему разным стадиям ВИЧ-инфекции [2]: CD4+
В 1-й группе проводилась оценка диспансерного наблюдения, предшествовавшая рецидиву. Сравнили длительность периода от времени констатации клинического излечения туберкулеза до момента регистрации его рецидива (продолжительность ремиссии у пациента с клинически излеченным туберкулезом) в зависимости от уровня СD4+ (клеток/мкл) и эффективности ВААРТ на следующих этапах наблюдения: первый — констатация клинического излечения, второй — регистрация рецидива туберкулеза. Для уточнения факторов риска рецидива туберкулеза и дополнительных критериев оценки клинического излечения туберкулеза у пациентов с коинфекцией ВИЧ/туберкулез выявленные данные сравнивались с результатами, полученными у пациентов
1Б подгруппы.
Проверка полученных данных проводилась во 2-й группе (тестовой), состоявшей из 68 пациентов с ВИЧ-инфекцией, у которых в 2012–2013 гг. было констатировано клиническое излечение туберкулеза. Оценка длительности ремиссии проводилась в 2018 г. В зависимости от выраженности иммуносупрессии и эффективности ВААРТ пациенты 2-й группы также были разделены на подгруппы с разным значением иммунного статуса СD4+ (
Тестовая и основная группы были сопоставимы по распределению клинических вариантов течения туберкулеза, объему поражения легочной ткани туберкулезом, методологии обследования, возрастному и гендерному составу.
Эффективность ВААРТ определялась по снижению вирусной нагрузки к 24-й нед. от начала противовирусной терапии до неопределяемых величин [9].
Статистическая обработка проводилась с помощью пакета программ: Microsoft Excel 2016 и BIOSTATD. Значимость различий между группами оценивали по доверительным интервалам и непараметрическому критерию «z». Анализ длительности ремиссии туберкулеза (в месяцах) в исследованных подгруппах пациентов проводился с помощью параметрического t-критерия Стьюдента. Различия предполагали статистически значимыми при p
Результаты и обсуждение
При сравнении пациентов 1А подгруппы с пациентами 1Б подгруппы не было выявлено достоверных отличий по частоте рентгенологического и бактериологического обследования, назначению профилактических/противорецидивных курсов противотуберкулезной терапии. Причем это касалось периодов наблюдения пациентов как в активных группах (I и II группы ДУ), так и III группе (табл. 1).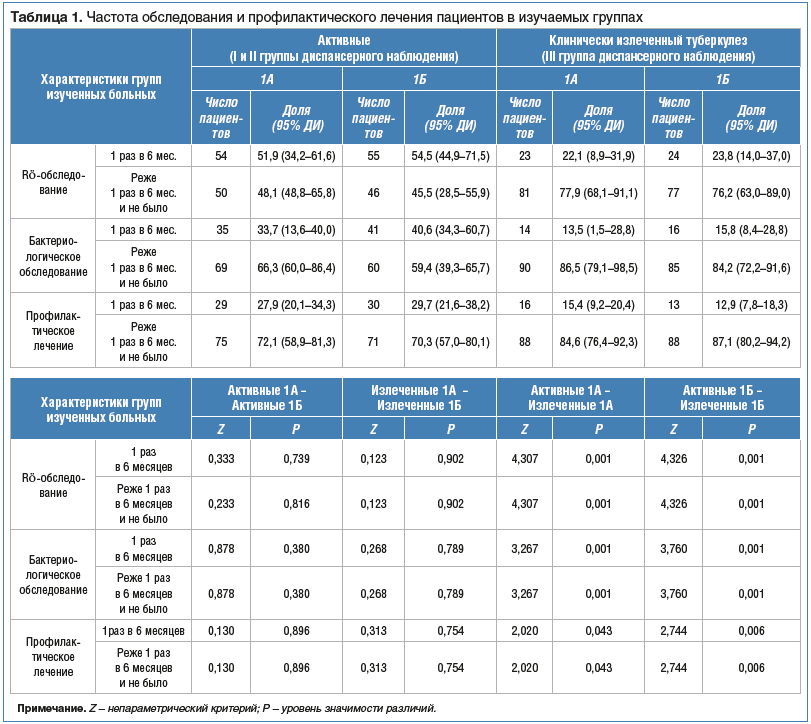
Когда же мы сравнили периоды наблюдения между собой: активные группы (I и II группы ДУ) с клинически излеченными пациентами (III группа ДУ), то нашли достоверное снижение частоты обследования и профилактического лечения после констатации клинического излечения. Причем снижение частоты обследования и лечения касалось как пациентов с ВИЧ-инфекцией (1А группа) (табл. 2), так и без наличия таковой (1Б группа).
Данная динамика была связана с нерегулярным наблюдением и обследованием пациентов с клиническим излечением от туберкулеза при переводе в III группу ДУ и в одинаковой степени выражена как в 1А (ЛЖВ), так и в 1Б подгруппе (лица без ВИЧ-инфекции): в 1А подгруппе нерегулярно обследовавшихся рентгенологически пациентов было 77,9% (81 чел.), в 1Б — 76,2% (77 чел.) (см. табл. 1)
(p=0,902). Нерегулярно обследовавшихся бактериологически в обеих группах было еще больше (86,5% и 84,2% в 1А и 1Б группах соответственно). Степень регулярности наблюдения и обследования пациентов влияла на своевременность выявления рецидивов туберкулеза в 1А и 1Б подгруппах неравнозначно. Большинство случаев генерализованного туберкулеза и туберкулеза двух локализаций у пациентов с ВИЧ-инфекцией (1А группа) было выявлено среди обследовавшихся у фтизиатра с нарушением кратности обследований (см. табл. 2).
При изучении длительности ремиссии у пациентов с рецидивом туберкулеза и ВИЧ-инфекцией и без наличия таковой было найдено, что длительность дорецидивного периода в 1А подгруппе была существенно короче, чем у ВИЧ-негативных пациентов 1Б подгруппы (р
При сравнении длительности ремиссии туберкулеза у пациентов с ВИЧ-инфекцией и без нее в зависимости от уровня CD4+ на момент констатации клинического излечения туберкулеза выявлено следующее. При уровне CD4+ ≥350 клеток/мкл и ≥500 клеток/мкл (III–IV стадии ВИЧ) средняя длительность ремиссии туберкулеза у пациентов 1А подгруппы достоверно не отличалась от значения этого показателя
в 1Б подгруппе (р=0,397 и р=0,176 соответственно)
(см. табл. 3). В то же время у пациентов с ВИЧ-инфекцией при уровне CD4+ 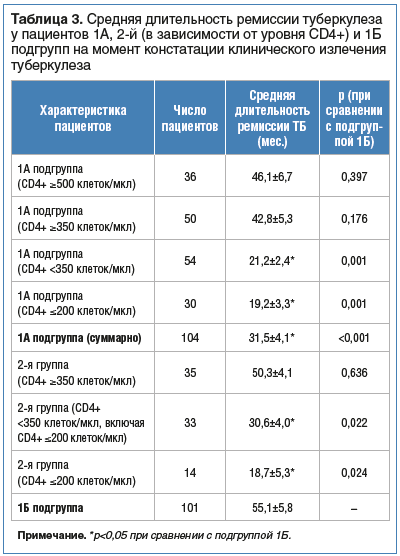
Таким образом, мы предположили, что для констатации клинического излечения туберкулеза у пациентов с ВИЧ-инфекцией в качестве дополнительного критерия необходимо учитывать состояние иммунного статуса и переводить в III группу ДУ пациентов с уровнем CD4+ ≥350 клеток/мкл при отсутствии иных (фтизиатрических) противопоказаний.
Наши предположения были оценены на выборке 2-й группы пациентов (тестовой) из 68 пациентов с ВИЧ-инфекцией, переведенных в III группу ДУ в 2012–2013 гг. Сравнивалась длительность ремиссии туберкулеза пациентов 2-й (тестовой) группы c ВИЧ-негативными пациентами основной подгруппы 1Б. Данные тестовой проверки сопоставлялись с уровнем CD4+ на момент констатации клинического излечения туберкулеза.
Из 68 лиц тестовой группы у 16 рецидив туберкулеза не был зарегистрирован на момент оценки (2018 г.), из них у подавляющего большинства (11) уровень CD4+ составлял ≥350 клеток/мкл.
В целом между длительностью дорецидивного периода у пациентов 1Б подгруппы и 2-й группы отсутствовала статистически значимая разница, если уровень CD4+ на момент перевода их в III группу ДУ составлял ≥350 клеток/мкл (р=0,636) (см. табл. 3).
У пациентов 2-й группы с уровнем CD4+
Согласно Федеральным клиническим рекомендациям по диагностике и лечению туберкулеза у ВИЧ-инфицированных (2014 г.), всем больным туберкулезом показано назначение ВААРТ для предотвращения рецидива туберкулеза. Мы попытались изучить влияние эффективности ВААРТ на быстроту развития рецидива туберкулеза. Для этого мы сравнили длительность дорецидивного периода в подгруппах с эффективной и неэффективной (непроводимой)
ВААРТ — в 1А и 1Б подгруппах. Была выявлена существенно более длительная ремиссия туберкулеза у пациентов 1A подгруппы c эффективной ВААРТ по сравнению с таковой у пациентов 1Б подгруппы с неэффективной (непроводимой) ВААРТ (34,9±4,5 мес. и 18,7±2,9 мес. соответственно, р=0,036). В то же время ремиссия у пациентов 1Б подгруппы была достоверно длительнее аналогичных показателей в обеих подгруппах у ЛЖВ (55,1±5,8 мес., р=0,036 и р=0,025 соответственно для эффективной и неэффективной ВААРТ) (см. табл. 4).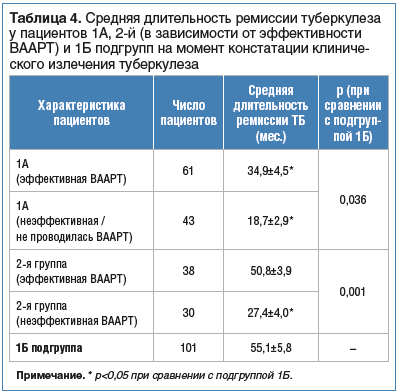
Таким образом, эффективность ВААРТ, хотя и менее существенно, влияет на длительность ремиссии туберкулеза и также может быть использована в качестве дополнительного критерия при решении вопроса о констатации клинического излечения туберкулеза.
Данное предположение проверено нами на выборке 2-й (тестовой) группы. Были подтверждены результаты, полученные в 1-й группе. Выявлена достоверно более длительная ремиссия туберкулеза у пациентов 2-й подгруппы c эффективной ВААРТ по сравнению с таковой у пациентов, у которых ВААРТ была неэффективной или не проводилась (50,8±3,9 мес. и 27,4±4,0 мес., р=0,001) (см. табл. 4).
Кроме того, из 16 человек 2-й группы, у которых на момент анализа (2018 г.) рецидив туберкулеза не развился, у 11 пациентов ВААРТ была эффективной во время констатации клинического излечения туберкулеза.
Выводы:
Регулярность, частота обследования и профилактического лечения как у ЛЖВ, так и у ВИЧ-негативных пациентов снижаются при переводе в III группу ДУ в сравнении с таковыми у пациентов I и II групп ДУ.
Среди пациентов с ВИЧ-инфекцией и уровнем CD4+ ≥350 клеток/мкл на момент констатации клинического излечения длительность ремиссии достоверно не отличалась от таковой у ВИЧ-негативных пациентов.
У пациентов с эффективной ВААРТ на момент констатации клинического излечения туберкулеза длительность ремиссии была достоверно больше, чем у больных с неэффективной или непроводившейся ВААРТ.
Уровень CD4+ ≥350 клеток/мкл, а также эффективная ВААРТ являются благоприятными прогностическими факторами длительности ремиссии при туберкулезе и могут быть использованы как дополнительные критерии при определении показаний к констатации клинического излечения туберкулеза у пациентов с наличием ВИЧ-инфекции.
На основании полученных результатов был сформирован алгоритм (рис. 1) для принятия решения о констатации клинического излечения туберкулеза и переводе пациентов с ВИЧ-инфекцией, перенесших туберкулез, в III группу ДУ.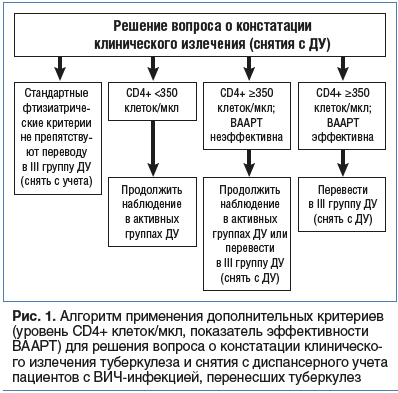
Если у пациента с ВИЧ-инфекцией имеются фтизиатрические показания к переводу в III группу ДУ или к снятию с диспансерного фтизиатрического учета, то мы предлагаем учитывать выраженность иммуносупрессии. При уровне CD4+
.
Информация с rmj.ru





