Введение
Проблема листериоза продолжает привлекать внимание практикующих врачей и исследователей. Совершенствуются методы диагностики болезни, типизации возбудителя. Принимаются меры по профилактике заболевания: утверждены ГОСТы и другие документы, регламентирующие работу медицинских и ветеринарных специалистов, проводится постоянный мониторинг возникновения новых очагов болезни и ее распространения в разных странах, в том числе и в России.
История изучения листериозной инфекции насчитывает более 100 лет [1]. Анализ данных отечественной и зарубежной литературы [2, 3] свидетельствует о том, что в настоящее время отсутствует единое мнение о патоморфогенезе, клинических формах и причинах развития болезни, учитывая, что до 25% в популяции являются носителями листерий. В значительной степени это связано с многообразием клинических проявлений листериоза, которые зависят от пути проникновения микроба в организм человека, реакции иммунной системы и целого ряда других сопутствующих факторов (возраст, пол, наличие онкологических заболеваний, сахарного диабета, ВИЧ-инфекции и СПИДа, хронического гепатита, цирроза печени, нефрита, сердечной недостаточности и др.).
Приводим клиническое наблюдение нейролистериоза (листериозного менингоэнцефалита, ЛМЭ), демонстрирующее трудности, которые возникли у клиницистов при диагностике листериоза в связи с недостаточной настороженностью в отношении этого заболевания врачей непрофильных стационаров, в особенности, как это наблюдалось, в период пандемии COVID-19. Было получено информированное согласие пациентки на публикацию клинического наблюдения.
Содержание статьи
Клиническое наблюдение
Пациентка Т., 54 года, находилась на лечении в ГБУЗ ИКБ № 2 ДЗМ с диагнозом ЛМЭ тяжелого течения с 08.02.2022 по 04.03.2022 (24 койко-дня). Сопутствующий диагноз: гипертоническая болезнь II стадии 2-й степени, риск сердечно-сосудистых осложнений 3.
Жалобы при поступлении: на головную боль, тошноту, рвоту до 2–3 раз в сутки, общую слабость, повышение температуры до 38,2 °С, шаткость походки, снижение силы слева в верхней и нижней конечностях, послабление стула до 2 раз в сутки, эпизодическое повышение артериального давления (АД) до 160/100 мм рт. ст.
Анамнез заболевания: пациентка с 10.11.2021 по 28.11.2021 находилась в Университетской клинической больнице № 1 ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет) по поводу COVID-19, осложненного двусторонней полисегментарной пневмонией тяжелого течения (КТ-3, 75%). В связи с развитием дыхательной недостаточности (SpO2 82%) пациентка была переведена в отделение реанимации и интенсивной терапии, находилась на искусственной вентиляции легких. Лечение проводили согласно Временным рекомендациям по профилактике, диагностике и лечению COVID-19 с назначением следующих лекарственных средств: фавипиравир, цефтриаксон, ривароксабан, дексаметазон. С целью купирования «цитокинового шторма» применялась биологическая терапия [4]: тофацитиниб 20 мг/сут (с 15.11.2021 по 19.11.2021), олокизумаб 160 мг/мл — 0,4 мл п/к (19.11.2021) — с положительным эффектом по данным выписки: состояние стабилизировалось, больная была переведена на самостоятельное дыхание. С 22.11.2021 отмечала боль в животе и послабление стула до трех раз в сутки, что связали с применением антибактериальной терапии (цефтриаксон 4 г/сут). На фоне проводимой терапии с 24.11.2021 отмечалась положительная динамика — уменьшение выраженности болей в животе, нормализация стула.
28.11.2021 больная была обнаружена в палате без сознания и с подозрением на ОНМК направлена в ГБУЗ «ММКЦ «Коммунарка» ДЗМ». Диагноз ОНМК был исключен после проведения МРТ головного мозга. Заключение согласно МРТ: глиома (?), воспалительный характер изменений маловероятен.
На проводимой терапии постепенно состояние стабилизировалось, и 15.12.2021 пациентка выписана домой в удовлетворительном состоянии, рекомендована консультация нейрохирурга и повтор МРТ головного мозга через 3 мес.
С января 2022 г. пациентка стала отмечать частую головную боль, преимущественно в затылочной области, тошноту, периодическую рвоту, повышение температуры до 37,7 °С, дестабилизацию АД до 160/100 мм рт. ст. За медицинской помощью не обращалась, лечилась дома. Самостоятельно принимала НПВП, антигипертензивные препараты — без эффекта. В связи с сохраняющейся симптоматикой была доставлена скорой медицинской помощью в НКЦ № 2 ФГБНУ «РНЦХ им. акад. Б.В. Петровского» и госпитализирована в неврологическое отделение. 11.01.2022 проведена МРТ головного мозга, с исследованием супра- и инфратенториальных структур в трех плоскостях. Заключение: мультифокальное супра- и инфратенториальное поражение головного мозга.
Проводимое лечение — без эффекта, при повторной МРТ головного мозга 04.02.2022: отрицательная динамика с увеличением количества очагов в веществе головного мозга и изменение характера контрастирования с кольцевидного на гомогенный, признаки диссеминации в веществе головного мозга. В связи с сохраняющейся температурой до 38,3 °С, головной болью, тошнотой и периодической рвотой дистанционно консультирована инфекционистом: рекомендовано исследование спинномозговой жидкости (СМЖ), в которой выявлены значительные отклонения от нормы: цитоз 158 кл/мкл, белок 1,7 г/л, глюкоза 1,65 ммоль/л, лимфоциты 92%, нейтрофилы 6%, моноциты 2%. При исследовании СМЖ методом ПЦР и в посеве получена культура Listeria monocytogenes. В связи с выявлением ЛМЭ была переведена для дальнейшего лечения в ГБУЗ ИКБ № 2 ДЗМ.
Анамнез жизни: длительно страдает гипертонической болезнью, на «Д» учете не состоит, лечение не проводит, при повышении АД принимает капотен. Замужем, имеет одного ребенка. В семье все здоровы.
Эпидемиологический анамнез: употребляла некипяченое молоко, купленное у фермера, в остальном — без особенностей.
Объективные данные: при поступлении (08.02.2022) в ИКБ № 2 состояние средней тяжести. В сознании, контактна, адекватна. Температура 37,6 °C. Кожные покровы обычной окраски, рубец на месте бывшей трахеостомы без признаков воспаления. Слизистые оболочки без особенностей. Выявлен нистагм. Подкожно-жировой слой развит умеренно. Отечность стоп и нижней трети голеней с обеих сторон. В легких дыхание проводится, хрипов нет. Частота дыхания 17 в 1 мин, частота сердечных сокращений 92 в 1 мин, АД 130/75 мм рт. ст., SpО2 98%. Тоны сердца приглушены. Выслушивается слабый систолический шум во II и III меж-реберьях слева и справа. Живот при пальпации мягкий, безболезненный. Печень не увеличена. Отмечается снижение силы в левой руке и ноге. Ригидность мышц затылка умеренно выражена.
Экспресс-исследование мазков из носо- и ротоглотки на SARS-CoV-2 от 08.02.2022: вирус не обнаружен; ПЦР бронхо-альвеолярного лаважа: SARS-CoV-2 не обнаружен.
УЗИ органов брюшной полости от 10.03.2021: увеличение и умеренные диффузные изменения в паренхиме печени. Диффузные изменения в паренхиме поджелудочной железы.
Посев крови на листерии от 08.03.2022: рост L. monocytogenes. Посев СМЖ от 08.02.2022: рост L. monocytogenes. ПЦР СМЖ от 08.02.2022: выявлена ДНК L. monocytogenes. Результаты лабораторных исследований суммарно отражены в таблицах 1 и 2. При динамическом исследовании крови выявлен незначительный лейкоцитоз, при динамическом биохимическом исследовании крови выявлено значительное повышение уровня С-реактивного белка, фибриногена, повышение активности ферментов АЛТ, лактатдегидрогеназы (ЛДГ) (см. табл. 1), что свидетельствовало о генерализованной воспалительной реакции. Учитывая клинико-анамнестические и лабораторные данные, поставлен клинический диагноз: ЛМЭ, тяжелое течение.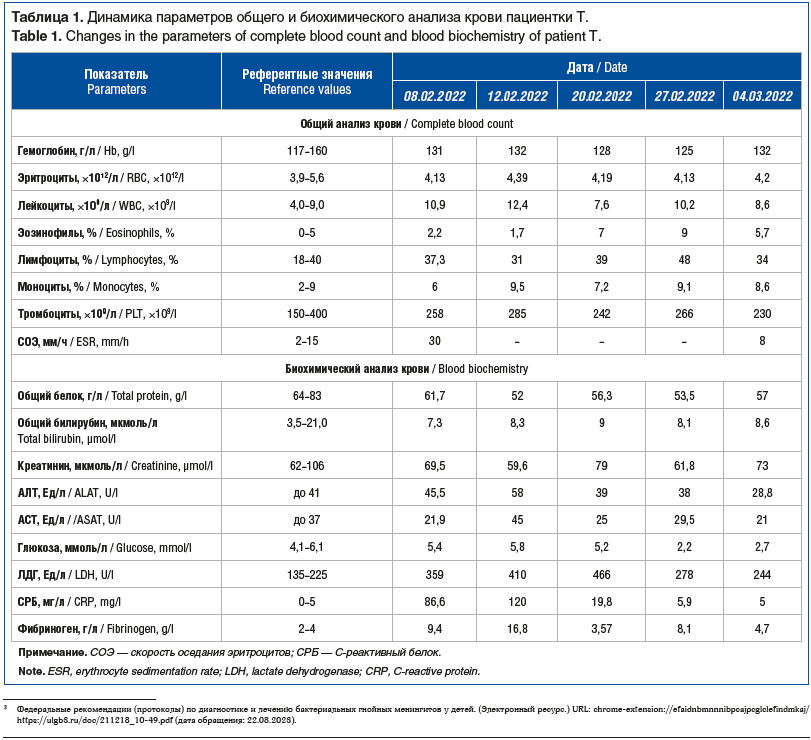
При динамическом исследовании СМЖ (см. табл. 2) выявлено длительное волнообразное умеренное увеличение цитоза, смешанного или лимфоцитарного характера, лактата и существенное повышение содержания белка, что указывает на развитие ЛМЭ.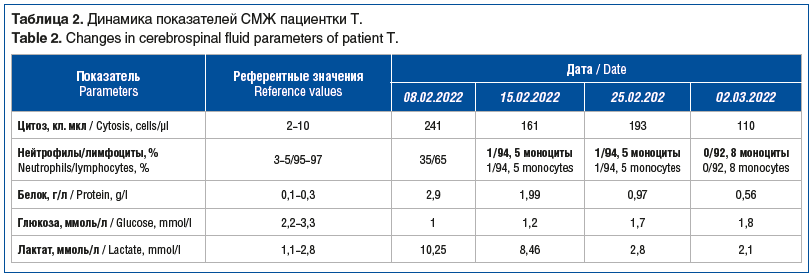
Посев и ПЦР СМЖ от 15.02.2022 после проведенной терапии: ДНК листерии не обнаружены.
Лечение ЛМЭ проводили согласно Федеральным рекомендациям (протоколы) по диагностике и лечению бактериальных гнойных менингитов. Проведенное лечение: ванкомицин 1 г 2 р/сут внутривенно № 20, меропенем 2 г 3 р/сут № 20, флуконазол 200 мг внутривенно № 10, метронидазол 500 мг 3 р/сут внутрь № 5, дезинтоксикационная инфузионная терапия, этилметилгидроксипиридина сукцинат, витамины группы В, комбинированный пробиотик, симптоматическая терапия.
На фоне проводимой терапии состояние улучшилось: достигнута стойкая нормотермия, головная боль и нистагм регрессировали, головокружение уменьшилось (наблюдалось только при смене положения тела), дискомфорт в животе отсутствует, движения в верхней и нижней конечностях слева стали активнее.
Выписалась из ГБУЗ ИКБ № 2 04.03.2022 в удовлетворительном состоянии: число дыхательных движений 18 в 1 мин, SpO2 97%, АД 130/80 мм рт. ст., частота сердечных сокращений 72 в 1 мин, стул, диурез в норме. Учитывая сохранение умеренной неврологической симптоматики (слабость в конечностях слева и сохраняющееся ортостатическое головокружение), рекомендовано наблюдение неврологом по месту жительства, контроль МРТ головного мозга через месяц.
Обсуждение
Клиническая картина течения заболевания, изменения в СМЖ, как у данной пациентки, в большей степени характерны для бактериальных гнойных менингитов (БГМ) листериозной этиологии [5–7]. Для ЛМЭ характерно раннее вовлечение в процесс вещества и желудочков мозга. Тяжелое течение и высокая летальность ЛМЭ обусловлены отсутствием специфичности в клинической картине болезни, что затрудняет своевременную диагностику и лечение, а также внутриклеточным персистированием возбудителя заболевания и его частой резистентностью к антибиотикам.
Целесообразно обследование на листериоз при нетипичном течении БГМ и нехарактерных изменениях в СМЖ, а также у больных с иммуносупрессией вследствие применения иммуносупрессивной терапии (биологической в том числе) или наличия сопутствующих заболеваний (ВИЧ-инфекция, онкология и др.).
Анализ течения болезни показал, что у пациентки среднего возраста без какой-либо значимой сопутствующей патологии СOVID-19 применение иммунодепрессивных лекарственных средств (тофацитиниб, олокизумаб в сочетании с дексаметазоном) могут рассматриваться как причины снижения иммунитета, что, вероятно, может способствовать развитию листериоза как при заражении, так и при аутоинфекции. При этом в данном наблюдении диагностика ЛМЭ представляла определенные трудности ввиду отсутствия специфических клинических проявлений. Симптомы нейролистериоза могут быть ошибочно расценены врачами как long-COVID [8, 9]. Несмотря на тяжелое течение, прогноз заболевания у пациентов среднего возраста без сопутствующей патологии более благоприятный, чем у больных старшей возрастной группы с сопутствующей патологией.
Заключение
Данное клиническое наблюдение демонстрирует трудности в диагностике листериоза и обращает внимание практикующих врачей — терапевтов, неврологов и инфекционистов — на важность настороженности в отношении листериоза при дифференциальной диагностике менингитов и менингоэнцефалитов. Наличие у пациентов молодого и среднего возраста клинических проявлений поражения центральной нервной системы на фоне интоксикационного синдром, а также наличие в анамнезе хронических заболеваний (ВИЧ-инфекция, СПИД, онкологические заболевания, цирроз печени и др.) с применением иммуносупрессивной терапии требует исследования СМЖ, в том числе на L. monocytogenes, бактериологическим методом с обязательным определением чувствительности к антибиотикам и ПЦР. Своевременная диагностика и адекватная терапия способствуют улучшению качества медицинской помощи и прогноза заболевания.
Сведения об авторах:
Тагирова Зарема Гаджимирзоевна — д.м.н., ведущий научный сотрудник клинического отдела инфекционной патологии ФБУН ЦНИИ Эпидемиологии Роспотребнадзора; 111123, Россия, г. Москва, ул. Новогиреевская, д. 3А; ORCID iD 0000-0001-65842-908Х.
Нагибина Маргарита Васильевна — д.м.н., доцент кафедры инфекционных болезней и эпидемиологии ФГБОУ ВО МГМСУ им. А.И. Евдокимова Минздрава России; 127006, Россия, г. Москва, ул. Долгоруковская, д. 4.
Макашова Вера Васильевна — д.м.н., профессор, ведущий научный сотрудник клинического отдела инфекционной патологии ФБУН ЦНИИ Эпидемиологии Роспотребнадзора; 111123, Россия, г. Москва, ул. Новогиреевская, д. 3А; ORCID iD 0000-0002-0982-3527.
Понежева Жанна Бетовна — д.м.н., заведующая клиническим отделом инфекционной патологии ФБУН ЦНИИ Эпидемиологии Роспотребнадзора; 111123, Россия, г. Москва, ул. Новогиреевская, д. 3А; ORCID iD 0000-0002-6539-4878.
Шабалина Светлана Васильевна — д.м.н., профессор, ведущий научный сотрудник клинического отдела инфекционной патологии ФБУН ЦНИИ Эпидемиологии Рос-потребнадзора; 111123, Россия, г. Москва, ул. Новогиреевская, д. 3А; ORCID iD 0000-0001-7102-5414.
Митрикова Любовь Цыреновна — к.м.н., ассистент кафедры инфекционных болезней и эпидемиологии ФГБОУ ВО МГМСУ им. А.И. Евдокимова Минздрава России; 127006, Россия, г. Москва, ул. Долгоруковская, д. 4.
Контактная информация: Тагирова Зарема Гаджимирзоевна, e-mail: tagirovaz05@mail.ru.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 22.09.2023.
Поступила после рецензирования 13.10.2023.
Принята в печать 30.10.2023.
About the authors:
Zarema G. Tagirova — Dr. Sc. (Med.), leading researcher of the Clinical Division of Infectious Disorders, Central Research Institute of Epidemiology of the Russian Federal Service for Supervision of Consumer Rights Protection and Human Well-Being; 3A, Novogireevskaya str., Moscow, 111123, Russian Federation; ORCID iD 0000-0001-65842-908Х.
Margarita V. Nagibina — Dr. Sc. (Med.), associate professor of the Department of Infectious Diseases and Epidemiology, A.I. Yevdokimov Moscow State University of Medicine and Dentistry; 4, Dolgorukovskaya str., Moscow, 127006, Russian Federation.
Vera V. Makashova — Dr. Sc. (Med.), Professor, leading researcher of the Clinical Division of Infectious Disorders, Central Research Institute of Epidemiology of the Russian Federal Service for Supervision of Consumer Rights Protection and Human Well-Being; 3A, Novogireevskaya str., Moscow, 111123, Russian Federation; ORCID iD 0000-0002-0982-3527.
Zhanna B. Ponezheva — Dr. Sc. (Med.), Head of the Clinical Division of Infectious Disorders, Central Research Institute of Epidemiology of the Russian Federal Service for Supervision of Consumer Rights Protection and Human Well-Being; 3A, Novogireevskaya str., Moscow, 111123, Russian Federation; ORCID iD 0000-0002-6539-4878.
Svetlana V. Shabalina — Dr. Sc. (Med.), Professor, leading researcher of the Clinical Division of Infectious Disorders, Central Research Institute of Epidemiology of the Russian Federal Service for Supervision of Consumer Rights Protection and Human Well-Being; 3A, Novogireevskaya str., Moscow, 111123, Russian Federation; ORCID iD 0000-0001-7102-5414.
Lyubov Ts. Mitrikova — C. Sc. (Med.), associate professor of the Department of Infectious Diseases and Epidemiology, A.I. Yevdokimov Moscow State University of Medicine and Dentistry; 4, Dolgorukovskaya str., Moscow, 127006, Russian Federation.
Contact information: Zarema G. Tagirova, e-mail: tagirovaz05@mail.ru.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interest.
Received 22.09.2023.
Revised 13.10.2023.
Accepted 30.10.2023.
Информация с rmj.ru
