Материал и методы: в исследование включено 103 пациента с раком почки I стадии. Традиционная резекция почки с остановкой внутриорганного кровотока выполнена 55 (53,4%) больным. Безышемическая резекция почки с применением высокоэнергетического лазерного излучения длиной волны 970 нм осуществлена 48 (46,6%) пациентам. Группы больных были сопоставимы по полу, возрасту, стороне поражения, среднему размеру опухоли и резецированным сегментам, а также по сопутствующим заболеваниям, снижающим функцию почек, p>0,05. Почечную функцию оценивали до операции, на 7-е сутки, через 6, 12 и 36 мес. после операции с использованием вычисления расчетной скорости клубочковой фильтрации (СКФ) по формуле CKD-EPI (Chronic Kidney Desease Epidemiology Collaboration) и классифицировали по модифицированной системе National Kidney Foundation/Kidney Disease Outcomes Quality Initiative (KDOQI) classification. Также СКФ оценивали в зависимости от наличия/отсутствия сопутствующих заболеваний, снижающих функцию почек.
Результаты исследования: СКФ у пациентов с сопутствующими заболеваниями, снижающими функцию почек, через
6 и 36 мес. после операции достоверно была выше в исследуемой группе (p=0,008 и p=0,0101 соответственно) и составила 86,0±13,4 мл/мин/1,73 м2 (от 53 до 104) и 84,0±13,0 мл/мин/1,73 м2 (от 51 до 102) по сравнению с таковой в группе традиционной операции — 77,0±14,3 мл/мин/1,73 м2 (от 35 до 93) и 75,0±14,4 мл/мин/1,73 м2 (от 35 до 92). Хроническая болезнь почек III и IV стадии в отдаленном послеоперационном периоде (через 36 мес.) чаще развивалась у пациентов, перенесших традиционную резекцию почки (10,8%), чем у пациентов после лазерной операции по разработанной методике (4,2%).
Выводы: лазерная резекция почки улучшает отдаленные функциональные результаты лечения больных раком почки
I стадии с сопутствующей патологией, отрицательно влияющей на функцию почек.
Ключевые слова: рак почки I стадии, лазерная резекция, лазерное излучение, ишемия паренхимы почки, скорость клубочковой фильтрации, хроническая болезнь почек.
Для цитирования: Фирсов К.А., Стаханов М.Л., Горчак Ю.Ю., Ишевский Г.Б., Аниканова Е.В. Функциональные результаты лазерной резекции почки // РМЖ. 2018. №21. С. 8-12
Firsov K.A.1, Stakhanov M.L.1, Gorchak Yu.Yu.1, Ishevsky G.B.1,2, Anikanov E.V.2
1 A.I. Evdokimov Moscow State University of Medicine and Dentistry
2 Onkological Center of the Central Clinical Hospital No. 2 named after O.N. Semashko of the Russian Railways, Moscow
Aim: to improve the long-term functional results of surgical treatment of patients with stage I kidney cancer.
Patients and Methods: 103 patients with stage I kidney cancer were included in the study. Conventional laser kidney resection with arresting the intraorganic blood flow was performed in 55 (53.4%) patients. Nonischemic resection of the kidney with the use of high-energy laser radiation with 970 nm wavelength was performed in 48 (46.6%) patients. Patient groups were comparable in terms of sex, age, side of lesion, mean tumor size and resected segments, as well as concomitant diseases that reduced renal function, p>0.05. The renal function was assessed before the surgery, on the 7th day, and in 6, 12, 36 months after the surgery using the estimated GFR CKD (Chronic Kidney Desease Epidemiology Collaboration) and classified by the modified Kidney Disease Outcomes Quality Initiative (KDOQI) classification. Also, GFR was assessed depending on the presence / absence of concomitant diseases affecting kidney function.
Results: in 6 and 36 months after the surgery patients of the study group with concomitant diseases affecting renal function had significantly higher GFR (p=0.008 and p=0.0101, respectively), it was 86.0±13,4 ml/min/1.73 m2 (53 to 104) and 84.0±13,0 ml/min/1.73 m2 (51 to 102), as compared to that in the traditional operation group — 77.0± 14.3 ml/min/1.73 m2 (35 to 93) and 75.0±14.4 ml/min/1.73 m2 (35 to 92). Chronic kidney disease of stages III and IV in the long-term postoperative period (after 36 months) was more often found in patients after conventional kidney resection (10.8%) than in patients after laser surgery with the use of the developed technique (4.2%).
Conclusions: Laser kidney resection improves the long-term functional results of treatment of patients with stage I kidney cancer with concomitant pathology, which negatively affects kidney function.
Key words: stage I kidney cancer, laser resection, laser radiation, kidney parenchymal ischemia, glomerular filtration rate, chronic kidney disease.
For citation: Firsov K.A., Stakhanov M.L., Gorchak Yu.Yu. et al. Functional results of kidney laser resection // RMJ. Medical Review. 2018. № 2(I). P. 8–12.
Функциональные результаты лазерной резекции почки
Введение
Ежегодно в мире регистрируется более 337 000 новых случаев рака почки [1]. В России в 2014 г. выявлено 22 234 больных злокачественными опухолями почек. Стандартизованный показатель заболеваемости населения России почечно-клеточной карциномой составил 9,7 на 100 тыс. населения [2].
В настоящий момент «золотым стандартом» лечения больных раком почки I стадии является резекция органа. В большинстве случаев резекцию выполняют с пережатием магистральных сосудов почки [3, 4]. Очевидно, что ишемизация паренхимы не проходит бесследно для столь интенсивно кровоснабжаемого органа. Ишемическое повреждение почки изучено в ряде фундаментальных исследований [5, 6].
Любая органосохраняющая операция, в т. ч. резекция, впоследствии сопровождается снижением скорости клубочковой фильтрации (СКФ), т. к. удаляется часть функционирующих нефронов и имеет место потенциально необратимое ишемическое повреждение органа вследствие пережатия почечных сосудов. В ряде исследований продемонстрировано снижение глобальной СКФ на 5–10% после резекции с временным пережатием почечной ножки при наличии здоровой контралатеральной почки [7, 8].
Целый ряд авторов предположили и продемонстрировали улучшение долгосрочных показателей СКФ у пациентов, которым было проведено органосохраняющее лечение без ишемии органа, по сравнению с больными, которым производили остановку внутриорганного кровотока [8–10].
Профилактика ишемического повреждения почечной паренхимы, в т. ч. у больных с сопутствующей патологией, отрицательно влияющей на функцию органа, а также улучшение отдаленных функциональных результатов остается важной задачей органосохраняющей хирургии при раке почки I стадии.
Цель исследования: улучшить отдаленные функциональные результаты хирургического лечения пациентов с раком почки I стадии.
Материал и методы
В исследование включено 103 пациента с раком почки I стадии. Из 103 больных мужчин было 57 (55,3%), женщин — 46 (44,7%). Медиана возраста больных составила 59±8,9 года (от 38 до 78 лет). Опухоль правой почки диагностирована у 49 пациентов (47,6%), левой — у 54 (52,4%). Всем больным проведено органосохраняющее лечение. Традиционная резекция почки с остановкой кровотока в резецируемом органе выполнена 55 (53,4%) больным. Резекция почки без пережатия сосудов почечной ножки и с применением высокоэнергетического лазерного излучения длиной волны 970 нм осуществлена 48 (46,6%) пациентам. В качестве источника лазерного излучения был использован отечественный полупроводниковый лазерный аппарат. Резекция верхнего сегмента почки произведена 40 (38,8%) больным, среднего (переднего и заднего) —
31 (30,1%) больному, нижнего — 32 (31,1%) больным. Медиана диаметра опухоли составила 3,0±1,3 см (от 1,2 до 7,0 см). В группе традиционной резекции почки медиана диаметра опухоли была 3,0 см, а в исследуемой группе — 2,9 см. Группы больных были сопоставимы по полу, возрасту, стороне поражения, среднему размеру опухоли и резецированным сегментам, p>0,05.
Всем больным как на дооперационном этапе, так и в послеоперационном периоде выполняли весь комплекс необходимых обследований. При этом всегда определяли уровень креатинина для расчета СКФ. Почечную функцию оценивали, вычисляя расчетную СКФ по формуле CKD-EPI (Chronic Kidney Desease Epidemiology Collaboration) с использованием онлайн-калькулятора в электронном ресурсе NKF (National Kidney Foundation). СКФ определяли до операции, на 7-е сутки, через 6, 12 и 36 мес. после традиционной и лазерной резекции почки. Также СКФ оценивали в зависимости от наличия/отсутствия сопутствующих заболеваний, отрицательно влияющих на функцию почек (сахарный диабет, артериальная гипертензия и др.). Показатели СКФ классифицировали по модифицированной системе National Kidney Foundation/Kidney Disease Outcomes Quality Initiative (KDOQI) classification.
Соматические заболевания, отрицательно влияющие на функцию почек, диагностированы у 32 (31,1%) и 29 (28,1%) пациентов в группах традиционной и лазерной резекции почки соответственно. Статистически достоверных различий по этому показателю не было, p>0,05.
В обеих группах пациентов было ненормальное распределение согласно критерию типа Колмогорова — Смирнова. Сравнительный анализ непараметрических количественных признаков (СКФ) выполняли согласно критерию Манна — Уитни.
Результаты исследования
Медиана СКФ до резекции почки в обеих группах составила 88,0±14,5 мл/мин/1,73 м2 (от 42 до 117). В обеих группах, повторим, было ненормальное распределение согласно критерию типа Колмогорова — Смирнова. По данным критерия Манна — Уитни различия показателя СКФ в сравниваемых группах статистически незначимы, p=0,5966 (рис. 1). Подробные данные приведены в таблице 1.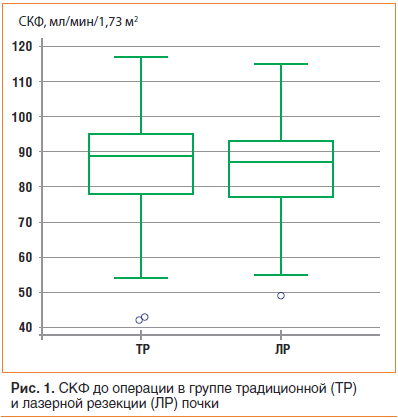
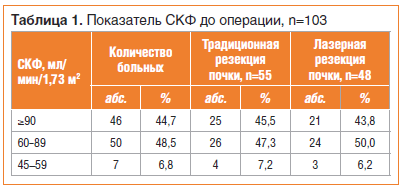
СКФ≥90 мл/мин/1,73 м2 в обеих группах до операции выявлена у 46 (44,7%) пациентов. У 50 (48,5%) больных СКФ была в интервале от 60 до 89 мл/мин/1,73 м2. Лишь у 7 (6,8%) пациентов этот показатель был менее 60 мл/мин/1,73 м2. Хроническая болезнь почек (ХБП) III стадии (СКФ от 45 до 59) в группе традиционной резекции органа диагностирована у 4-х (7,2%) пациентов, а во второй группе — у 3-х (6,2%) пациентов. Достоверных различий в обеих группах не было, p>0,05.
При сравнении СКФ на дооперационном этапе в обеих группах в зависимости от наличия/отсутствия сопутствующего заболевания, отрицательно влияющего на функцию почечной паренхимы, статистически значимых различий не выявлено (табл. 2).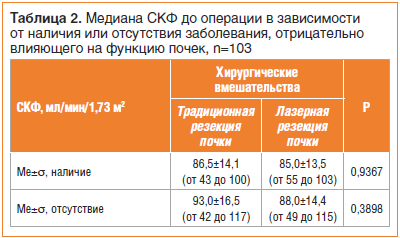
Далее оценивали СКФ на 7-е сутки после операции. После традиционной резекции почки медиана СКФ была 77,0±12,9 мл/мин/1,73 м2 (от 38 до 100), а после лазерной операции — 80,0±13,9 мл/мин/1,73 м2 (от 40 до 105). При этом снижение СКФ в первой группе составило 13,5% от исходных величин, а в исследуемой — 8,0%. Статистически значимых различий СКФ в группах не выявлено, p=0,1012.
У пациентов с сопутствующими заболеваниями, отрицательно влияющими на функцию почек, также было выявлено снижение СФК на 7-е сутки. В группе традиционной резекции медиана СКФ была 76,0±13,0 мл/мин/1,73 м2 (от 38 до 94), а в группе лазерной операции — 80,0±13,4 мл/мин/1,73 м2 (от 40 до 102). Различия в группах были недостоверны, p=0,2217.
Через 6 мес. после операции медиана СКФ в обеих группах составила 80,0±14,9 мл/мин/1,73 м2 (от 35 до 112). После традиционной операции СКФ была 77,0±14,7 мл/мин/1,73 м2 (от 35 до 109), а после лазерной — 85,5±13,8 мл/мин/1,73 м2 (от 47 до 112). Снижение медианы СКФ в группе традиционной резекции почки оставалось на уровне 13,5% от исходной величины, в исследуемой — 1,7%. Различия СКФ в сравниваемых группах были статистически значимы, p=0,0014 (рис. 2).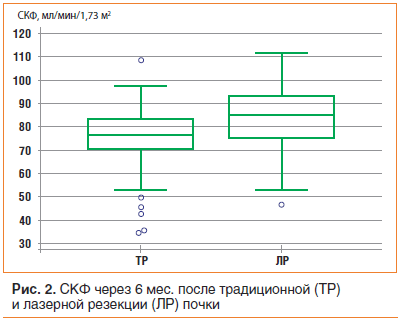
У пациентов с сопутствующими заболеваниями, отрицательно влияющими на функцию почек, через 6 мес. после традиционной резекции почки СКФ оставалась сниженной и составила 77,0±14,3 мл/мин/1,73 м2 (от 35 до 93), в то время как у больных с соматической патологией в исследуемой группе отмечается практически полное восстановление СКФ до дооперационного уровня: 86,0 мл/мин/1,73 м2±13,4 (от 53 до 104). Различия в группах по СКФ были достоверны, p=0,008. В обеих группах пациентов, у которых не было сопутствующих заболеваний, отрицательно влияющих на функцию почечной паренхимы, статистически значимых различий в СКФ не выявлено, p=0,063 (рис. 3).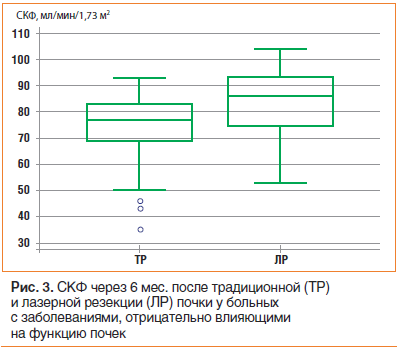
Медиана СКФ спустя 12 мес. после операции в обеих группах составила 85±15,1 мл/мин/1,73 м2 (от 33 до 112). В контрольной группе СКФ была 80±16,0 мл/мин/1,73 м2 (от 33 до 112), а в группе лазерной операции — 86±13,9 мл/мин/1,73 м2 (от 46 до 110). Различия СКФ в сравниваемых группах были статистически недостоверны, p=0,135.
Через 12 мес. у пациентов с соматической патологией, снижающей функцию почек, в группе традиционной резекции почки СКФ была 77,5±15,7 мл/мин/1,73 м2 (от 33 до 96), а в группе лазерной операции — 84,0±13,4 мл/мин/1,73 м2 (от 53 до 104). Различия в группах по СКФ были недостоверны, p=0,1011. В двух группах больных без заболеваний, отрицательно влияющих на функцию почечной паренхимы, статистически значимых различий в СКФ также не было, p=0,631.
Через 36 мес. после операции медиана СКФ в обеих группах составила 80,0±15,0 мл/мин/1,73 м2 (от 35 до 113). После традиционной резекции почки СКФ была 77,0±15,7 мл/мин/1,73 м2 (от 35 до 113), а после лазерной операции — 85,0±13,5 мл/мин/1,73 м2 (от 48 до 108). Различия СКФ в сравниваемых группах были статистически значимы, p=0,0203 (рис. 4).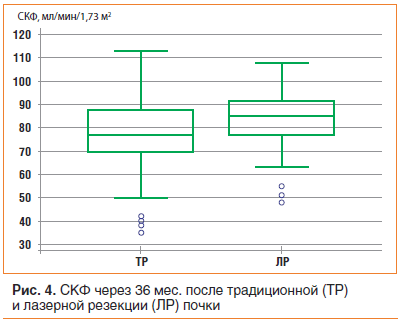
Через 36 мес. после операции СКФ≥90 мл/мин/1,73 м2 в обеих группах выявлена у 27 (26,2%) пациентов. У большинства больных (66%) после проведенного органосохраняющего лечения СКФ была в диапазоне от 60 до 90 мл/мин/
1,73 м2. ХБП III стадии в группе резекции почки по традиционной методике диагностирована у 2-х (3,6%) пациентов, в группе лазерной операции — также у 2-х (4,2%) пациентов. ХБП IV стадии (СКФ от 30 до 44 мл/мин/1,73 м2) в группе традиционной резекции почки развилась у 4-х (7,2%) больных. Аналогичный показатель во второй группе не был выявлен. Статистически значимых различий в обеих группах не было, p>0,05.
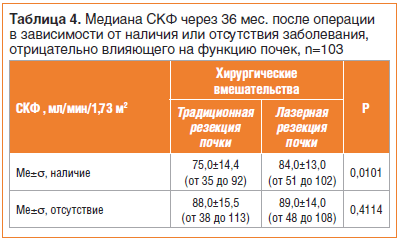
У пациентов с сопутствующими заболеваниями, отрицательно влияющими на функцию почек, через 36 мес. после традиционной резекции почки СКФ составила 75,0±14,4 мл/мин/1,73 м2 (от 35 до 92). В группе лазерной операции СКФ была 84,0±13,0 мл/мин/1,73 м2 (от 51 до 102). Различия в группах по СКФ были статистически значимы, p=0,0101 (рис. 5). В двух группах пациентов, у которых не было сопутствующих заболеваний, снижающих почечную функцию, статистически достоверных различий в СКФ не было, p=0,4114.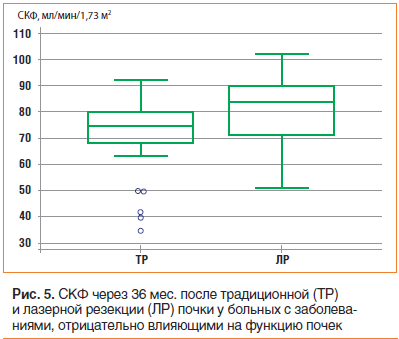
Подробные данные показателя СКФ через 36 мес. после операции представлены в таблицах 3 и 4.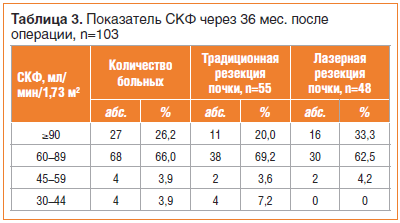
Динамика СКФ до операции, в послеоперационном периоде на 7-е сутки, через 6, 12 и 36 мес. в группах традиционной и лазерной резекции почки представлена на рис. 6.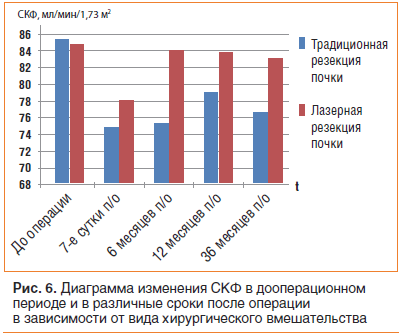
Обсуждение
Несмотря на первостепенную роль резекции почки в сохранении ее функции, любая органосохраняющая операция впоследствии сопровождается снижением СКФ, т. к. удаляется часть функционирующих нефронов и имеет место потенциально необратимое ишемическое повреждение органа. Глобальная СКФ после операции с временным пережатием магистральных сосудов почек (МСП) и при наличии здоровой контралатеральной почки снижается на 5–10% [7, 11].
В ряде исследований большинство пациентов, перенесших резекцию почки с холодовой или ограниченной тепловой ишемией паренхимы, не имели повышенного риска ХБП. Следовательно, длительность ишемии может не являться основным предиктором ХБП. В результатах доступных исследований преобладают доказательства того, что большинство нефронов способны восстанавливать свою дооперационную функцию после органосохраняющей операции с пережатыми МСП при недлительной (до 25 мин) тепловой ишемии органа, при отсутствии дополнительных факторов риска ХБП. Необратимые изменения нефронов наступают через 25–35 мин после начала тепловой ишемии почечной паренхимы, при холодовой — это время дольше [12–15].
Однако наиболее важным и доказанным фактором, влияющим на снижение СКФ, тяжесть ХБП и общую выживаемость вследствие резекции органа, является наличие сопутствующих заболеваний, снижающих функциональную способность почек (сахарный диабет, артериальная гипертензия и др.) [3, 16, 17].
Таким образом, улучшение отдаленных функциональных результатов в исследуемой группе соответствует результатам приведенных выше работ. Улучшение показателя СКФ в исследуемой группе связано с разработанной методикой лазерной операции: отсутствием пережатия МСП во время резекции и ушивания резецированной поверхности органа, а также с особенностями взаимодействия высокоэнергетического лазерного излучения длиной волны 970 нм. Выявленное улучшение СКФ через 6 и 36 мес. после резекции почки в нашем исследовании в группе лазерной резекции по сравнению с контрольной группой было за счет пациентов с сопутствующими заболеваниями, снижающими функцию почек.
Выводы
Разработанная методика лазерной резекции почки позволяет улучшить отдаленные функциональные результаты лечения больных раком почки I стадии с сопутствующей патологией, отрицательно влияющей на функцию почек.
Литература
1. Globocan 2012: Estimated Cancer Incidence, Mortality and Prevalence Worldwidein [Electronic resource] // 2012. http://globocan.iarc.fr/Pages/fact_sheets_population.aspx
2. Каприн А. Д. Состояние онкологической помощи населению России в 2016 году. Под ред. А. Д. Каприна, В. В. Старинского, Г. В. Петровой. М.: МНИОИ им. П. А. Герцена – филиал ФГБУ НМИРЦ Минздрава России, 2017. 236 с. [Kaprin A. D. Sostoyanie onkologicheskoj pomoshchi naseleniyu Rossii v 2016 godu. Pod red. A. D. Kaprina, V. V. Starinskogo, G. V. Petrovoj. M.: MNIOI im. P. A. Gercena – filial FGBU NMIRC Minzdrava Rossii, 2017. 236 s. [in Russian)].
3. Demirjian S., Lane B. R., Derweesh I. H. et al. Chronic kidney disease due to surgical removal of nephrons: relative rates of progression and survival // J. Urol. 2014. Vol. 192. P.1057–1063.
4. Ljungberg B., Albiges L., Bensalah K. et al. Guidelines on Renal Cell Carcinoma B. Ljungberg // Eur. Ass. Urol. 2017. P.24–25.
5. O’Connor, P. M. Renal oxygen delivery: matching delivery to metabolic demand // Clinical and Experimental Pharmacology and Physiology. 2006. Vol. 33. Is. 10. P.961–967.
6. Simmons M. N., Schreiber M. J., Gill I. S. Surgical renal ischemia: a contemporary overview // J. Urol. 2008. Vol. 180. Is. 1. P.19–30.
7. Mir M. C., Ercole C., Takagi T. et al. Decline in renal function after partial nephrectomy: etiology and prevention // J. Urol. 2015. Vol. 193. P.1889–1898.
8. Smith G. L., Kenney P. A., Lee Y. et al. Non-clamped partial nephrectomy: techniques and surgical outcomes // BJU Int. 2010. Vol. 107. P.1054–1058.
9. Kopp R. P., Mehrazin R., Palazzi K. et al. Factors affecting renal function after open partial nephrectomy – a comparison of clampless and clamped warm ischemic technique // Urology. 2012. Vol. 80. P.865–870.
10. Thompson R. H., Lane B. R., Lohse C. M. et al. Comparison of warm ischemia versus no ischemia during partial nephrectomy on a solitary kidney // Eur. Urol. 2010. Vol. 58. P.331–336.
11. Takagi T., Kondo H., Tachibana et al. A propensity score-matched comparison of surgical precision obtained by using volumetric analysis between robot-assisted laparoscopic and open partial nephrectomy for T1 renal cell carcinoma: a retrospective non-randomized observational study of initial outcomes // Int Urol Nephrol. 2016. Vol. 48. Is. 10. P.1585–1591.
12. Mir M. C., Derweesh I., Porpiglia F. et al. Partial Nephrectomy Versus Radical Nephrectomy for Clinical T1b and T2 Renal Tumors: A Systematic Review and Meta-analysis of Comparative Studies // Eur Urol. 2017. Vol. 71. Is. 4. P.606–617.
13. Mir M. C., Takagi T., Campbell R. A. et al. Poorly functioning kidneys recover from ischemia after partial nephrectomy as well as strongly functioning kidneys // J. Urol. 2014. Vol. 192. P.665–670.
14. Zhang Z., Ercole C. E., Remer E. M. et al. Analysis of atrophy after clamped partial nephrectomy and potential impact of ischemia // Urology. 2015. Vol. 85. P.1417–1422.
15. Zhang Z., Zhao J., Velet L. et al. Functional recovery from extended warm ischemia associated with partial nephrectomy // Urology. 2015. Vol. 87. P.106–113.
16. Lane B. R., Campbell S. C., Demirjian S. et al. Surgically induced chronic kidney disease may be associated with a lower risk of progression and mortality than medical chronic kidney disease // J. Urol. 2013. Vol. 189. P.1649–1655.
17. Zabor E. C., Furberg H., Mashni J. et al. Factors Associated with Recovery of Renal Function following Radical Nephrectomy for Kidney Neoplasms // Clin J Am Soc Nephrol. 2016. Vol. 11. Is. 1. P.101–107.
Поделитесь статьей в социальных сетях
Порекомендуйте статью вашим коллегам
материал с сайта https://www.rmj.ru/