Введение
Амилоидоз — достаточно редкая патология, выявляемая с частотой от 3 до 12 новых случаев на 1 млн человек в год. На сегодняшний день в мире амилоидозом страдают около 50 тыс. человек. Заболевание прогрессирует в основном в возрасте 40 лет, преобладают мужчины в соотношении 3:1, также описаны варианты семейного амилоидоза [1–3]. Медиана выживаемости после постановки клинического диагноза данного заболевания составляет в среднем 4 года. В связи с этим каждый наблюдаемый случай в практике врача любой специальности достоин описания [4].
Исключительно редко среди описанных в настоящее время форм амилоидоза встречается амилоидоз придаточного аппарата глаза, которому в отечественной литературе почти не уделено внимания [5–8].
Амилоидоз представляет собой внеклеточный мезенхимальный диспротеиноз, для которого характерны отложение амилоида в тканях, атрофия паренхимы и функциональная недостаточность органов, приводящая к смертельным исходам. Патологический процесс вызывается различными средовыми и наследственными этиологическими факторами, вне зависимости от первичных причин, его вызывавших [1, 9].
Амилоидоз бывает локализованным, когда патологический процесс затрагивает только определенный орган, и системным, когда в процесс вовлекаются различные органы и ткани. Принципиальное отличие между системной и локальной формами заключается в том, что при системном амилоидозе белок-предшественник, запускающий сборку амилоида, циркулирует в крови и поэтому способен поражать любой орган. При локальных формах синтез отмечается локально и белок не способен проникать в кровоток [4, 5, 9, 10].
Существенной проблемой данного заболевания для врача любой специальности остается длительный срок установления клинического диагноза. Недостаточная информированность о заболевании, обусловленная в том числе и крайне низкой частотой встречаемости пациентов с амилоидозом, по-видимому, характерна и для врача-гистолога широкой практики. Об этом свидетельствуют длительные сроки установления диагноза амилоидоза после проведенной биопсии у значительной части пациентов из-за отсутствия красителя (конго красного) и поляризационной микроскопии, необходимой для диагностики [6, 10, 11]. В связи с этим зачастую гистологи диагностируют наличие доброкачественных образований, а лечащий врач не может объяснить прогрессирующее течение заболевания, и лишь при пересмотре гистологических препаратов проводится дифференциальная диагностика с амилоидозом.
За последние десятилетия арсенал методов диагностики амилоидоза тканей пополнился разнообразными современными методами исследования, которые позволяют верифицировать различные типы и формы амилоида. К ним относятся, кроме окраски конго красным, люминесцентно-гистохимический метод с использованием тиофлавина и метод с применением перманганата калия [9, 11].
Объективно труден для диагностики локальный амилоидоз кожи, который у всех пациентов индуцирует диффузный инфильтративный процесс с развитием множественных узелковых образований, имитируя частые воспалительные заболевания кожи. По этой причине дерматологи часто склонны назначать лечение без проведения морфологического исследования [7, 12, 13].
По данным литературы, поражение кожи наблюдают почти у 40% пациентов с первичным амилоидозом, и лишь 5–10% из них имеют поражения кожи орбитальной области [1]. Амилоид может откладываться в различных структурах органа зрения, включая кожу век, экстраокулярные мышцы, конъюнктиву, роговицу, сосудистую оболочку, сетчатку и стекловидное тело. Периорбитальная кожная пурпура и экхимозы, так называемый симптом «глаза енота», возникают вследствие разрушения амилоидом мелких сосудов. Пурпура и экхимозы могут наблюдаться и в других областях. Их особенностью при амилоидозе является рецидивирование в одних и тех же местах [7, 12, 13].
Своевременная диагностика, определение тактики лечения с индивидуальным подходом и назначение современной химиотерапии являются залогом достижения клинико-гематологической ремиссии, возможного замедления прогрессирования заболевания и, таким образом, снижения вероятности неблагоприятного исхода [10, 14].
В данной статье представлен клинический случай редкого заболевания с благоприятным исходом, срок наблюдения за пациентом — 5 лет.
Клиническое наблюдение
Пациент Б., 42 года, впервые обратился в Хабаровский филиал ФГАУ «НМИЦ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России (далее Хабаровский филиал МНТК) в мае 2016 г. При поступлении предъявлял жалобы на зуд кожи век обоих глаз, высыпания в виде пузырей на коже век, дискомфорт и чувство распирания век. Формирование синяков на коже век после физических нагрузок. Со стороны других органов жалоб не было.
Из анамнеза известно, что впервые изменения кожи век возникли 1 год назад на фоне полного здоровья, за последние 5 мес. образования увеличились в размере и количестве. Обратился в поликлинику по месту жительства, получал амбулаторное лечение по поводу хронического демодекозного блефарита, дерматита век обоих глаз. Проводимое лечение не давало эффекта. Консультирован в дерматологическом отделении. На основании жалоб и клинических изменений кожи был выставлен диагноз: слизисто-кожный синдром Фукса — Шреха, назначено амбулаторное лечение, на фоне которого положительного результата не наблюдалось. Направлен на консультацию в Хабаровский филиал МНТК для решения вопроса о дальнейшей тактике ведения пациента.
Аллергологический анамнез без особенностей. Сопутствующие заболевания: бронхиальная астма в течение 5 лет (приступы до 3 раз в месяц), язвенная болезнь желудка вне обострения, снижение плотности костной массы относительно возраста, недостаток витамина D. Вторичное иммунодефицитное состояние легкого течения на фоне хронической рецидивирующей герпетической инфекции.
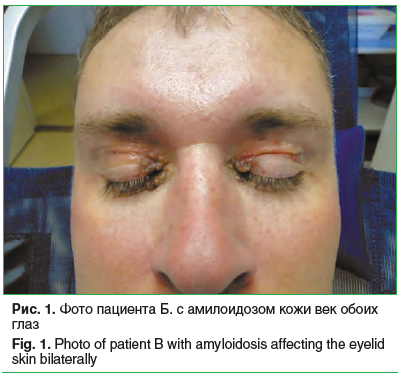
Локальный статус: на коже век обоих глаз во внутренней трети определяются округлые, размером до 25 мм, плотноэластические образования бордового цвета, умеренно смещаемые. В пределах образований имеется сосудистая сеть, по краям везикулезные высыпания с кровоизлияниями, поверхность их гладкая, с мелкопластинчатыми шелушениями. Взаимное расположение образований равномерное, склонности к слиянию нет, между образованиями имеются участки депигментированной кожи («глаза енота») (рис. 1). Ресницы в муфтах, край век утолщен, гиперемирован. Умеренно выраженная инъекция конъюнктивы, васкуляризация лимба и роговицы. Сосуды в проекции лимба полнокровны. Оптические среды глаза прозрачные, патологических изменений на глазном дне не выявлено.
Пациенту были проведено обследование. При проведении анализа ресниц на клеща демодекс было выявлено 4 особи. Двухмерное офтальмосканирование век выявило в проекции образований верхних век обоих глаз подкожно участки пониженной эхогенности, которые локализованы у внутренних углов глаз: справа размерами 2,3×0,8 см, максимально в глубину распространяются на 0,8 см от поверхности кожи, со смешанной умеренно выраженной васкуляризацией в них, кровоток определяется преимущественно артериальный; слева размерами около 1,6×0,8 см, распространяется в глубину на 1,2 см, четкой связи с крупными сосудами не имеет, кровоток преимущественно венозный. Данные гипоэхогенные образования не распространяются вглубь орбиты, локализованы только в мягких тканях век. По результатам проведенного исследования сделано следующее заключение: образования кожи век обоих глаз необходимо дифференцировать с гемангиомами век и другими очаговыми образованиями.
При проведении ультразвукового исследования глаз установлено, что оболочки прилежат, опухолей не выявлено. Магнитно-резонансная томография головного мозга и орбит не выявила изменений очагового и диффузного характера в веществе мозга. Патологических изменений со стороны орбит также не выявлено.
При лабораторном исследовании в общих анализах крови, мочи, биохимическом анализе крови показатели были в пределах нормальных значений.
Анализы на аутоиммунные заболевания, васкулиты также были отрицательными.
Ультразвуковое исследование органов брюшной полости выявило выраженные структурные изменения в печени (гепатомегалия).
С учетом данных лабораторных исследований, консультаций смежных специалистов, клинической картины был выставлен клинический диагноз: слизисто-кожный синдром Фукса — Шреха, хронический демодекозный блефароконъюнктивит обоих глаз. Рекомендовано амбулаторное лечение в Хабаровском филиале МНТК: дезинтоксикационная, противовоспалительная, иммуномодулирующая, антигистаминная, физиотерапия, гормональное лечение, а также радиохирургическое удаление новообразований кожи век обоих глаз с последующим гистологическим исследованием.
Операцию выполняли после двукратной обработки операционного поля 0,5% спиртовым раствором хлоргексидина с инфильтрационной анестезией sol. lidocaini 2% 2,0 мл. Электродом TВ1, TС3 (аппарат «Сургитрон», ELLMAN International, США) проводили радиохирургическое удаление. Эрозивная поверхность была обработана электродом TF1 в режиме фульгурации, туширована 10% раствором перманганата калия.
По результатам гистологического исследования выявлена соединительная волокнистая ткань с сосудами мелкого диаметра, воспалительные инфильтраты и гиалиноз. На основании клинической картины и гистологического заключения выставлен заключительный диагноз: фибропапиллома кожи век обоих глаз.
На фоне проводимого лечения пациент отмечал положительную динамику в виде купирования дискомфорта, чувства распирания в проекции верхнего века и регрессирования образований кожи век обоих глаз. Пациент был выписан с выздоровлением.
Спустя 2 мес. вновь стал отмечать вышеперечисленные жалобы, к которым присоединились аналогичные высыпания на слизистой оболочке рта, по поводу чего был осмотрен стоматологами. Были выявлены множественные высыпания в полости рта, на языке в виде узелков красновато-синюшного цвета мягкой консистенции, выставлен диагноз: лимфангиоматоз? Назначено полоскание рта отваром ромашки, хлористый кальций, антигистаминные препараты, смазывание слизистой маслом шиповника. На фоне проводимого лечения положительного эффекта не отмечено.
С учетом прогрессирующего течения заболевания с рецидивами принято решение вновь провести радиохирургическое удаление образований кожи век с гистологическим исследованием. По результатам проведенного исследования пациенту выставлен диагноз: ангиофиброма. С учетом расхождений в заключительном диагнозе гистологического исследования, прогрессирующего течения заболевания рекомендован повторный пересмотр гистологических препаратов, полученных после первой хирургической операции, с последующим иммуногистохимическим исследованием для верификации диагноза.
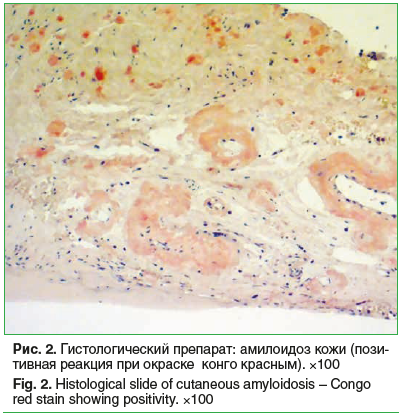
Повторный пересмотр гистологического материала показал следующее: эпидермис кожи утолщен с явлениями акантоза и гиперкератоза. Субэпидермально определяется скудная периваскулярная лимфогистиоцитарная инфильтрация. При окраске на конго красный — позитивная реакция (рис. 2). Сделано заключение: амилоидоз кожи.
На основании вышеперечисленных данных выставлен клинический диагноз: амилоидоз кожи век обоих глаз.
Учитывая отсутствие на территории Дальнего Востока учреждений, ориентированных на лечение пациентов с амилоидозом, пациента Б. направили на консультацию в г. Москву, в ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России, где ему после дообследования был выставлен диагноз: первичный системный AL-амилоидоз с вовлечением в процесс кожи век, ладоней, стоп, слизистой оболочки рта.
Пациент длительное время (около 10 мес.) получал комбинированную химиотерапию в требуемых суточных дозах (бортезамид + преднизолон), на фоне которой отмечалась нормализация в крови показателей иммуноглобулинов, исследуемых для диагностики и прогноза лечения моноклональных гаммапатий, в том числе AL-амилоидоза.
В настоящий момент, спустя 5 лет после постановки диагноза и курса химиотерапии, пациент находится в стадии ремиссии на поддерживающей гормональной терапии. Каждые 3 мес. он проходит диагностическое обследование: анализ крови и мочи, каждые 6 мес. — спиральную компьютерную томографию внутренних органов, каждый год — МРТ головного мозга и орбит.
Обсуждение
Данное клиническое наблюдение свидетельствует о сложности диагностики амилоидоза, а также о разнообразии и неспецифичности клинических проявлений, часто протекающих под масками других заболеваний и развивающихся уже в поздние сроки с поражением внутренних органов [1]. Особенностью описанного клинического наблюдения явилось отсутствие явного поражения почек с нефротическим синдромом и других органов.
Относительно быстрая диагностика амилоидоза кожи век у пациента Б. является результатом его настойчивости с целью установления причины заболевания и устранения дискомфорта, связанного с ним, возникшего в результате отложения депозитов амилоида на лице.
Данный случай подтверждает отсутствие информации у врачей о данном заболевании, а следовательно, отсутствие настороженности, необходимой для его выявления. Диагностика обязательно должна проводиться с использованием высокочувствительных методов, в кратчайшие сроки от появления первых симптомов, с обязательным подтверждением диагноза амилоидоза гистохимическим анализом препаратов с окраской конго красным [6].
Офтальмолог в настоящее время в состоянии распознать ранние проявления амилоидоза придаточного аппарата глаз, а также быть первым, кто заподозрит и выставит правильный диагноз [8].
Заключение
Представлен клинический случай первичного системного AL-амилоидоза с вовлечением в патологический процесс кожи век обоих глаз на ранних стадиях и прогрессированием заболевания с поражением кожи ладоней, стоп, слизистой оболочки рта. Амилоидоз придаточного аппарата глаза встречается исключительно редко среди описанных до настоящего времени форм, проявляется периорбитальной кожной пурпурой и экхимозами («глаза енота»). Залогом достижения клинико-гематологической ремиссии, возможного замедления прогрессирования заболевания и, таким образом, снижения вероятности неблагоприятного исхода являются свое-временная диагностика, определение тактики лечения с индивидуальным подходом и назначение современной химиотерапии. Данное клиническое наблюдение свидетельствует о сложности диагностики амилоидоза, а также о разнообразии и неспецифичности его клинических проявлений.
Сведения об авторах:
Бочкарева Анна Николаевна — врач-офтальмолог отделения реконструктивно-восстановительной хирургии Хабаровского филиала ФГАУ «НМИЦ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России; 680033, Россия, г. Хабаровск, ул. Тихоокеанская, д. 211; ORCID iD 0000-0002-3575-0894.
Егоров Виктор Васильевич — д.м.н., профессор, главный консультант Хабаровского филиала ФГАУ «НМИЦ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России; 680033, Россия, г. Хабаровск, ул. Тихоокеанская, д. 211; заведующий кафедрой офтальмологии КГБОУ ДПО «Институт повышения квалификации специалистов здравоохранения»; 680000, Россия, г. Хабаровск, ул. Краснодарская, д. 9; ORCID iD 0000-0002-9888-7353.
Коленко Олег Владимирович — д.м.н., директор Хабаровского филиала ФГАУ «НМИЦ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России; 680033, Россия, г. Хабаровск, ул. Тихоокеанская, д. 211; профессор кафедры офтальмологии КГБОУ ДПО «Институт повышения квалификации специалистов здравоохранения»; 680000, Россия, г. Хабаровск, ул. Краснодарская, д. 9; ORCID iD 0000-0001-7501-5571.
Смолякова Галина Петровна — д.м.н., врач-офтальмолог клинико-экспертного отделения Хабаровского филиала ФГАУ «НМИЦ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России; 680033, Россия, г. Хабаровск, ул. Тихоокеанская, д. 211; профессор кафедры офтальмологии КГБОУ ДПО «Институт повышения квалификации специалистов здравоохранения»; 680000, Россия, г. Хабаровск, ул. Краснодарская, д. 9; ORCID iD 0000-0002-6943-5518.
Банщиков Павел Александрович — врач-офтальмолог, заведующий отделением реконструктивно-восстановительной хирургии Хабаровского филиала ФГАУ «НМИЦ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России; 680033, Россия, г. Хабаровск, ул. Тихоокеанская, д. 211; ORCID iD 0000-0002-0854-4104.
Контактная информация: Бочкарева Анна Николаевна, e-mail: naukakhvmntk@mail.ru.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 18.02.2022.
Поступила после рецензирования 18.03.2022.
Принята в печать 12.04.2022.
About the authors:
Anna N. Bochkareva — ophthalmologist of the Department of Reconstructive Surgery, Khabarovsk Branch of S. Fyodorov Eye Microsurgery Federal State Institution; 211, Tikhookeanskaya str., Khabarovsk, 680033, Russian Federation; ORCID iD 0000-0002-3575-0894.
Victor V. Egorov — Dr. Sc. (Med.), Professor, Chief Consultant of Khabarovsk Branch of S. Fyodorov Eye Microsurgery Federal State Institution, 211, Tikhookeanskaya str., Khabarovsk, 680033, Russian Federation; Head of the Department of Ophthalmology, Institute of Advanced Training of Healthcare Specialists; 9, Krasnodarskaya str., Khabarovsk, 680000, Russian Federation; ORCID iD 0000-0002-9888-7353.
Oleg V. Kolenko — Dr. Sc. (Med.), Director, Khabarovsk Branch of S. Fyodorov Eye Microsurgery Federal State Institution, 211, Tikhookeanskaya str., Khabarovsk, 680033, Russian Federation; Professor of the Department of Ophthalmology, Institute of Advanced Training of Healthcare Specialists; 9, Krasnodarskaya str., Khabarovsk, 680000, Russian Federation; ORCID iD 0000-0001-7501-5571.
Galina P. Smolyakova — Dr. Sc. (Med.), ophthalmologist of the Clinical and Expert Department, Khabarovsk Branch of S. Fyodorov Eye Microsurgery Federal State Institution, 211, Tikhookeanskaya str., Khabarovsk, 680033, Russian Federation; Professor of the Department of Ophthalmology, Institute of Advanced Training of Healthcare Specialists; 9, Krasnodarskaya str., Khabarovsk, 680000, Russian Federation; ORCID iD 0000-0002-6943-5518.
Pavel A. Banshchikov — ophthalmologist, Head of the Department of Reconstructive Surgery, Khabarovsk Branch of S. Fyodorov Eye Microsurgery Federal State Institution; 211, Tikhookeanskaya str., Khabarovsk, 680033, Russian Federation; ORCID iD 0000-0002-0854-4104.
Contact information: Anna N. Bochkareva, e-mail: naukakhvmntk@mail.ru.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests. Received 18.02.2022.
Revised 18.03.2022.
Accepted 12.04.2022.
Информация с rmj.ru