Введение
Острый тонзиллофарингит (ОТФ) является одной из наиболее частых причин посещений педиатра в амбулаторной практике. Это достаточно распространенное заболевание у детей вызвано различными этиологическими факторами, и частота каждого из них варьирует в зависимости от возраста ребенка, времени года и географического района [1]. Вирусы являются наиболее распространенными этиологическими агентами ОТФ [2–5]. По данным различных авторов, β-гемолитический стрептококк группы А (БГСА), или Streptococcus pyogenes, вызывает до 15–30% случаев ОТФ у детей [1, 2].
Основной задачей врача при обнаружении у ребенка налетов в зеве является проведение дифференциальной диагностики между вирусной этиологией заболевания и БГСА. У детей с ОТФ, вызванным БГСА, обычно возникают боль в горле, лихорадка выше 38 °C, экссудат на миндалинах и болезненность при пальпации шейных лимфатических узлов. Тяжесть заболевания варьирует от легкой степени, которая ограничивается только болью в горле, до классического экссудативного тонзиллита с высокой температурой тела [2, 3]. Однако, по данным многих исследований, выраженная клиническая картина не должна рассматриваться как подтверждение стрептококкового ОТФ, поскольку эффективность данного показателя как диагностического теста достаточно низкая [1, 4–6].
Получившая широкое распространение шкала Мак-Айзека не учитывает случаи ОТФ у детей младше 3 лет. Даже при максимальном количестве баллов по шкале Мак-Айзека БГСА-инфекцию можно подозревать лишь с вероятностью не более 53%, специфичность этого метода диагностики также низкая: чувствительность <91%, специфичность ≤9% [1, 7, 8].
Микробиологическое исследование мазка из зева на кровяном агаре остается «золотым стандартом» диагностики стрептококкового ОТФ. Основным недостатком данного метода является продолжительное ожидание результатов (как минимум 1 день), поэтому в последние десятилетия для быстрой идентификации БГСА применяется тест обнаружения антигена непосредственно из мазков, взятых из зева [2, 3, 5, 6].
Точный и быстрый диагноз стрептококкового ОТФ дает возможность раннего назначения адекватной антибактериальной терапии, тем самым предотвращая такие осложнения, как острая ревматическая лихорадка и перитонзиллярный абсцесс, и облегчая симптоматику заболевания. Неправильная же диагностика стрептококкового ОТФ осложняет ведение больного и приводит к негативным последствиям, включая необоснованные назначения антибиотиков [1, 9–11]. Применение антибактериальных препаратов при ОТФ у детей является обязательным только в случае БГСА-инфекции [7].
Вместе с тем в реальной клинической практике применение антимикробных средств при данном заболевании, по оценкам ряда авторов, может достигать 100% [12–15], что способствует росту антибиотикорезистентности.
Использование экспресс-тестов на БГСА при ОТФ в современной клинической практике рассматривается как рутинный метод диагностики и определения показаний к назначению антибактериальной терапии (АБТ). К сожалению, в России эта методика внедряется крайне медленно, и проблема необоснованного назначения системных антибиотиков при нестрептококковых ОТФ остается актуальной [16]. Между тем проведение Стрептатеста у детей с ОТФ регламентировано рядом отечественных и зарубежных согласительных документов, приказами Минздрава России и федеральными клиническими рекомендациями [3, 7, 16–18].
Цель настоящего исследования — оценить качество ведения детей с ОТФ и его соответствия клиническим рекомендациям, а также значение экспресс-теста в диагностике стрептококковой этиологии заболевания.
Соответственно цели исследования нам предстояло решить следующие задачи: установить особенности дебюта клинических симптомов ОТФ у детей в возрастном аспекте и в зависимости от этиологии заболевания; оценить диагностическую значимость шкалы Мак-Айзека для постановки диагноза ОТФ у детей с налетами в зеве; проанализировать тактику ведения детей с ОТФ в зависимости от результатов экспресс-теста на БГСА (Стрептатест); oценить предотвращенный экономический ущерб при назначении антибактериальной терапии ОТФ у детей с учетом результатов Стрептатеста; оценить эффективность эрадикационной антибактериальной терапии на основании результатов Стрептатеста в динамике заболевания.
Содержание статьи
Материал и методы
В условиях 6 детских поликлиник, 2 стационаров и кабинетов неотложной помощи в Екатеринбурге в октябре — декабре 2018 г. было проведено проспективное неинтервенционное исследование по анализу соответствия тактики ведения детей с налетами в зеве клиническим рекомендациям. Особенностью работы явилось предоставление врачам-педиатрам возможности проведения экспресс-диагностики стрептококкового ОТФ у детей с налетами в зеве при помощи Стрептатеста. Методом случайной выборки между ЛПУ и структурными подразделениями было распределено 229 экспресс-тестов (Стрептатест) для определения БГСА-этиологии ОТФ.
В исследование включали детей старше 1 года, у которых наблюдались налеты в зеве. Критерием включения в исследование была возможность динамического наблюдения за состоянием ребенка до завершения лечения. Критериями невключения были: возраст до 1 года; невозможность осуществлять динамическое наблюдение до завершения лечения; оценка по шкале Центора в модификации Мак-Айзека до 1 балла включительно; прием антибиотиков на момент первичного осмотра или не более чем за неделю до исследования; применение местных антисептиков или полоскания горла непосредственно перед первичным осмотром.
Исследование включало 3 этапа. Первый этап: разработка протокола исследования и информирование заместителей главного врача по лечебной работе соответствующих подразделений о проведении исследования. Второй этап: обследование и лечение поступившего на осмотр к педиатру ребенка в соответствии с критериями включения в исследование и клиническими рекомендациями Союза педиатров России [7]. Если назначалась АБТ, то после ее завершения повторно проводился Стрептатест для оценки элиминации БГСА. Третий этап: выборка первичного материала, внесение данных в разработанную карту больного ОТФ и анализ полученной информации. Представление на экспертном совете результатов исследования ответственными за проведение исследования в соответствующих ЛПУ. Корректирующие мероприятия.
Статистическая обработка данных проводилась с помощью программы Microsoft Exсel. Средние показатели вычислялись по среднему арифметическому и стандартному отклонению от него. Для проверки равенства средних значений в двух выборках использовали t-критерий Стьюдента.
Результаты и обсуждение
При анализе медицинской документации установлено, что 215 детей были первично обследованы с помощью экспресс-теста и всем был поставлен диагноз «ОТФ средней степени тяжести». С учетом алгоритма ведения детей с налетами в зеве, указанного в Федеральных клинических рекомендациях [7] Союза педиатров России, всех детей разделили по возрасту на 2 группы: 2,3±0,7 года (n=45, 20,9%) и 8,5±4,1 года (n=170, 79,1%).
В общей выборке пациентов с налетами в зеве, которым был проведен экспресс-тест, преобладали дети старше 3 лет (79,1%), средний возраст составил 8,5±4,1 года, что соответствует литературным данным [1, 5, 7]. Независимо от возраста все дети поступили в медучреждения по поводу ОТФ не позднее 3 дней от начала болезни (3,0±1,2 и 2,5±1,5 дня соответственно, p>0,05), что свидетельствует об остром начале заболевания. Мальчики и девочки в обеих группах составили равные доли.
Независимо от возраста у детей чаще всего регистрировались фебрильная лихорадка, гипертрофия миндалин II степени, около половины детей жаловались на кашель, реже — боль в ушах (p>0,05 во всех случаях) (рис. 1).
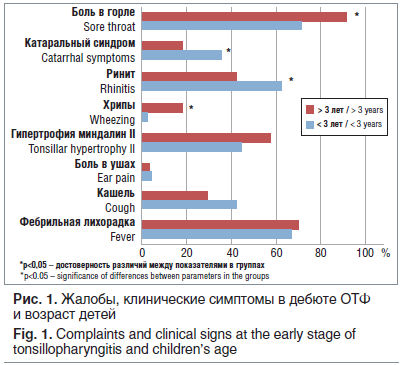
Достоверные клинические различия при ОТФ в возрастном аспекте установлены только по 4 показателям: боль в горле, катаральный синдром, ринит и сухие хрипы (p<0,05 во всех случаях). Боль в горле и сухие хрипы чаще встречались у детей старше 3 лет, а катаральный синдром и ринит были характерны для детей младше 3 лет.
Полученные сведения подтверждают литературные данные о том, что жалобы и клинические симптомы не могут использоваться для подтверждения стрептококкового ОТФ. Так, в нашем исследовании у детей младше 3 лет проявления ОТФ, вероятнее всего, обусловлены респираторными вирусами, однако у ряда детей старшего возраста была возможна вирусная этиология заболевания, т. к. нередкими жалобами в этой группе являлись кашель (41,8%) и сухие хрипы (18,2%).
Закономерно, что в этих условиях в реальной педиатрической практике единственным способом ранней диагностики стрептококкового ОТФ является экспресс-диагностика, в частности применение Стрептатеста. Его специфичность — около 95%, чувствительность — от 87,0 до 96,7% [1].
Результаты экспресс-диагностики стрептококкового ОТФ в нашем исследовании показали, что только 31 (14,4%) ребенок из 215 пациентов с ОТФ имел стрептококковую этиологию заболевания.
Особый интерес представляет информация о результатах экспресс-диагностики в возрастном аспекте. В отличие от указаний Федеральных клинических рекомендаций по ведению детей с ОТФ [7] нами не установлено возрастных различий в частоте встречаемости стрептококкового ОТФ. Несмотря на то, что в нашем исследовании в группе детей старше 3 лет Стрептатест показал положительный результат в 2 раза чаще, чем у детей раннего возраста, различия в сравниваемых группах не достигли уровня статистической значимости (8,9% у детей до 3 лет и 15,9% у детей старше 3 лет, p>0,05). Однако в клинических рекомендациях по ведению детей с ОТФ 2016 г. [7] указано, что у детей младше 3 лет, а также и у детей любого возраста при наличии катаральных симптомов, ринита и конъюнктивита АБТ не назначают, предполагая, что в этой возрастной группе БГСА-инфекция при ОТФ не встречается, что противоречит данным, полученным в нашем исследовании.
Сравнивая клинические симптомы дебюта ОТФ и этиологию болезни, мы не нашли значимых достоверных различий. Среди достоверных клинических параметров, отличающих течение ОТФ, обусловленного БГСА, от течения ОТФ другой этиологии выявлено наличие лишь фебрильной лихорадки у 100% детей с БГСА в сравнении с 67% детей с отрицательным результатом Стрептатеста (p=0,00001). В группе детей с ОТФ нестрептококковой этиологии в 22,3% случаев наблюдалась везикулезная сыпь на слизистой глотки и в 17,4% случаев — наличие хрипов, чего не наблюдалось у детей с ОТФ стрептококковой этиологии. Таким образом, не было выявлено патогномоничных клинических признаков ОТФ с БГСА-инфекцией, обусловленных возрастом пациентов или этиологией заболевания.
Хотя рядом исследователей показана неэффективность шкалы Мак-Айзека в дифференциальной диагностике, мы все же оценили ее значимость в постановке диагноза стрептококкового ОТФ. Среднее количество баллов по шкале Мак-Айзека у пациентов с ОТФ, вызванным БГСА, и ОТФ другой этиологии, составило 4,06±0,71 и 3,22±1,36 соответственно (p>0,05). Доля пациентов с оценкой по шкале Мак-Айзека более 4 баллов была статистически значимо выше при БГСА-тонзиллофарингите, чем при ОТФ другой этиологии: 25/31 (80,6%) против 86/184 (46,7%) соответственно, p=0,0001. Использование шкалы свидетельствует о наибольшей частоте суммы баллов более 4 у детей с налетами в зеве, но не позволяет заподозрить БГСА-инфекцию у конкретного пациента.
Основной целью проведения экспресс-диагностики на БГСА у детей при наличии налетов в зеве является решение вопроса о назначении АБТ. В нашем исследовании все педиатры имели возможность проводить Стрептатест и далее осуществляли лечение ОТФ в соответствии с клиническими рекомендациями.
В таблице 1 отражена сравнительная характеристика использованных лекарственных средств у детей с БГСА-тонзиллофарингитом и ОТФ другой этиологии. Представленные данные свидетельствуют о том, что для 26,08% врачей отрицательный тест на БГСА не стал основанием для отказа от АБТ, что противоречит клиническим рекомендациям. Частота назначения амоксициллина в группе с отрицательным результатом Стрептатеста составила 39,5%, более половины врачей использовали цефалоспорины (54,1%), хотя ни у одного ребенка, по сведениям первичной документации, не было аллергических реакций на амоксициллин. Необоснованным было и применение макролидов (6,3% случаев). У детей с ОТФ и положительным результатом Стрептатеста антибиотик был назначен в 100% случаев. Частота назначения амоксициллина как препарата выбора при стрептококковом ОТФ составила 70,9%, что соответствует клиническим рекомендациям [7]. Однако выбор цефалоспоринов (16,1% случаев) и макролидов (12,9% случаев) был необоснованным.
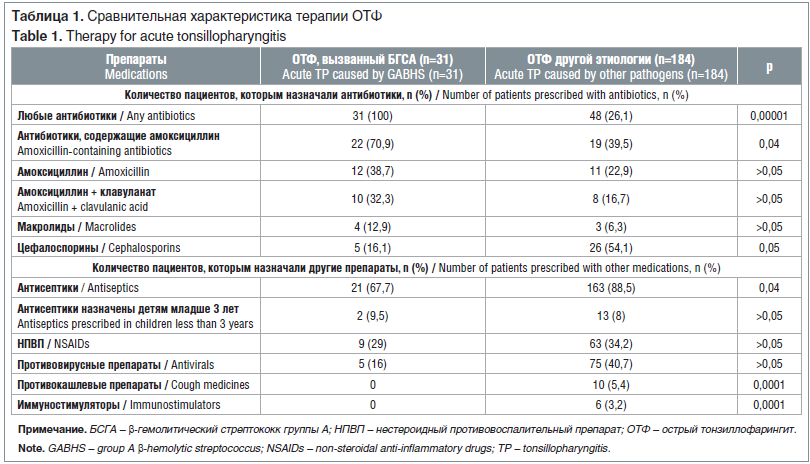
На фоне терапии амоксициллином (n=12) или амоксициллином/клавуланатом (n=10) длительность лихорадки составила 1,65±0,51 и 1,9±0,57 дня соответственно, при назначении цефалоспоринов (n=5) или макролидов (n=4) — 2,0±0,01 и 3,2±1,7 дня соответственно. Таким образом, препараты амоксициллина при стрептококковом ОТФ приводили к снижению температуры тела в 1,9 раза быстрее, чем макролиды, и в 1,2 раза быстрее, чем цефалоспорины, хотя достоверной разницы в показателях не установлено. Частота назначения лекарственных средств, не относящихся к антибиотикам, пациентам с отрицательным результатом Стрептатеста, была почти в 2 раза больше, чем в группе стрептококкового ОТФ (см. табл. 1). Обращает на себя внимание назначение противовирусных препаратов (40,7% случаев) и лекарственных средств от кашля (5,4% случаев) в группе детей с ОТФ нестрептококковой этиологии, что еще раз указывает на возможность вирусной этиологии заболевания в данной выборке пациентов. В обеих группах сравнения антисептики назначались почти в 10% случаев детям младше 3 лет, что является вариантом применения лекарственных препаратов вне зарегистрированных показаний (off-label). Не соответствует клиническим рекомендациям и назначение иммуностимуляторов, которое имело место в 3,2% случаев в группе ОТФ нестрептококковой этиологии.
Важными критериями качества ведения детей со стрептококковым ОТФ в соответствии с приказом Минздрава России от 10.05.2017 № 203н «Об утверждении критериев оценки качества медицинской помощи» (п. 3.10.2 «Критерии качества специализированной медицинской помощи при остром тонзиллите») [10] является обследование детей на БГСА с использованием экспресс-теста (Стрептатеста) и назначение АБТ в соответствии с клиническими рекомендациями [7]. Выполнение этих критериев при ведении детей с ОТФ в нашем исследовании представлено в таблице 2.
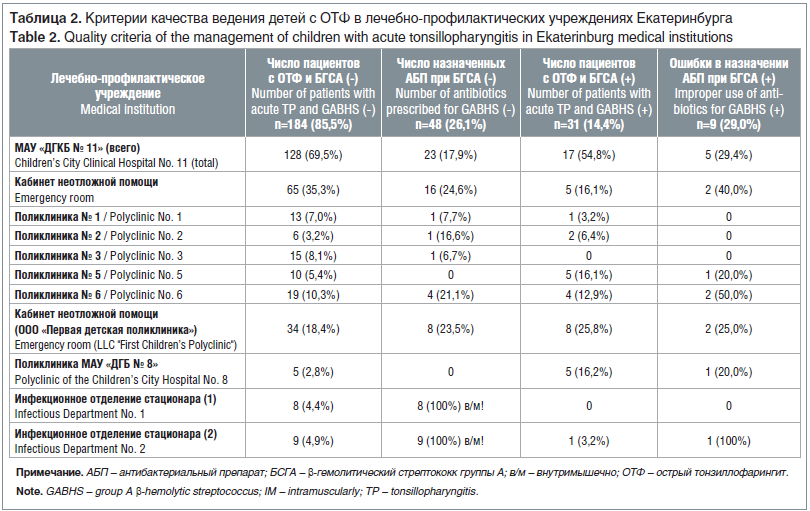
Данные, представленные в таблице 2, отражают показатели по различным ЛПУ, характеризующие достижение критериев качества медицинской помощи при ОТФ у детей. Однако определяющим позитивным результатом в данном исследовании является сокращение нерационального назначения АБТ при ОТФ на 74% благодаря использованию Стрептатеста на ранних этапах этиологической диагностики. Так, по МАУ «ДГКБ № 11» использование Стрептатеста позволило сократить нерациональное назначение антибиотиков на 72,4% (по поликлинике № 5 — на 100%, поликлинике № 3 — на 93,3%, поликлинике № 1 — на 92,8%, поликлинике № 6 — на 65,2%, поликлинике № 2 — на 62,5%, кабинету неотложной помощи — на 77,1%). В МАУ «ДГБ № 8» ни один ребенок с ОТФ не получил АБП необоснованно. В ООО «Первая детская поликлиника» нерациональное назначение антибиотиков сократилось на 90,4%. Вместе с тем 40% врачей указанных ЛПУ сделали ошибки в выборе АБП при стрептококковом ОТФ, что свидетельствует о необходимости непрерывного медицинского образования в амбулаторной клинической практике.
Следует подчеркнуть, что ни один из 136 пациентов, которым АБТ не проводили в связи с отрицательным результатом Стрептатеста, не возвратился к врачу с ухудшением состояния и не потребовал госпитализации. Особо следует обратить внимание на ведение детей с ОТФ в стационарных условиях, где при отрицательном результате экспресс-теста на БГСА всем детям со среднетяжелым ОТФ парентерально были назначены АБП цефалоспоринового ряда, что свидетельствует о невыполнении критериев качества оказания специализированной медицинской помощи при ОТФ.
Предотвращенный экономический ущерб рассчитывался методом пропорции на примере амоксициллина. Из 184 детей с отрицательным результатом Стрептатеста 48 человек получили АБП, из них 11 детей — амоксициллин. Можно предположить, что если бы не проводилась экспресс-диагностика с использованием Стрептатеста, то антибиотики получили бы все 184 пациента с ОТФ, и тогда количество детей, которым мог бы быть назначен амоксициллин, составило:
184 (число детей, которые получили бы АБП без проведения Стрептатеста) × 11 (число детей, которые получили бы амоксициллин) / 48 (число детей, которые получили бы АБП при использовании Стрептатеста) = 42 (число детей, которые получили бы амоксициллин, если бы не проводился Стрептатест). Стоимость амоксициллина на одного больного на курс лечения, по данным интернет-ресурса Apteka.ru на 31.12.18, составляла 60 руб. Стоимость лечения 42 детей составила бы соответственно: 42 × 60 = 2520 руб.
Общий предотвращенный экономический ущерб, выявленный в данном исследовании, представлен в таблице 3.
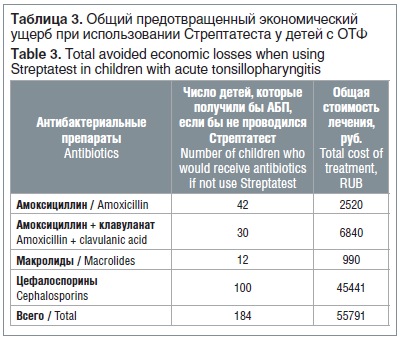
Таким образом, предотвращенный экономический ущерб при использовании экспресс-теста для диагностики острого стафилококкового тонзиллофарингита составил 55 791 руб., что позволило сохранить в бюджете каждой семьи в среднем 410 руб. при лечении одного эпизода ОТФ. (Расчет предполагал, что при использовании Стрептатеста в данном исследовании из 184 детей антибиотик был назначен только 48 пациентам, таким образом, 136 детей не получили АБП. Следовательно, стоимость возможного лечения одного больного ребенка составила бы: 55 791 руб. / 136 = 410 руб.)
Использование экспресс-диагностики при ОТФ у детей позволяет не только рационально подойти к назначению АБП, но и оценить результат лечения по эрадикации возбудителя, что является важным критерием выздоровления ребенка. В нашем исследовании БГСА-этиология ОТФ была установлена у 31 (14,4%) пациента, 14 из них (45,1%) после окончания курса АБП прошли повторную экспресс-диагностику с использованием Стрептатеста, который оказался отрицательным, т. е. эффективность эрадикационной антимикробной терапии в динамике заболевания составила 100%.
Заключение
Таким образом, в настоящем исследовании установлено, что ни анамнез болезни, ни жалобы больного, ни объективное обследование, ни оценка симптомов по шкале Мак-Айзека надежно не подтверждают и не исключают БГСА-инфекцию при ОТФ у детей, что согласуется с литературными данными [2–6, 16]. У детей младше 3 лет в 8,9% случаев, по нашим данным, ОТФ имеет БГСА-этиологию, что не позволяет отказаться от применения АБП в этой возрастной группе, тогда как, согласно клиническим рекомендациям, при ОТФ у детей младше 3 от АБТ следует воздержаться.
Существует острая необходимость в повышении доступности лабораторных исследований, особенно экспресс-теста на основе ферментного иммуноанализа (Стрептатест), которые, обладая высокой чувствительностью и специфичностью, позволяют быстро и точно диагностировать стрептококковую природу ОТФ и поставить диагноз уже у постели больного, рационально подойти к назначению АБТ и сократить расходы на лечение [10, 12, 17].
ОТФ служит ярким примером нозологических форм у детей, при которых можно существенно сократить нерациональное применение АБТ, что будет серьезным вкладом в предотвращение глобального роста антибиотикорезистентности. В нашем исследовании доля БГСА-тонзиллофарингита составила 14,4%, а использование Стрептатеста позволило сократить на 74% долю нерационального назначения антибиотиков при ОТФ у детей. Подобные результаты получены и в других оригинальных исследованиях [3, 10, 17, 18]. Активное внедрение сегодня клинических рекомендаций по ведению детей с ОТФ в педиатрическую практику носит односторонний характер со строгим требованием их исполнения в аспекте лечебных мероприятий. При ОТФ у детей клинические рекомендации указывают на необходимость проведения этиологической диагностики с помощью экспресс-теста на БГСА, на основании результатов которого назначается адекватный АБП. Однако в реальной клинической практике Стрептатест недоступен практическом врачу, и антибиотики по-прежнему назначаются основной массе пациентов. Поэтому важными корректирующими мероприятиями по итогам нашего исследования явились разработка сотрудниками ФГБОУ ВО УГМУ Минздрава России методического письма по ведению детей с ОТФ [19], подписанного заместителем министра здравоохранения Свердловской области, и внедрение данного метода диагностики приказом главного врача в условиях крупного детского лечебного учреждения МАУ «ДГКБ № 11». Эти мероприятия позволят практикующему врачу сделать экспресс-диагностику
БГСА-тонзиллофарингита повседневной диагностической процедурой, снизить нежелательные последствия нерационального проведения АБТ у каждого пациента и внести существенный вклад в предотвращение глобального роста антибиотикорезистентности основных возбудителей ЛОР-заболеваний [20].
Сведения об авторах:
1Царькова Софья Анатольевна — д.м.н., профессор, заведующая кафедрой поликлинической педиатрии и педиатрии факультета повышения квалификации и профессиональной переподготовки, ORCID iD 0000-0003-4588-5909;
2Соколова Анна Сергеевна — к.м.н., главный врач, ORCID iD 0000-0002-8250-7010;
3Вавилова Вера Петровна — д.м.н., профессор кафедры поликлинической педиатрии, пропедевтики детских болезней и последипломной подготовки, ORCID iD 0000-0001-8056-7274.
1 ФГБОУ ВО УГМУ Минздрава России. 620029, Россия,
г. Екатеринбург, ул. Репина, д. 3.
2МАУ «ДГКБ № 11». Россия, 620028, г. Екатеринбург,
ул. Нагорная, д. 48.
3 ФГБОУ ВО КемГМУ Минздрава России. 650056, Россия,
г. Кемерово, ул. Ворошилова, 22 А.
Контактная информация: Царькова Софья Анатольевна, e-mail: tsarkova_ugma@bk.ru. Конфликт интересов отсутствует. Прозрачность финансовой деятельности: авторы не имеют финансовой заинтересованности в представленных материалах или методах. Статья поступила 05.02.2020.
About the authors:
1Sof’ya A. Tsar’kova — MD, PhD, Professor, Head of the Department of Policlinic Pediatrics and Pediatrics of the Faculty of Advanced Training and Professional Education, ORCID iD 0000-0003-4588-5909;
2Anna S. Sokolova – MD, PhD, Head Doctor, ORCID iD 0000-0002-8250-7010;
3Vera P. Vavilova – MD, PhD, professor of the Department of Policlinic Pediatrics, Propaedeutics of Children’s Diseases, and Postgraduate Education, ORCID iD 0000-0001-8056-7274.
1Ural State Medical University. 3, Repin str., Yekaterinburg, 620028, Russian Federation.
2Children’s City Clinical Hospital No. 11. 48, Nagornaya, str., Yekaterinburg, 620028, Russian Federation.
3 Kemerovo State Medical University. 22А, Voroshilova str., Kemerovo, 650056, Russian Federation.
Contact information: Sof’ya A. Tsar’kova, e-mail: tsarkova_ugma@bk.ru. Financial Disclosure: no authors have a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 05.02.2020.
.
Информация с rmj.ru






