Цель исследования: оценить состояние первого и второго периодов экстероцептивной супрессии (ЭС1 и ЭС2) у больных с прозопалгиями до и после лечения препаратом габапентин.
Материал и методы: в исследование включены 23 пациента с прозопалгиями различной этиологии. Использовались клинический и электронейромиографический методы, а именно метод экстероцептивной супрессии (ЭС) с оценкой результатов длительности ЭС1 и ЭС2 до и после лечения препаратом габапентин.
Результаты исследования: определено значение экстероцептивной супрессии в патофизиологии невропатической боли при прозопалгии. Клиническим результатом применения препарата габапентин было уменьшение степени выраженности болевого синдрома на 2–3-е сутки после начала приема препарата, укоротились и стали реже эпизоды обострения болевого синдрома. Стабилизировались параметры ЭС после лечения препаратом габапентин.
Заключение: в результате исследования показано, что препарат габапентин может быть использован в качестве лекарственного средства при лечении пациентов с прозопалгиями невропатического характера за счет улучшения контроля боли на стволовом и надсегментарном уровне.
Ключевые слова: габапентин, прозопалгия, невропатическая боль, экстероцептивная супрессия, электронейромиография.
Для цитирования: Грибова Н.П., Кореневская И.А., Страчунская Е.Я. Влияние габапентина на состояние экстероцептивной супрессии при различных вариантах прозопалгий // РМЖ. 2018. №4(II). С. 66-68
Gribova N.P., Korenevskaya I. A., Strachunskaya E.Ya.
Smolensk State Medical University
The article deals with the problem of prosopalgia as a facial pain syndrome which has various classifications, different causes and a large number of treatment options. Particular attention is paid to prosopalgia with a neuropathic component of pain. The relevance of the study is due to the difficulties in choosing the treatment for the patients with different types of prosopalgia and the need to objectify the results of the treatment.
Aim: to evaluate the state of the first and second periods of exteroceptive suppression (ES1 and ES2) in patients with prosopalgia before and after treatment with gabapentin.
Patients and Methods: patients with prosopalgia of various etiologies were included in the study, 23 people in total. We used the clinical method and electroneuromyographic (ENMG) method, namely the method of exteroceptive suppression (ES) with evaluation of the duration of ES1 and ES2 before and after treatment with gabapentin.
Results: the role of exteroceptive suppression in the pathophysiology of neuropathic pain in prosopalgia was determined. The clinical outcome of using gabapentin was a decrease in the severity of pain syndrome. All patients reported a decrease in the pain syndrome after 2-3 days from the start of the gabapentin therapy; the pain attacks also became shorter and less frequent. Stabilization of ES parameters was achieved after gabapentin treatment.
Conclusion: the results of the study showed that the drug gabapentin can be used for the treatment of prosopalgia with a neuropathic nature of pain by improving the control of pain on the stem and suprasegmental structures.
Key words: gabapentin, prosopalgia, neuropathic pain, exteroceptive suppression, electroneuromyography.
For citation: Gribova N.P., Korenevskaya I. A., Strachunskaya E.Ya. The effect of gabapentin on the state of exteroceptive suppression in various types of prosopalgia // RMJ. 2018. № 4(II). P. 66–68.
В статье обсуждается проблема прозопалгий – болевых синдромов в области лица, особое внимание уделено прозопалгиям с невропатическим компонентом. Показано, что препарат габапентин может быть использован в качестве лекарственного средства при лечении пациентов с прозопалгиями невропатического характера за счет улучшения контроля боли на стволовом и надсегментарном уровне.
Содержание статьи
Введение
Распространенность прозопалгий – болевого синдрома в области лица во взрослой популяции достигает 10%, при этом мужчины страдают вдвое чаще женщин [1]. Согласно классификации В.А. Карлова в модификации О.Н. Савицкой (1995), под соматогенными прозопалгиями понимают офтальмогенные, оториногенные, одонтогенные боли. Прозопалгии возникают при поражении кожи, слизистых оболочек, десен, могут быть артрогенными, миогенными и отраженными. Под неврогенными прозопалгиями понимают типичные прозопалгии, обусловленные поражением тройничного нерва, так называемую тригеминальную невропатию (невралгию), одонтогенную невропатию, постгерпетическую невропатию. Поражение других черепных нервов вызывает соответственно невралгию языкоглоточного нерва, невралгию верхнегортанного нерва. К атипичным прозопалгиям относят симпаталгии при заболеваниях центральной нервной системы (органических и функциональных) [2].
Считается, что невралгический тип болевого синдрома возникает вследствие демиелинизации волокон А-дельта, при которой нарушается «воротный контроль» боли и ослабевает функция нисходящего торможения. [3]. Далее возникает контакт между проводниками поверхностной и глубокой чувствительности на участке чувствительного корешка. Вне патологии происходит торможение по коллатералям глубокой чувствительности в ядре спинномозгового пути тройничного нерва, при невралгии, наоборот, происходит увеличение потоков сигналов по путям поверхностной чувствительности (болевой и температурной), что приводит к возникновению болевого пароксизма [4]. В то же время боль невропатического типа, по мнению исследователей, возникает в результате нарушенного баланса ноцицептивных и антиноцицептивных систем из-за их поражения на различных уровнях нервной системы. Большое внимание уделяется изучению механизмов центральной сенситизации, феномена «взвинчивания», недостаточности антиноцицептивных нисходящих влияний (центральной дезингибиции) [5]. Вольтажезависимые кальциевые N-каналы, расположенные в поверхностной пластинке заднего рога, также участвуют в формировании нейропатической боли.
Характерно, что болевой синдром при различных вариантах типичных прозопалгий дает несколько разнящуюся клиническую картину: в одних случаях это приступообразная стреляющая боль, напоминающая разряд тока, усиливающаяся при приеме пищи, провоцируемая разговором или туалетом лица, в других – постоянная ноющая, жгучая боль, иногда меняющая свою интенсивность. Первый тип болевого синдрома имеет невралгический характер, второй – невропатический [6, 7].
Для дифференциальной диагностики обязательными в плане дополнительных методов исследования являются: общеклиническое обследование, магнитно-резонансная томография (МРТ), электронейромиография (ЭНМГ), консультации узких специалистов. В терапии невралгического компонента боли препаратом выбора является карбамазепин, а согласно рекомендациям Европейской федерации неврологических обществ, препаратом выбора в терапии невропатической боли является габапентин [8].
Известно, что в состав всех вольтажезависимых кальциевых каналов входит субъединица α2δ, именно она является точкой приложения действия габапентина при невропатических болях. Кроме того, габапентин по химическому строению представляет собой структурный аналог гамма-аминомасляной кислоты, он также усиливает ее синтез и оказывает модулирующее действие на NMDA-рецепторы, уменьшает высвобождение моноаминов, снижает синтез и транспорт глутамата, способствуя уменьшению частоты потенциалов периферических нервов [5].
Актуальность нашего исследования обусловливается трудностями подбора терапии пациентов с различными вариантами прозопалгий и необходимостью объективизации результатов лечения.
Для оценки эффективности проводимого лечения мы использовали анализ параметров экстероцептивной супрессии (ЭС) до и после лечения препаратом габапентин.
Цель нашего исследования: изучение параметров первого и второго периодов экстероцептивной супрессии (ЭС1 и ЭС2) у больных с различными вариантами прозопалгий.
Материал и методы
Проведено обследование 23 пациентов с прозопалгиями различного генеза, в возрасте от 34 до 76 лет. Среди обследуемых были больные с одонтогенными и миогенными прозопалгиями, прозопалгиями герпетической и эндокринной этиологии. Клиническая картина прозопалгий характеризовалась постоянными ноющими, жгучими болями в области лица, преимущественно в зоне иннервации второй ветвью V пары черепных нервов, с отсутствием курковых зон, не связанными с приемом пищи, туалетом лица и временем суток. У 4-х пациентов имела место истинная невралгия тройничного нерва, этиологическим фактором которой явился доказанный МРТ-исследованием нейроваскулярный конфликт между артерией мозжечка и корешком тройничного нерва на пирамиде височной кости. У 4-х пациенток наблюдались психогенные прозопалгии. Данные этих пациентов в рассматриваемое исследование не включены.
Во всех остальных случаях были проведены общеклинические и нейровизуализационные исследования, консультации узких специалистов и ЭНМГ. Акцент был сделан на изучении параметров ЭС в норме, у больных с прозопалгиями до и после лечения. Полученные данные сравнивались с контрольной группой здоровых лиц (n=20).
Был использован метод ЭС – электрофизиологический метод, позволяющий оценить активность тормозных интернейронов стволового уровня, регулирующих деятельность антиноцицептивной системы. Впервые рефлекс открывания рта в ответ на боль был описан в 1917 г. английским физиологом Ч.С. Шерингтоном. При проведении ЭС активный электрод (катод) накладывают на височную мышцу, референтный (анод) – на уровне козелка. Стимуляцию проводят при максимальном сжатии зубов в области красной каймы губ, при этом сила тока электрического импульса должна быть такой, чтобы сам стимул был немного болезненным. ЭС состоит из двух периодов подавления произвольной мышечной активности (рис. 1), оценивается латентность обоих периодов, а также длительность собственно самих периодов подавления мышечной активности. 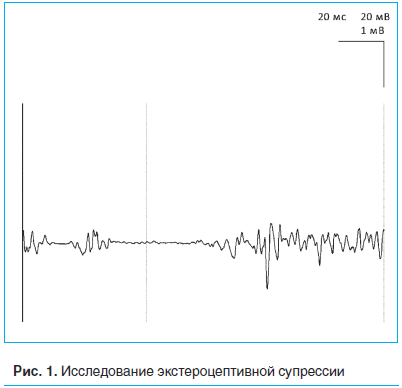
ЭС позволяет оценить состояние антиноцицептивной системы у пациентов с болевыми синдромами различного генеза. В литературе имеются данные об изменении параметров ЭС, в частности длительности периодов ЭС при различных патологиях: у пациентов с эндогенной депрессией, паркинсонизмом, хронической поясничной болью, межреберной невралгией [9].
В нашей работе анализировались параметры ЭС у пациентов с различными вариантами прозопалгий до и после лечения. Параметры ЭС вариабельны при изменении силы тока и его частоты. Мы делали замеры одиночными стимулами с силой тока 20 мА и частотой 0,1 Гц. В качестве сравнения мы использовали средние показатели 20 здоровых лиц: длительность ЭС1 – 13,71 мс, длительность ЭС2 – 33,84 мс.
Пациенты получали препарат габапентин в дозе 300 мг 3 р./день в течение месяца.
Результаты исследования
При анализе ЭС1 и ЭС2 у пациентов с невропатическим характером боли в лице до лечения было выявлено статистически достоверное уменьшение (p
При анализе ЭС1 и ЭС2 после лечения препаратом габапентин было выявлено статистически достоверное (p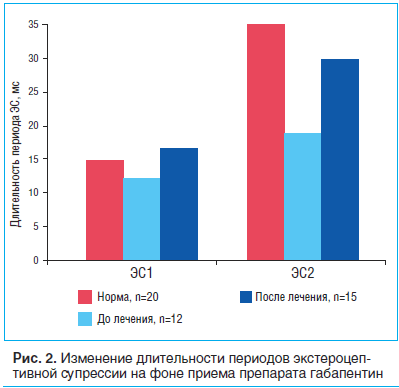
У всех больных отмечено уменьшение болевого синдрома на фоне приема габапентина на 2–3-е сутки после начала приема препарата, укоротились также и стали реже эпизоды обострения болевого синдрома.
Заключение
Препарат габапентин улучшает клиническое состояние у пациентов с невропатической лицевой болью, улучшает состояние антиноцицептивной системы, что электронейромиографически выражается в удлинении периодов ЭС1 и ЭС2 после лечения. Данный препарат может быть использован как один из эффективных методов обезболивания при невропатических прозопалгиях.
Литература
1. Махинов К.А., Баринов А.Н., Жестикова М.Г. и др. Лицевая боль // Журнал неврологии и психиатрии. 2015. № 7. С. 79‒87 [Mahinov K.A., Barinov A.N., Zhestikova M.G. i dr. Licevaja bol’ // Zhurnal nevrologii i psihiatrii. 2015. № 7. S. 79–87 (in Russian)].
2. Карлов В.А. Невралгия лица. М.: Медицина, 1991. 182 с. [Karlov V.A. Nevralgija lica. M.: Medicina, 1991. 182 s. (in Russian)].
3. Гречко В.Е., Степанченко А.В., Шаров М.Н. К вопросу о патогенезе истинной тригеминальной невралгии // Неврологический вестник им. В.М. Бехтерева. 2001. № 33 (1‒2). С. 56–59 [Grechko V.E., Stepanchenko A.V., Sharov M.N. K voprosu o patogeneze istinnoj trigeminal’noj nevralgii // Nevrologicheskij vestnik im. V.M. Behtereva. 2001. № 33 (1‒2). S. 56–59 (in Russian)].
4. Шмырев В.И., Рыбаков А.С. Современная концепция патогенеза тригеминальной невралгии // Журнал неврологии и психиатрии. 2006. №106(3). С. 64–74 [Shmyrev V.I., Rybakov A.S. Sovremennaja koncepcija patogeneza trigeminal’noj nevralgii // Zhurnal nevrologii i psihiatrii. 2006. №106(3). S. 64–74 (in Russian)].
5. Данилов А.Б. Нейронтин в лечении нейропатической боли // Клиническая фармакология и терапия. 2004. №13(4). С. 57‒60 [Danilov A.B., Nejrontin v lechenii nejropaticheskoj boli // Klinicheskaja farmakologija i terapija. 2004. №13(4). S. 57‒60 (in Russian)].
6. Баринов А.H., Яхно Н.H. Невропатическая боль: особенности клиники, диагностики и лечения // Врач. 2007. №3. С.16‒22 [Barinov, A.H. Jahno N. H. Nevropaticheskaja bol’: osobennosti kliniki, diagnostiki i lechenija // Vrach. 2007. №3. S.16‒22 (in Russian)].
7. Старовойтова Л.А., Грибова Н.П. Клинический полиморфизм прозопалгий // Вестник Смоленской мед. академии. 2014 г. С. 8‒9 [Starovojtova L. A., Gribova N. P. Klinicheskij polimorfizm prozopalgij // Vestnik Smolenskoj med. akademii. 2014 g. S. 8‒9 (in Russian)].
8. Баринов А.Н. Невропатическая боль: клинические рекомендации и алгоритмы // Врач. 2012. №9. С. 17‒23 [Barinov, A. N. Nevropaticheskaja bol’: klinicheskie rekomendacii i algoritmy // Vrach. 2012. №9. S. 17‒23 (in Russian)].
9. Данилов А.Б., Данилов Ал.Б., Вейн А.М. Экстероцептивная супрессия произвольной мышечной активности: новый метод изучения центральных ноцицептивных механизмов // Журнал невропатологии и психиатрии им. С.С. Корсакова. 1995. № 3. С. 90‒93 [Danilov A.B., Danilov Al.B., Vejn A.M. Jeksteroceptivnaja supressija proizvol’noj myshechnoj aktivnosti: novyj metod izuchenija central’nyh nociceptivnyh mehanizmov // Zhurnal nevropatologii i psihiatrii im. S.S. Korsakova. 1995. № 3. S. 90‒93 (in Russian)].
Поделитесь статьей в социальных сетях
Порекомендуйте статью вашим коллегам
Информация с rmj.ru