Для цитирования: Винник Ю.С., Серова Е.В., Стратович Д.В., Широбоков А.О., Прусов И.А., Фокина А.П., Бичурина М.Ю. Ургентная хирургическая патология: возможности лапароскопии и консервативной терапии // РМЖ. Медицинское обозрение. 2016. №12. С. 765-767
Статья посвящена возможностям лапароскопии и консервативной терапии при ургентной хирургической патологии
Для цитирования. Винник Ю.С., Серова Е.В., Стратович Д.В. и др. Ургентная хирургическая патология: возможности лапароскопии и консервативной терапии // РМЖ. 2016. No 12. С. 765–767.
В хирургическом отделении КГБУЗ «Красноярская межрайонная клиническая больница № 4» ежегодно получают лечение около 2000 пациентов Красноярска и Красноярского края. В 2013 г. в хирургическом отделении было пролечено 1914 пациентов, в 2014 г. – 2016, в 2015 г. – 1940 пациентов.
Средняя длительность пребывания пациентов в стационаре в 2013 г. составила 8,6 койко-дня, в 2014 г. – 7,9, в 2015 г. – 7,3 койко-дня.
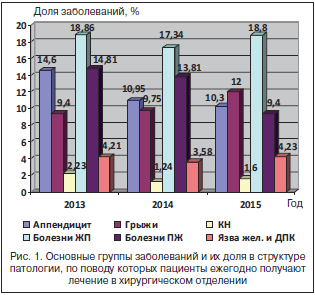
На рисунке 1 отражены основные группы заболеваний (аппендицит, грыжи, кишечная непроходимость (КН), болезни желчного пузыря (ЖП), болезни поджелудочной железы (ПЖ), язва желудка и двенадцатиперстной кишки (ДПК)), по поводу которых пациенты ежегодно получают лечение в хирургическом отделении.
Из представленной диаграммы видно, что лидирующие позиции в структуре хирургической патологии занимают три группы заболеваний – аппендицит, болезни поджелудочной железы (в т. ч. острый панкреатит) и болезни желчного пузыря (в т. ч. острый и хронический холецистит), что соответствует общероссийским показателям [1].
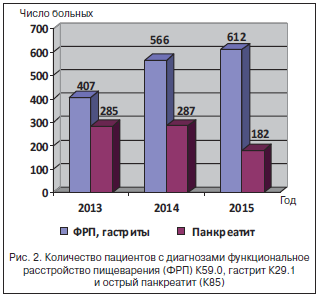
Следует отметить, что с внедрением в клиническую практику хирургического отделения критериев диагностики и шкалы тяжести острого панкреатита (по В.С. Савельеву) [2] значительно сократилось число больных с псевдодиагнозом «острый панкреатит», что отражено на рисунке 2.
Показатели хирургических вмешательств представлены в таблице 1.
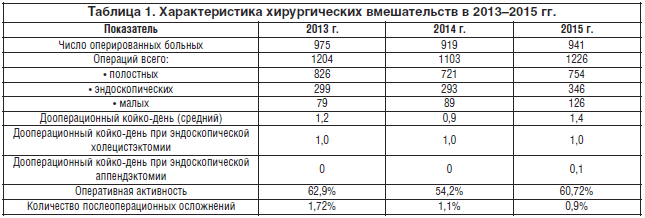
Соотношение экстренных и плановых операций выглядит следующим образом: в 2013 г. было выполнено 927 экстренных и 277(23%) плановых оперативных вмешательств, в 2014 г. – 873 экстренных и 230 (20,9%) плановых, в 2015 г. – 898 экстренных и 328 (26,8%) плановых операций.
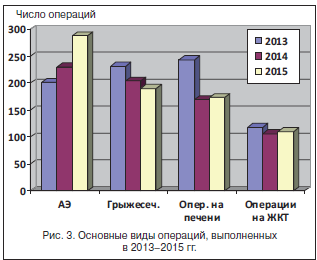
Основные виды оперативных вмешательств (аппендэктомии (АЭ), грыжесечения, операции на печени, операции на ЖКТ) представлены на рисунке 3.
В 2013 г. проведено 299 (24,8%) эндоскопических операций против 905 открытых и малых оперативных вмешательств. В 2014 г. число эндоскопических операций составило 293 (26,6%) против 810 открытых и малых оперативных вмешательств. В 2015 г. выполнено 346 (28,2%) эндоскопических операций против 880 открытых и малых оперативных вмешательств.
При этом увеличение доли лапароскопических операций связано с расширением показаний к лапароскопической холецистэктомии – выполнением ее не только при хроническом калькулезном холецистите и полипах желчного пузыря в плановом порядке, но и при острых, в т. ч. деструктивных, калькулезных холециститах с перивезикальными осложнениями (перивезикальный инфильтрат, абсцесс, местный перитонит), синдромом Мириззи I в экстренном порядке, а также с внедрением в клиническую практику и широким использованием лапароскопической аппендэктомии и ушивания перфоративных язв желудка и двенадцатиперстной кишки.
При желчнокаменной болезни в 2013 г. было выполнено 42 открытые и 116 (73,4%) эндоскопических операций, в 2014 г. – 46 открытых и 123 (72,8%) эндоскопические, в 2015 г. – 16 открытых и 155 (90,6%) лапароскопических холецистэктомий. Эти данные еще раз подчеркивают более широкое применение лапароскопических технологий при осложненном течении острого калькулезного холецистита.
Все пациенты, поступающие в хирургическое отделение с диагнозом «острый калькулезный холецистит», обследуются по утвержденным медико-экономическим стандартам. После клинико-лабораторного и инструментального подтверждения диагноза больные получают консервативную терапию – инфузионную (кристаллоидные растворы), спазмолитическую (дротаверина гидрохлорид, папаверина гидрохлорид, платифиллина гидротартрат), по показаниям – антимикробную (защищенные пенициллины (амоксициллин/клавуланат), фторхинолоны (пефлоксацин, ципрофлоксацин, левофлоксацин), противоязвенную при наличии эрозивно-язвенных поражений ЖКТ (омепразол, эзомепразол), секретолитическую при повышении уровня амилазы крови и мочи, при наличии клинических признаков острого панкреатита, а также выявленных инструментальными способами (октреотид), симптоматическую (в т. ч. нестероидные противовоспалительные препараты (НПВП): кеторолак, амтолметин гуацил).
Пациенты с желчнокаменной болезнью, оперированные в экстренном или отсроченном порядке, получали, при отсутствии на предоперационном этапе антибиотикотерапии, с целью антибиотикопрофилактики амоксициллин/клавуланат (при аллергических реакциях на β-лактамные антибиотики – ципрофлоксацин). В послеоперационном периоде больные получали инфузионную, спазмолитическую, по показаниям – антимикробную (амоксициллин/клавуланат), фторхинолоны (пефлоксацин, ципрофлоксацин, левофлоксацин) в сочетании с метронидазолом, противоязвенную (при наличии эрозивно-язвенных поражений ЖКТ), секретолитическую (при повышении уровня амилазы крови и мочи, при наличии клинико-инструментальных признаков острого панкреатита), симптоматическую, в т. ч. ненаркотические анальгетические лекарственные средства и НПВП. В первые 2–3 сут послеоперационного периода больные получали инъекционные формы НПВП (кеторолак), а затем, после начала приема пищи, назначались НПВП с гастропротекторными свойствами для перорального приема (амтолметин гуацил – Найзилат) – до купирования болевого синдрома (в среднем 4–5 сут послеоперационного периода) – 47 (27,5%) больных (в 2015 г.).
При аппендиците (остром и при плановых операциях после консервативного лечения аппендикулярного инфильтрата) в 2013 г. было выполнено 288 (100%) открытых операций, в 2014 г. – 233 открытые и 3 (1,3%) эндоскопические, в 2015 г. – 164 открытые и 37 (18,4%) лапароскопических аппендэктомий.
В соотношении диагностических лапароскопий по поводу подозрения на острый аппендицит и выполненных по их результатам аппендэктомий произошли следующие изменения: в 2013 г. было выполнено 288 диагностических лапароскопий, 92 из которых закончились аппендэктомиями, в 2014 г. – 233 диагностические лапароскопии, 109 из которых закончились аппендэктомиями, в 2015 г. – 201 диагностическая лапароскопия, 122 из которых закончились также аппендэктомиями.
Все пациенты с подозрением на острый аппендицит получали инфузионную, спазмолитическую терапию, при неэффективности которой, выполнялась диагностическая лапароскопия. При отсутствии острого аппендицита или после аппендэктомии по поводу острого флегмонозного аппендицита без периаппендикулярных осложнений в послеоперационном периоде больные получали только инъекционные формы НПВП (кеторолак), а затем, после начала приема пищи, перорально назначались НПВП с гастропротекторными свойствами – амтолметин гуацил (Найзилат) до купирования болевого синдрома (в среднем 3–5 сут послеоперационного периода). При остром гангренозном аппендиците, а также наличии периаппендикулярных осложнений больные дополнительно в послеоперационном периоде получали антимикробную химиотерапию: амоксициллин/клавулановую кислоту, цефалоспорины III поколения (цефтриаксон, цефотаксим) или фторхинолоны (пефлоксацин, ципрофлоксацин, левофлоксацин) в сочетании с метронидазолом.
Аналогичная схема назначения НПВП в послеоперационном периоде применялась и у пациентов при лапароскопическом ушивании перфоративных язв желудка и двенадцатиперстной кишки, с применением противоязвенных препаратов в инъекционной форме с последующим переводом на пероральные препараты.
При клинико-лабораторном и инструментальном подтверждении диагноза «острый панкреатит» больные получали консервативную терапию: инфузионную; спазмолитическую; секретолитическую; по показаниям – антимикробную (защищенные пенициллины, фторхинолоны); противоязвенную (при наличии эрозивно-язвенных поражений ЖКТ); симптоматическую, в т. ч. инъекционные формы НПВП.
После операций по поводу отечного панкреатита, асептического панкреонекроза (геморрагического, жирового или смешанного) с диффузным или разлитым ферментативным перитонитом, которые были выполнены лапароскопическим способом (дренированием брюшной полости, по показаниям – дренированием сальниковой сумки), пациентам также назначались инъекционные формы НПВП (кеторолак), а затем, после начала приема пищи, назначались перорально НПВП с гастропротекторными свойствами – амтолметин гуацил (Найзилат) до купирования болевого синдрома (в среднем 5–7 сут послеоперационного периода).
Следует отметить, что у пациентов, получавших в раннем послеоперационном периоде НПВП с гастропротекторными свойствами, эрозивно-язвенных поражений ЖКТ и связанных с ними осложнений не выявлено.
В лечении пациентов с ургентной хирургической патологией органов брюшной полости в условиях общехирургического стационара показано применение НПВП с гастропротекторными свойствами в раннем послеоперационном периоде с момента начала энтерального приема жидкости и пищи.
В дальнейшем в практике хирургического отделения КГБУЗ «Красноярская межрайонная клиническая больница № 4» планируется расширение объема выполняемых эндоскопических вмешательств в условиях ургентной хирургии. Для реализации этого необходимы усовершенствование материально-технической базы и корректировка медико-экономических стандартов, позволяющих выполнять высокотехнологичные операции и использовать новые необходимые лекарственные средства.
Литература
1. Винник Ю.С., Миллер С.В., Серова Е.В. и др. Желчнокаменная болезнь и постхолецистэктомический синдром. 2010. 231 с.
2. Савельев В.С., Кириенко А.И. Клиническая хирургия. Национальное руководство. Т. 2. 2009. 832 с.
Поделитесь статьей в социальных сетях
Порекомендуйте статью вашим коллегам
Информация с rmj.ru






