Содержание статьи
Цинакалцет в лечении вторичного (почечного) гиперпаратиреоза (результаты одноцентрового исследования)
О. Н. Ветчинникова, доктор медицинских наук, профессор
А. В. Ватазин, доктор медицинских наук, профессор
Е. Ю. Полякова, кандидат медицинских наук
МОНИКИ им. М. Ф. Владимирского, Москва
Вторичный гиперпаратиреоз (ГПТ) — один из вариантов минерально-костных нарушений, осложняющих течение хронической почечной недостаточности (ХПН) вследствие возникающих уже при небольшом снижении функции почек сдвигов в гомеостазе кальция, фосфора и активной формы витамина D — кальцитриола [1,25(ОН)2D]. Механизмы развития вторичного ГПТ достаточно хорошо известны. Тем не менее, появившаяся за последние годы новая информация о факторе роста фибробластов-23 (ФРФ-23), синтезируемых в остеоцитах, кальцийчувствительных рецепторах и рецепторах витамина D, расположенных на поверхности клеток околощитовидных желез (ОЩЖ), позволили создать современную модель патогенеза вторичного ГПТ [1, 3]. Оказалось, что характерное для ХПН снижение уровня ФРФ-23, обладающего фосфатурическим и регулирующим обмен D-гормона действием, оказывает влияние на кальций-фосфорный гомеостаз. Активация же кальцийчувствительных рецепторов в ответ на гипокальциемию приводит к гиперсекреции паратиреоидного гормона (ПТГ), а активация рецепторов витамина D в ответ на дефицит кальцитриола — к пролиферации ОЩЖ.
По данным различных зарубежных источников вторичный ГПТ встречается у половины-трети всех больных ХПН, получающих диализную терапию. Такая же распространенность вторичного ГПТ имеет место и в отечественных центрах диализа [1, 2, 5, 8].
Традиционная терапия вторичного ГПТ вытекает из его патогенеза и включает следующие мероприятия: а) снижение сывороточной концентрации фосфора путем ограничения поступления фосфора с продуктами питания, выбора адекватной диализной программы и использования фосфатсвязывающих препаратов; б) коррекция гипокальциемии; в) назначение синтетических аналогов D-гормона. Однако у 60% диализных больных перечисленные мероприятия не позволяют полностью нормализовать кальций-фосфорный обмен и костный метаболизм, а у 30% больных и вовсе в результате узловой трансформации и моноклонального роста ОЩЖ наблюдается резистентность к активным метаболитам D-гормона. Такие больные нуждаются в хирургическом лечении — выполнении субтотальной или тотальной паратиреоидэктомии (ПТЭ), но у части больных вторичный ГПТ рецидивирует [10, 11].
Несколько лет назад был разработан и внедрен в клиническую практику новый препарат для лечения вторичного ГПТ, в том числе и пациентов, которым невозможно выполнение ПТЭ, — цинакалцета гидрохлорид, зарегистрированный в Северной Америке под торговым названием Сенсипар, а в Европе — Мимпара. Цинакалцет — препарат из класса кальцимиметиков, являющийся аллостерическим модулятором кальцийчувствительных рецепторов. Снижая порог реакции этих рецепторов на внеклеточный кальций, препарат непосредственно подавляет секрецию и синтез ПТГ, а также гиперплазию ОЩЖ [9, 12, 14].
Первые клинические испытания и затем длительное наблюдение убедительно продемонстрировали способность цинакалцета снижать уровень ПТГ в крови и параллельно контролировать состояние кальций-фосфорного обмена [9, 13, 15]. Отечественный опыт применения цинакалцета, в силу доступности препарата только в ряде диализных центров, невелик [3, 4, 6, 7].
Целью настоящего исследования явилась оценка эффективности и безопасности применения препарата цинакалцета гидрохлорида (Мимпара®) для лечения вторичного ГПТ у больных с ХПН, получающих заместительную терапию гемодиализом (ГД) и перитонеальным диализом (ПД).
Материал и методы
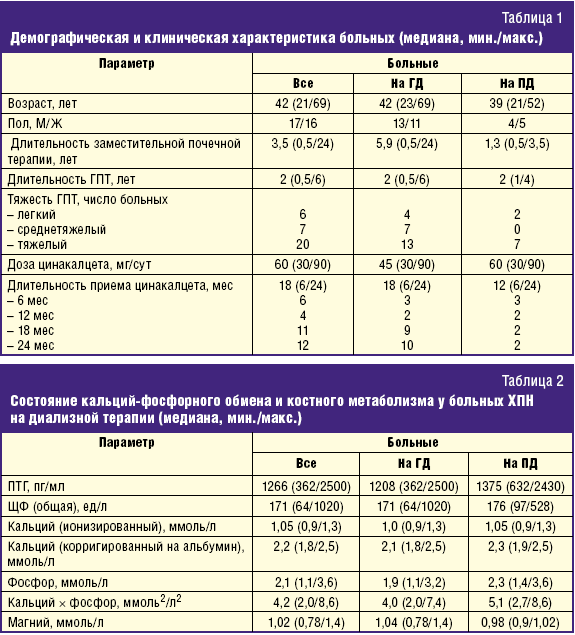
Открытое несравнительное исследование проведено с участием 33 диализных больных, страдающих вторичным ГПТ. Подавляющее большинство больных (88%) имели недиабетическую нефропатию; из них 24% — врожденного или наследственного характера (поликистоз почек, аномалии развития мочевой системы). На момент включения в исследование 24 больных получали лечение ГД по стандартной программе (12–15 час/нед, скорость кровотока 250–300 мл/мин) на аппаратах фирмы Fresenius (индекс КТ/V urea 1,4 ± 0,2/сеанс) и 9 — ПД с использованием растворов и комплектующих фирмы Baxter (суммарный КТ/V urea 2,0 ± 0,3/нед). Длительность заместительной почечной терапии колебалась от 0,5 до 24 лет; у 5 больных проведению ГД предшествовал ПД от 2 до 5,5 лет, у 3 — выполнялась трансплантация трупной почки с удовлетворительной функцией трансплантата в течение 2–3 лет; у ПД-больных данный метод был первым и единственным. Содержание кальция в диализирующем растворе у больных, получающих лечение ГД, составляло 1,5 ммоль/л, у больных, получающих лечение ПД, — 1,25 ммоль/л. Продолжительность вторичного ГПТ была несколько лет, 3 больных ранее подверглись ПТЭ. Демографическая и клиническая характеристика наблюдаемых больных представлена в табл. 1.
Стартовая доза цинакалцета равнялась 30 мг/сут (однократный прием). Через 5–7 недель проведено титрование дозы препарата у 21 больного, которая затем устанавливалась в зависимости от плазменной концентрации ПТГ. Минимальную дозу цинакалцета (30 мг/сут) принимали 14 больных, максимальную (90 мг/сут) — 4; длительность приема колебалась от 6 мес до 2 лет. На момент окончания исследования прием цинакалцета продолжают 18 больных, из них 14 — в дозе 30 мг/сут и 4 — в дозе 60 мг/сут. Через различные промежутки времени (0,5–1,5 года) из исследования исключены 15 больных по следующим причинам: успешная трансплантация почки — 5, категорический отказ от приема препарата из-за выраженности побочных эффектов (тошнота с повторными эпизодами рвоты) — 2, перевод в другие центры ГД — 3 и ПТЭ (выполнена или планируется) — 5 больных. Большинство больных в связи с гипокальциемией получали терапию синтетическими аналогами D-гормона (альфакальцидол, кальцитриол 0,5–0,75 мкг/сут) и кальцийсодержащими фосфат-биндерами (карбонат кальция 4–7 г/сут).
У больных, находящихся на лечении ГД, взятие крови осуществляли перед началом сеанса; у больных, находящихся на лечении ПД, — в утренние часы: в сыворотке крови определяли ионизированный кальций на приборе «Ионометр-2» (Германия), альбумин, активность щелочной фосфатазы (ЩФ) (общей), общий кальций, фосфор и магний на многоканальном анализаторе Bayer (США), в плазме — интактный ПТГ радиоиммунологическим методом с использованием наборов ELSA-HGH (Франция). Корригированный на сывороточный альбумин кальций рассчитывали по формуле [NKF K/DOQI]: Сакорр. (ммоль/л) = Саобщий + [(40 — альбумин, г/л) × 0,02]. Исследования проводили каждые 4–6 недель.
Статистическая обработка данных выполнена с использованием пакета прикладных программ Statistica (версия 7). Использованы критерий Манна–Уитни (для независимых величин), парный критерий Стьюдента (две зависимые величины) и метод ранговой корреляции Спирмена. Критический уровень достоверности нулевой статистической гипотезы считался равным 0,05. Данные представлены в виде медианы, минимального и максимального значений.
Результаты и обсуждения
Показатели кальций-фосфорного обмена и костного метаболизма на момент включения больных в исследование представлены в табл. 2.
Как следует из таблицы, большинство больных имели тяжелый ГПТ, уже приведший к нарушению костного метаболизма, о чем свидетельствовало повышение активности ЩФ на 48,7% к верхней границе нормы; только у трети больных активность ЩФ находилась в пределах физиологических значений (31–115 ед/л). Сывороточная концентрация общего кальция соответствовала целевому уровню, рекомендуемому как KDOQI, так и KDIGO [10, 11], но при индивидуальном анализе гипокальциемия (1,8–2,0 ммоль/л) регистрировалась у 42% ГД-больных и 33% ПД-больных и двое больных (по одному на каждой модальности диализа) имели сывороточную концентрацию общего кальция в 2,5 ммоль/л. Иная ситуация определялась для сывороточной концентрации фосфора — большинство больных имели гиперфосфатемию, получавшие лечение ПД — тенденцию к более выраженной (без статистической значимости). Повышенное произведение кальция на фосфор установлено у трети ГД-больных и половины ПД-больных (различия статистически недостоверны). Содержание магния в крови колебалось в очень широких пределах и более чем у половины больных (61%) превышало нормальные границы методики определения (0,7–0,98 ммоль/л).
Динамика показателей кальций-фосфорного обмена и костного метаболизма в процессе лечения цинакалцетом представлена в табл. 3; она была однотипной как у больных, леченных ГД, так и у больных, леченных ПД.
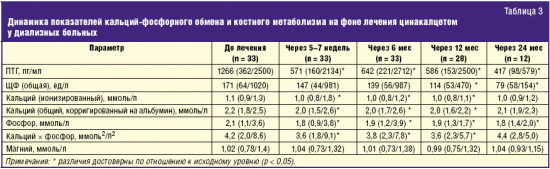
Через 1–2 мес от начала приема цинакалцета содержание ПТГ в плазме крови снизилось более чем на 10% у 31 больного, у 13 из них — в 2 и более раз. Степень снижения плазменной концентрации ПТГ не зависела от исходной. Динамика активности ЩФ была разнонаправленной: у трети больных регистрировалось увеличение активности на 12–33%, у трети — снижение — на 11–42% и у трети — отсутствие динамики (колебания в пределах 10%). Тем не менее прямая корреляционная зависимость между активностью общей ЩФ и уровнем ПТГ сохранилась, но она оказалась менее тесной, чем в начале исследования до приема цинакалцета (r = 0,493, р = 0,005 против r = 0,631, р < 0,001). Снижение сывороточной концентрации кальция и фосфора на 0,2 и более ммоль/л регистрировалось в среднем у половины больных; степень снижения каждого находилась в прямой корреляционной зависимости от исходного уровня (соответственно r = 0,459, p = 0,009 и r = 0,427, p = 0,02), но оказалась независимой между собой. Не установлено также корреляционной зависимости между степенью снижения ПТГ, с одной стороны, и степенью снижения кальция и фосфора и динамикой активности ЩФ, с другой.
В последующие месяцы титрование дозы цинакалцета с использованием мониторинга плазменной концентрации ПТГ позволило поддерживать последнюю в пределах целевых значений у 24 больных. Появилась тенденция к уменьшению активности ЩФ, однако через 6 месяцев лечения у большинства больных она оставалась повышенной и статистической разницы с исходной активностью по-прежнему не обнаруживала. Лишь к концу первого года лечения у больных со стабильно целевым уровнем в крови ПТГ активность ЩФ достигла границ физиологической нормы. Последнее свидетельствует о нормализации костного метаболизма, поскольку активность ЩФ (в том числе и общей) относят к циркулирующим маркерам оборота костной ткани [19]. Сывороточная концентрация кальция у половины больных не достигала нижней границы целевых показателей, несмотря на то, что коррекция суточных доз карбоната кальция и аналогов D-гормона позволила у некоторых больных нормализовать данный показатель. Содержание фосфора в крови оставалось стабильным за исключением нескольких пациентов с тяжелым ГПТ, у которых регистрировалась гиперфосфатемия. Каких-либо закономерностей в динамике сывороточной концентрации магния установить не удалось.
Достижение целевого уровня биомаркеров ГПТ сопровождалось положительной клинической симптоматикой, выражавшейся в уменьшении интенсивности болевого костно-суставного и мышечного синдромов и повышении двигательной активности, а также в отсутствии отрицательной рентгенологической и денситометрической динамики.
В сроки 6–18 мес из исследования были исключены 5 больных с тяжелым течением ГПТ. Динамика показателей кальций-фосфорного обмена и костного метаболизма этих больных представлено на рис.

Рис. Динамика показателей в крови кальций-фосфорного обмена и костного метаболизма у больных с тяжелым течением ГПТ
В первые месяцы от начала лечения цинакалцетом регистрировалась удовлетворительная динамика содержания в крови ПТГ и фосфора. Гипокальциемия развилась у 3 больных. В последующие месяцы сывороточная концентрация кальция нормализовалась, а уровень в крови ПТГ и фосфора вернулся к исходным значениям. Троим из них была выполнена ПТЭ (при гистологическом исследовании — диффузно-нодуллярная гиперплазия из главных и онкоцитарных клеток), двоим — планируется. Недостаточная терапевтическая эффективность цинакалцета у наблюдаемых в нашем исследовании пациентов с тяжелым ГПТ может быть связана с несколькими факторами. Среди них — использование относительно невысокой суточной дозы препарата (не более 90 мг/сут, частично из-за плохой переносимости, частично из-за ограниченного обеспечения) и недостаточно длительного срока наблюдения. Влияние гипокальциемии в ходе терапии цинакалцетом на полученные результаты спорно, поскольку она носила кратковременный характер. Тем не менее, коррекция дозы синтетических аналогов D-гормона, а возможно, и изменение концентрации кальция в диализирующем растворе у таких больных, а также более тщательный лабораторный мониторинг позволит избежать гипокальциемии. И, наконец, еще один немаловажный фактор, лимитирующий получение удовлетворительного результата, — это позднее начало лечения при наличии выраженного нарушения костного метаболизма, хотя ряд авторов убедительно показали высокую эффективность цинакалцета и у таких больных [3, 4, 14].
Отдельного внимания заслуживает эффективность цинакалцета в лечении рецидивного после ПТЭ вторичного ГПТ, развитие которого связано с гиперплазией неудаленных ОЩЖ. Это могут быть либо неизмененные (и, следовательно, оставленные), либо отсутствующие (и, следовательно, не найденные) в типичном месте так называемые дополнительные или эктопированные (чаще в вилочковую железу) ОЩЖ [17]. Мы наблюдали двоих таких больных, у которых в послеоперационном периоде вновь развился ГПТ, вследствие неполного объема оперативного вмешательства. Приводим клиническое наблюдение.
Больная Ш., 1972 г. р., инвалид 1-й группы (в прошлом музыкальный работник) страдает сахарным диабетом 1-го типа с 11 лет. Через несколько лет после начала заболевания повторные эпизоды мочевой инфекции; с 1997 г. — протеинурия, с 2002 г. — ХПН. С 29.10.2004 г. заместительная терапия ПД в режиме постоянного амбулаторного перитонеального диализа; объем замещения диализирующего раствора 8–10 л/сут; КТ/V 2,3–2,0/нед; Нb 110–117 г/л (заместительная терапия аналогами эндогенного эритропоэтина); кальций (ионизированный) 1,0–1,1 ммоль/л, кальций (общий) 2,1–2,2 ммоль/л, фосфор 1,8–2,1 ммоль/л, ПТГ 272–546 пг/мл, ЩФ 124–156 ед/л (норма 30–240), гликированный гемоглобин 9,2–9,5%. Прием карбоната кальция и лечение альфакальцидолом в интермиттирующем режиме (из-за гиперфосфатемии).
Признаки прогрессирования вторичного ГПТ с конца 2006 г.: кальций (ионизированный) 1,2 ммоль/л, кальций (общий) 2,4 ммоль/л, фосфор 2,7 ммоль/л, ПТГ 2056 пг/мл, ЩФ 290 ед/л (норма 31–115). При сцинтиграфии (99м Тс-технетрил) ОЩЖ — очаг аномального накопления в правой инфратиреоидной области; при однофотонной эмиссионной компьютерной томографии шеи и средостения — очаг патологической гиперфиксации радиофармпрепарата определяется ниже нижнего полюса правой доли щитовидной железы.
16.10.2007 г. в связи с неконтролируемым ГПТ выполнена ПТЭ. При ревизии ОЩЖ обнаружена и удалена увеличенная (диаметром более 1 см) правая нижняя ОЩЖ; при дальнейшей ревизии обнаружены гипоплазированные правая верхняя и левая нижняя, которые также удалены. При гистологическом исследовании верифицирована только одна ОЩЖ — правая нижняя ОЩЖ: диффузная главноклеточная гиперплазия с очагами аденоматозной гиперплазии с фолликулоподобными структурами.
Через 2 недели после операции ПТГ 70 пг/мл, ЩФ 145 ед/л (норма 31–115), кальций (ионизированный) 0,8 ммоль/л, кальций (общий) 1,5 ммоль/л, фосфор 1,3 ммоль/л. С середины декабря 2007 г. в связи с неадекватностью ПД по ультрафильтрации переведена на лечение ГД. Через 3 мес после операции ПТГ 120 пг/мл, ЩФ 68 ед/л (норма 31–115), кальций (ионизированный) 0,97 ммоль/л, кальций (общий) 1,9 ммоль/л, фосфор 1,5 ммоль/л. Проводилось лечение карбонатом кальция (7–10 г/сут), альфакальцидолом (2,0–0,5 мкг/сут).
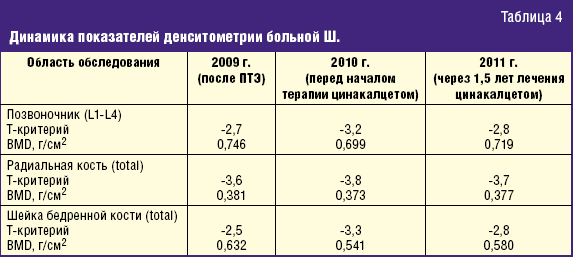
Признаки рецидива вторичного ГПТ с середины 2008 г.: ПТГ 1143 пг/мл, ЩФ 117 ед/л (норма 31–115), кальций (ионизированный) 1,1 ммоль/л, кальций (общий) 2,3 ммоль/л, фосфор 1,5 ммоль/л. При попытке увеличить дозу альфакальцидола до 1,0 мкг/сут развились гиперкальциемии (ионизированный кальций 1,2 ммоль/л, общий кальций 2,4 ммоль/л) и гиперфосфатемии (2,3 ммоль/л), ПТГ увеличился до 1436 пг/мл, ЩФ — до 184 ед/л. Выполнены УЗИ и сцинтиграфия (99м Тс-технетрил) щитовидной железы и ОЩЖ: в месте типичной проекции ОЩЖ образований не выявлено. Рентгенография кистей: признаки ГПТ — изменение костной структуры, субпериостальная резорбция в средних фалангах с радиальной стороны. Обызвествление стенок сосудов в мягких тканях кистей. По сравнению с аналогичным исследованием в 2007 г. — без динамики. При динамической денситометрии отрицательная динамика — увеличение степени остеопороза во всех исследуемых отделах скелета (табл. 4).
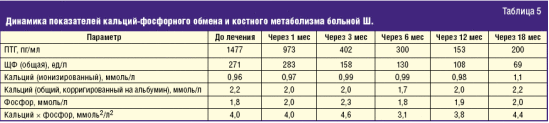
С апреля 2010 г. начата терапия цинакалцетом в начальной дозе 30 мг/сут, через месяц доза препарата увеличена до 60 мг/сут; начиная с 6 мес и до настоящего времени доза цинакалцета составляет 30 мг/сут. Динамика показателей кальций-фосфорного обмена и костного метаболизма представлена в табл. 5.
Через 1 год при рентгенографии кистей: сохраняется субпериостальная резорбция средних фаланг 2–5 пальцев обеих кистей по медиальной поверхности, несколько менее выраженная по сравнению с исследованием от 2010 г.; при денситометрии: стабилизация и тенденция к увеличению минеральной плотности костной ткани во всех отделах скелета (табл. 4).
Таким образом, у нашей пациентки рецидив вторичного ГПТ развился в результате гиперплазии ОЩЖ, расположенной в атипичном месте и не обнаруженной при ультразвуковом исследовании и радиоизотопной сцинтиграфии области шеи. Повторное оперативное вмешательство, иногда выполняемое при рецидивах ГПТ, у данной пациентки представляется затруднительным. Назначение ей цинакалцета позволило адекватно контролировать секрецию ПТГ и состояние кальций-фосфорного обмена.
Большинство больных оценили переносимость цинакалцета как хорошую, что полностью совпадает с результатами исследований других авторов [4, 6, 9, 15]. Желудочно-кишечные побочные эффекты (тошнота, гастралгии, единичные эпизоды рвоты) регистрировались у 8 (24%) больных: у 4 — преходящего характера и не требовавшие отмены препарата и у 3 — дозозависимого характера и не позволившие увеличить дозу препарата более 90 мг/сут; у двух пациентов причиной прекращения приема препарата через 3 и 6 мес явилась стойкая тошнота с присоединением рвоты при увеличении дозы цинакалцета более 30 мг/сут. Гипокальциемия (в течение нескольких месяцев) без клинических проявлений наблюдалась у 7 (21%) больных.
Ограничения настоящего исследования связаны с небольшой и неоднородной по тяжести и системным проявлениям ГПТ группой пациентов, использованием относительно невысокой суточной дозы цинакалцета, относительно коротким сроком наблюдения за больными с тяжелым ГПТ и ограниченным лекарственным обеспечением.
Заключение
Применение цинакалцета перспективно и безопасно для лечения вторичного ГПТ у больных ХПН, получающих заместительную диализную терапию. Препарат обеспечивает хороший контроль за целевым уровнем ПТГ в крови и нормализацию кальций-фосфорного обмена. Применение цинакалцета оптимально при легком и среднетяжелом течении вторичного ГПТ, поскольку в этом случае гарантированы достижение хорошего результата, минимизация побочных эффектов и меньшая стоимость лечения. Цинакалцет эффективен и у отдельных больных может быть препаратом выбора для лечения рецидивного ГПТ. Включение цинакалцета в комплексную терапию больных с ХПН, получающих заместительную терапию ГД и ПД, будет способствовать улучшению медико-социальной реабилитации и успешной подготовке к трансплантации почки.
Литература
- Борисов А. В., Мордик А. И., Борисова Е. В. и др. Паратиреоидная функция и минеральная плотность костной ткани у пациентов с хронической почечной недостаточностью, находящихся на лечении программным гемодиализом // Остеопороз и остеопатии. 2004; 1: 6–10.
- Ветчинникова О. Н., Губкина В. А., Ватазин А. В. и др. Варианты течения ренальной остеопатии у больных на постоянном амбулаторном перитонеальном диализе // Нефрология и диализ. 2007; 4: 427–432.
- Волгина Г. В., Балкарова О. В., Штандель В. С., Ловчинский Е. В. Кальцимиметики — новый этап в лечении гиперпаратиреоза // Лечащий Врач. 2011; 3: 1–4.
- Егшатян Л., Рожинская Л. Я., Кузнецов И. и др. Цинакалцет при вторичном гиперпаратиреозе у пациентов, находящихся на гемодиализе // Врач. 2011; 6: 66–70.
- Ермоленко В. М., Родионова С. С., Павлов Е. А. и др. Спектр и лечение ренальной остеодистрофии у больных на постоянном амбулаторном перитонеальном диализе (собственные данные и обзор литературы) // Нефрология и диализ. 2004; 2: 164–169.
- Молчанова М. С., Петросян Э. К., Панкратенко Т. Е. и др. Опыт применения цинакалцета у детей с хронической болезнью почек V стадии // Клиническая нефрология. 2011; 4: 45–49.
- Хорошилов С. Е., Никитин А. В., Очеченко Т. Ю. Опыт лечения тяжелых нарушений фосфорно-кальциевого обмена при терминальной почечной недостаточности с использованием цинакалцета // Лечащий Врач. 2010; 1: 2–7.
- Billa V., Zhong A., Bargman J. et al. High prevalence of hyperparathyroidism among peritoneal dialysis patients a review of 176 patients // Perit Dial Int. 2000; 20: 315–321.
- Block G. A., Marin K. J., de Francisco A. L. Cinacalcet for secondary hyperparathyroidism in patients receiving hemodialysis // N Engl J Med. 2004; 350: 1516–1525.
- National kidney foundation. K/DOQI Clinical Practice Guidelines for Bone Metabolism and Disease in Chronic Kidney Disease // Am J Kidney Dis. 2003; 42 (Suppl. 3): S1–S202.
- Clinical Practice for the Diagnosis, Evaluation, Prevention and Treatment of Chronic Kidney Disease Mineral and Bone Disease (CKD-MBD) // Kidney Int. 2009; 76 (Suppl): 113–120.
- Ichii M., Ishimura E., Okuno S. et al. Decreases in Parathyroid Gland Volume after Cinacalcet Treatment in Hemodialysis Patients with Secondary Hyperparathyroidism // Nephron Clin Pract. 2010; 115: 195–202.
- Lindberg J. S., Culleton B. Wong G. et al. Cinacalcet HCl, an oral calcimimetic agent for the treatment of secondary hyperparathyroidism in hemodialysis and peritoneal dialysis: a randomized double-blind multicenter study // J Am Soc Nephrol. 2005; 16: 800–807.
- Meola M., Petrucci I., Barsotti G. Long-term treatment with cinacalcet and conventional therapy reduces parathyroid hyperplasia in severe secondary hyperparathyroidism // Nephrol Dial Transplant. 2009; 24: 982–989.
- Moe S. M., Cunningham J., Bommer J. et al. Long term treatment of secondary hyperparathyroidism with the calcimimetic cinacalcet HCl // Nephrol Dial Transplant. 2005; 20: 2186–2193.
- Nabeshima Y. Clinical discovery of alpha-Klotho and FGF-23 unveiled new insight into calcium and phosphate homeostasis // Calcium. 2008; 18: 923–934.
- Schneider R., Waldmann J., Ramaswamy A. et al. Frequency of Ectopic and Supernumerary Intrathymic Parathyroid Glands in Patients with Renal Hyperparathyroidism: Analysis of 461 Patients Undergoing Initial Parathyroidectomy with Bilateral Cervical Thymectomy // World J Surg. 2011; 35: 1260–1265.
- Slatopolsky E., Brown A., Dusso A. Pathogenesis of secondary hyperparathyroidism // Kidney Int. 2005; 56 (Suppl. 73): S14–S19.
- Urena P., Bernard-Poenaru O., Ostertag A. et al. Bone mineral density, biochemical markers and skeletal fractures in haemodialysis patients // Nephrol Dial Transplant. 2003; 18: 2325–2331.
Статья опубликована в журнале Лечащий Врач
материал MedLinks.ru







