Содержание статьи
Оценка влияния составляющих комплексной терапии на исход впервые выявленного инфильтративного туберкулеза легких
А. В. Мордык*, доктор медицинских наук, профессор
Т. Л. Батищева**
Л. В. Пузырёва*, кандидат медицинских наук
* ГБОУ ВПО ОмГМА МЗ РФ, Омск
** КУЗОО «Клинический противотуберкулезный диспансер», Омск
Основное место в лечении больных туберкулезом занимает химиотерапия, проведение которой, к сожалению, чревато возникновением нежелательных лекарственных реакций (НЛР). Развитие побочных реакций на противотуберкулезные препараты (ПТП) создает угрозу для проведения полноценного курса химиотерапии [1]. Перерывы в приеме противотуберкулезных препаратов приводят к снижению эффективности лечения больных туберкулезом, формированию мультирезистентного туберкулеза и туберкулеза с широкой лекарственной устойчивостью [2, 3], а также к увеличению резервуара туберкулезной инфекции [1, 4]. В связи с этим часто возникает необходимость применения средств, которые способствуют нормализации реактивности организма, стимулируют процессы заживления, позволяют предупредить и устранить НЛР химиопрепаратов [5].
Целью настоящей работы было оценить влияние основных составляющих комплексной терапии и ее последствий на исход инфильтративного туберкулеза легких у впервые выявленных больных.
Материалы и методы исследования
Проведено простое, проспективное, сплошное исследование, в которое были включены 130 впервые выявленных больных с инфильтративным туберкулезом легких, завершивших основной курс лечения в стационаре в 2013 году. Критерии включения: впервые в жизни установленный и подтвержденный диагноз инфильтративного туберкулеза легких в соответствии с приказом МЗ РФ № 109 от 21.03.03 г. «О совершенствовании противотуберкулезных мероприятий в Российской Федерации» [6]; возраст от 18 лет; лечение в стационаре. Критерии исключения: внелегочные и другие формы легочного туберкулеза у пациента; наличие злокачественных новообразований, болезней крови; получение иммуносупрессивной, лучевой и химиотерапии, цитостатиков, иммунодепрессантов. Все пациенты были разделены на две группы: первая (основная) — пациенты с неблагоприятным исходом туберкулеза в количестве 80, вторая (группа сравнения) — пациенты с благоприятным исходом инфильтративного туберкулеза легких, в количестве 50. Критерием неблагоприятного исхода явилось наличие (сохранение) полости распада в легочной ткани на последнем рентгенологическом снимке.
Сравнение по полу и возрасту в подгруппах, разделенных в зависимости от исхода основного заболевания, выявило следующие данные. В основной группе доля мужчин составила 65,0%, с наибольшим количеством лиц молодого возраста от 25 до 34 лет — 16,3% и от 35 до 44 лет — 15,0%, а доля женщин — 35,0%, из них почти третья часть была этой же возрастной категории — 26,3%. В группе сравнения лиц мужского пола было 54,0% (р > 0,05), с наибольшим количеством больных в старшей возрастной категории от 55 до 78 лет — 26,0%. Женщин в группе сравнения было 46,0% (р > 0,05), от 45 до 64 лет — 26,0% (р > 0,05). Вместе с тем в группе неэффективного лечения туберкулеза четверо мужчин были в возрасте до 24 лет, против отсутствия таких в группе сравнения (р < 0,05), а среди женщин в группе сравнения чаще встречались пациентки в возрасте от 55 до 64 лет — 14,0%, а в основной группе — 2,5% (χ2 = 4,6; р = 0,03). Таким образом, сравниваемые группы были сопоставимы по полу.
Выполненная работа не ущемляла права, не подвергала опасности обследованных пациентов и осуществлялась с их информированного предварительного согласия на использование медицинской документации в научно-исследовательской работе, на основании приказа Минздрава РФ № 266 от 19.06.2003 г. Работа одобрена локальным этическим комитетом ОмГМА.
Полученные данные обработаны с помощью программного средства Microsoft Excel (функция Автофильтр). Для проверки статистических гипотез при сравнении числовых данных в независимых группах использовали хи-квадрат (χ2) Пирсона. Критический уровень значимости при проверке статистических гипотез в данном исследовании принимался равным χ2 = 4,8, число степеней свободы df = 1, р < 0,05. Для выявления тесноты (силы) и направления корреляционной связи между двумя варьирующими признаками нами был произведен корреляционный анализ Спирмена в модуле пакета программ Statistica 6.0. Сила корреляционной связи оценивалась следующим образом: при r от 0 до –0,25 и до 0,25 — как слабая; при r от 0,26 до 0,5 (от –0,26 до –0,5) — как умеренная; при r от 0,51 до 0,75 (от –0,51 до –0,75) — как средняя; при r от 0,76 до 1,0 (от –0,76 до –1,0) — как сильная. Критический уровень значимости при проверке статистических гипотез в данном исследовании принимался равным < 0,05.
Результаты и обсуждение
Лечение инфильтративного туберкулеза легких у большинства больных было начато сразу после установки диагноза — у 95,0% и 94,0%, и лишь в единичных случаях через 1–2 недели — у 5,0% и 6,0% в группах сравнения соответственно (χ2 = 0,02; р = 0,8). Большинству пациентов лечение было начато по I режиму — 75,0% и 86,0% в группах соответственно; IV режим назначен 16,3% и 6,0% на основании выявленной устойчивости к рифампицину по результатам ускоренных молекулярно-генетических методов определения лекарственной устойчивости (GeneXpert). В некоторых случаях назначался IIБ режим химиотерапии при наличии контакта с известным больным бактериовыделителем у 8,8% и 8,0% (χ2 = 0,02; р = 0,8). По III режиму пациенты вообще не лечились, что говорит об отсутствии ограниченных форм специфического процесса.
Изменение режима химиотерапии в связи с отсутствием эффекта от проводимого лечения происходило в обеих группах — у 7,5% в основной и у 2,0% в контрольной (χ2 = 0,9; р = 0,3), в связи с новыми данными по лекарственной устойчивости у 18,8% и у 20,0% больных (χ2 = 0,003; р = 0,9) в группах исследования соответственно. В связи с выявленными или подтвержденными сопутствующими заболеваниями изменение режима было сделано у 6,3% и 8,0% (χ2 = 0,001; р = 0,9), а в связи с развитием некорригируемых НЛР на противотуберкулезные препараты — у 2,5% и 4,0% больных в группах соответственно (χ2 = 0,002; р = 0,9).
После выявления множественной лекарственной устойчивости в 18,8% и 20,0% (p > 0,05) случаях, пациенты в группах сравнения были переведены на IV режим, а всего по данному режиму в основной группе лечилось 35,0%, в группе сравнения 26,0% (p > 0,05). По IIБ режиму химиотерапии продолжили лечиться 8,8% и 4,0% (p > 0,05) пациентов в группах при неэффективности лечения в течение 60–90 доз и отсутствии множественной лекарственной устойчивости или неполучении данных об устойчивости. Индивидуальный режим химиотерапии использовался при непереносимости ПТП и сопутствующей патологии, приводящей к непереносимости ПТП у 16,3% и 20,0% (p > 0,05) в группах сравнения соответственно. Однако в группе контроля лечение по I режиму было продолжено у 36,0%, а в основной группе только у 11,3% больных (χ2 = 11,4; р = 0,001) (табл. 1).
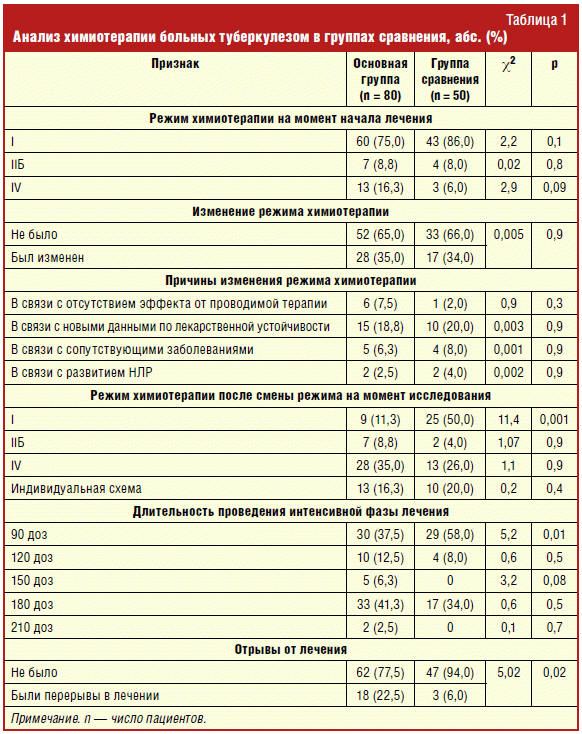
Длительность интенсивной фазы лечения 90 доз в основной группе была у 37,5%, а в группе сравнения — у 58,0% пациентов (χ2 = 5,2; р = 0,01), 120 доз — у 12,5% и 8,0% (χ2 = 0,6; р = 0,5) в группах соответственно. Длительность интенсивной фазы 150 и 210 доз наблюдалась только в основной группе у 6,3% и 2,5% пациентов соответственно. Интенсивная фаза по IV режиму в количестве 180 доз была проведена у 41,3% и 34,0% (p > 0,05) в группах сравнения. Отрывы от лечения чаще встречались в основной группе — у 22,5% больных, в отличие от 6,0% пациентов в группе сравнения (χ2 = 5,02; р = 0,02).
При оценке переносимости противотуберкулезных препаратов были получены следующие данные. Различного рода НЛР были зарегистрированы у 56,2% больных в основной группе и у 22,0% в группе сравнения (χ2 = 11,6; р = 0,001). Аллергические реакции на ПТП в виде сыпи на коже и зуда развивались одинаково часто у пациентов обеих групп: в основной — в 8,8% случаев, в группе сравнения — в 8,0 (χ2 = 0,03; р = 0,8). Желудочно-кишечные расстройства у больных туберкулезом проявлялись тошнотой либо после приема ПТП, либо в течение дня, ближе к вечеру, болью и тяжестью в эпигастральной области, изжогой и тяжестью в правом подреберье и развитием дисбактериоза кишечника. Данные расстройства возникали в основной группе у 35,0% больных, в группе сравнения — у 10,0% (χ2 = 6,1; р = 0,008).
Кардиотоксическое действие ПТП проявлялось ощущением сердцебиения, признаками ишемии миокарда на ЭКГ в динамике, чувством жжения в области сердца и за грудиной, которые купировались после отмены препаратов. В основной группе токсическое действие на миокард было выявлено у 3,8%, в группе сравнения — у 4,0% пациентов (χ2 = 0,1; р = 0,7).
Побочное нейротоксическое действие ПТП развивалось обычно в течение первых месяцев лечения и проявлялось головной болью, головокружением, чувством легкого опьянения, раздражительностью, бессонницей, парестезией, онемением конечностей, при правильной и своевременной терапии симптомы нейротоксического действия исчезали или значительно уменьшались по интенсивности. НЛР со стороны нервной системы были зарегистрированы у 26,3% больных, составивших основную группу, а в группе сравнения — у 14,0% (χ2 = 2,05; р = 0,1). При этом сочетание нейротоксических реакций с желудочно-кишечными расстройствами чаще наблюдалось среди больных с неэффективно леченым туберкулезом легких — в 28,8% случаев, против 10,0% в группе сравнения (χ2 = 5,3; р = 0,02).
Срок развития НЛР со стороны ЖКТ от начало приема ПТП у больных с неблагоприятным исходом инфильтративного туберкулеза составлял первые 4 недели лечения у 5,0% больных, а в группе сравнения — только у 2,0% (χ2 = 0,1; р = 0,6). У 12,5% пациентов в группе сравнения данные реакции возникали спустя 1–2 месяца лечения, в основной группе — у 8,0% пациентов (χ2 = 0,2; р = 0,6). НЛР на ПТП со стороны сердечно-сосудистой системы развивались через 2 месяца после начала лечения в стационаре в 3,8% и 4,0% случаев в группах сравнения соответственно (χ2 = 0,1; р = 0,7).
Нейротоксические реакции на ПТП в группе больных с эффективно пролеченным инфильтративным туберкулезом развивались в первые два месяца химиотерапии в 14,0% случаев, при проведении корригирующей терапии симптомы реакций купировались. В группе пациентов с неэффективностью курса химиотерапии нейротоксические реакции в первые 2 месяца развились в 13,8% случаев (χ2 = 0,04; р = 0,8), на 3–4 месяце химиотерапии — в 12,5% (χ2 = 5,1; р = 0,02) и плохо поддавались коррекции.
Лимфотропная терапия в последнее время используется в комплексной химиотерапии туберкулеза. Преимуществом региональной лимфотропной терапии является приближение зоны введения лекарственных веществ к очагу воспаления, что обеспечивает проникновение препаратов в пораженные легкие по лимфатическим путям и создает благоприятные условия для достижения эффекта в лечении туберкулеза. В два одноразовых шприца набирается: 1,0 (5 тыс.) гепарина и 4,0–0,25% раствора новокаина; в другой шприц 10% раствор изониазида — 5,0 и 10,0–0,5% раствора Новокаина [7, 8]. Лимфотропная терапия в группе больных с неэффективно леченым туберкулезом легких проводилась в 10,0% случаев, против 22,0% в группе сравнения (χ2 = 2,6; р = 0,1).
Лечение антиоксидантами, как препаратами, регулирующими процессы перекисного окисления липидов, в том числе в биологических мембранах [8], у больных в группах исследования проводилось редко — в 20,0% случаев в основной и в 24,0% в группе сравнения (χ2 = 0,1; р = 0,7). Полиоксидоний, как иммуномодулирующее, детоксицирующее, антиоксидантное лекарственное средство, гораздо чаще использовался в группе с благоприятным исходом инфильтративного туберкулеза — в 20,0% случаев, против 2,5% в основной группе (χ2 = 9,2; р = 0,002). Применение Ронколейкина наблюдалось еще реже: в основной группе у 6,3%, в группе сравнения у 4,0% и не повлияло на исход заболевания (χ2 = 0,02; р = 0,8). Более чем у половины пациентов применение иммуномодуляторов не проводилось: в основной группе — у 91,3% и группе сравнения — у 76,0% (χ2 = 4,5; р = 0,03), что вероятно связано с невозможностью противотуберкулезного диспансера обеспечить всех пациентов дорогостоящими препаратами из группы сопровождения и отсутствием платежеспособности самих больных.
Из гепатопротекторов у больных инфильтративным туберкулезом легких преимущественно использовался Карсил — в 83,8% и 84,0% случаев, редко Эссенциале форте Н в капсулированной форме — в 16,3% и 16,0% в основной группе и группе сравнения соответственно (χ2 = 0,04; р = 0,8). Лечение кардиопротекторами проводилось у небольшого количества пациентов, исключительно в случае наличия жалоб — у 15,0% больных в основной группе и 16,0% в группе сравнения (χ2 = 0,009; р = 0,9).
Витамины группы В в виде чередования инъекций тиамина бромида и пиридоксина получили все пациенты в обеих группах. Дезинтоксикационная терапия была проведена растворами кристаллоидов у 58,8% пациентов в основной группе и у 50,0% в группе сравнения (χ2 = 0,6, р = 0,4). Энтеросорбенты чаще использовались в основной группе — в 47,5% случаев в связи с частым развитием желудочно-кишечных расстройств на фоне противотуберкулезной терапии, в группе сравнения — в 22,0% (χ2 = 8,9; р = 0,001).
Физиотерапия проводилась в основной группе у 63,8% больных, против 24,0% в группе сравнения (χ2 = 17,9; р = 0,000), с выполнением в основной группе ингаляций с изониазидом у 61,3% пациентов, а в группе сравнения — у 78,0% (χ2 = 3,2; р = 0,07), электрофореза в основной группе — у 2,5%, в группе сравнения — у 12,0% (χ2 = 3,3; р = 0,06).
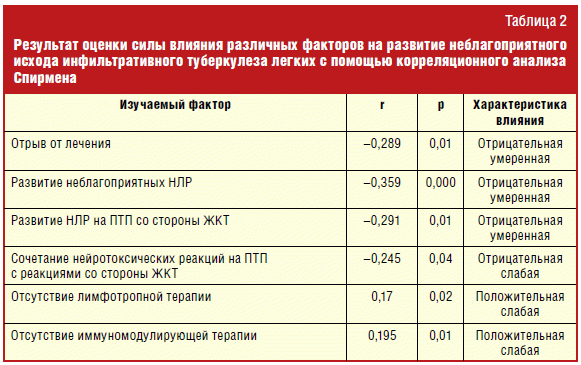
Для выявления тесноты (силы) и направления корреляционной связи между двумя варьирующими признаками был произведен корреляционный анализ Спирмена, по результатам которого были получены следующие данные. Непереносимость химиотерапии, развитие НЛР на ПТП (р < 0,001) способствовали неблагоприятному исходу впервые выявленного инфильтративного туберкулеза. В большей степени с неблагоприятным исходом процесса было связано развитие на фоне химиотерапии НЛР со стороны желудочно-кишечного тракта (ЖКТ) (р < 0,01), слабее на исход процесса влияло сочетание у пациента нейротоксических реакций и реакций со стороны ЖКТ на проводимую химиотерапию (р < 0,05). Безусловно, отрывы от лечения, особенно ранние, в интенсивной фазе, часто заканчивались неэффективным курсом в последующем (табл. 2). При оценке влияния терапии сопровождения на исход впервые выявленного инфильтративного туберкулеза получен интересный факт слабой положительной связи между отсутствием лимфотропной и иммуномодулирующей терапии (р < 0,05) и неудачей в лечении.
Выводы
Правильное назначение режима химиотерапии не повлекло за собой неблагоприятных исходов заболевания, о чем свидетельствует одинаково частое использование IV режима химиотерапии у пациентов с разным исходом заболевания, основанное на определении лекарственной устойчивости микобактерий туберкулеза. Но изменение способа доставки ПТП уже определяло исход, частое использование лимфотропных путей введения препаратов способствовало повышению эффективности лечения впервые выявленных пациентов. Отрывы от лечения с последующим возобновлением курса являлись значимым предиктором неблагоприятного исхода туберкулеза у впервые выявленных больных. Последствия химиотерапии, осложнение ее проведения развитием НЛР, наиболее частыми и значимыми из которых явились реакции со стороны нервной системы и ЖКТ (лекарственные гастриты, дискинезии желчевыводящих путей, лекарственные панкреатиты и гепатиты), также служили одним из предикторов неблагоприятного исхода инфильтративного туберкулеза у впервые выявленных пациентов. Не вызывает сомнений факт в необходимости назначения терапии сопровождения впервые выявленным больным туберкулезом, направленной на устранение интоксикации, восстановление нарушенной реактивности, профилактику НЛР химиотерапии. В нашем исследовании доказана необходимость использования иммуномодуляторов для повышения эффективности лечения впервые выявленных больных инфильтративным туберкулезом.
Литература
- Мордык А. В., Лысов А. В., Гапоненко Г. Е., Кондря А. В. Частота неблагоприятных побочных реакций на противотуберкулезные препараты у впервые выявленных больных туберкулезом органов дыхания старше 18 лет и факторы, влияющие на их развитие // Туберкулез и болезни легких. 2010. № 2. С. 40–44.
- Дробин В. Л. Множественная (смешанная) туберкулезная инфекция // Туберкулез и болезни легких. 2014. № 4. С. 3–8.
- Тестов В. В., Стерликов С. А., Васильева И. А., Ерохин В. В., Кесаева Т. Ч. Результаты химиотерапии у больных туберкулезом с множественной лекарственной устойчивостью возбудителя в регионах Российской Федерации // Туберкулез и болезни легких. 2014. № 4. С. 9–13.
- Комиссарова О. Г., Абдуллаев Р. Ю., Ерохин В. В. Обширная лекарственная устойчивость микобактерий туберкулеза — глобальная угроза для человечества // Врач. 2010. № 1. С. 7–13.
- Мордык А. В. Частота и патогенез неблагоприятных побочных реакций на противотуберкулезные препараты // Вестник современной клинической медицины. 2010. Т. 3. Вып. 1. С. 13–21.
- О совершенствовании противотуберкулезных мероприятий в Российской Федерации: приказ от 21.03.2003. № 109 Минздрава РФ. КонсультантПлюс: справ.-правовая система. Режим доступа: http://www.consultant.ru/)
- Лысов А. В., Никонов С. Д., Казаков А. В., Редькин Ю. В., Гапоненко Г. Е. Опыт лимфотропного применения ронколейкина у больных прогрессирующим туберкулезом легких // Аллергология и иммунология. 2009. № 1. Т. 10. С. 40–44.
- Лысов А. В. Мордык А. В., Плеханова М. А., Иванова О. Г. Патогенетическая терапия туберкулеза: учеб. пособие. Омск: Изд-во ОмГМА, 2008. 224 с.
Статья опубликована в журнале Лечащий Врач
материал MedLinks.ru