Содержание статьи
Введение
Спаечный процесс в малом тазу по-прежнему остается актуальным вопросом оперативной гинекологии. Доказано, что спаечным процессом осложняется до 90% гинекологических операций [1]. Послеоперационные спайки резко снижают качество жизни (КЖ) пациенток [2], приводят к хроническим тазовым болям [3] и бесплодию [4, 5]. Несмотря на то, что проблеме профилактики послеоперационного спаечного процесса (ПСП) в малом тазу посвящено большое количество работ [6–9], вопрос остается открытым и требует дальнейшего изучения.
За последние годы многие исследователи, изучая патогенез спаечного процесса, пришли к заключению, что одним из патогенетических звеньев спайкообразования является измененная иммунобиологическая реактивность организма [10, 11]. В отдельных экспериментальных [12] и клинических [13] исследованиях приводятся данные о развитии иммуносупрессии, сопровождающей ПСП.
Накоплен достаточный пул исследований [13–17], свидетельствующих о преимуществах прецизионной лапароскопической техники оперативного вмешательства с использованием ультразвуковой энергии в предупреждении риска формирования ПСП благодаря минимизации угнетения клеточно-гуморального иммунитета в раннем послеоперационном периоде. В то же время некоторые исследователи не выявили разницы в частоте возникновения спаечного процесса в малом тазу в зависимости от доступа (лапаротомия или лапароскопия) [18].
Одним из адъювантов с доказанной высокой противоспаечной активностью, широко применяемым в клинической практике, является гель на основе природного полимера карбоксиметилцеллюлозы (КМЦ), антиадгезивные свойства которого обусловлены барьерным механизмом действия [19]. Однако в экспериментальных исследованиях установлено, что одним из побочных эффектов данного средства является стойкая супрессия специфического и неспецифического иммунитета в послеоперационном периоде [12].
Перспективным компонентом комплексной профилактики стали препараты, обладающие иммуномодулирующей активностью [20]. К числу таких фармакологических средств относится дезоксирибонуклеат натрия [21]. Между тем имеются лишь единичные данные о возможностях его применения с целью профилактики развития ПСП [12, 22].
Цель исследования: оценка эффективности комплексной профилактики ПСП в малом тазу.
Материал и методы
Проведено простое открытое сравнительное проспективное исследование с участием 222 пациенток. Критерии включения: возраст от 23 до 40 лет; верифицированная гинекологическая патология или трубно-перитонеальное бесплодие; спаечный процесс органов малого таза 1–2-й степени (согласно критериям R-AFS); плановый характер вмешательства; информированное согласие на участие в исследовании. Критерии невключения: отказ от участия в исследовании; спаечный процесс органов малого таза 3–4-й степени; острые гинекологические заболевания; онкологические заболевания органов репродуктивной системы; применение заместительной гормональной терапии в течение предыдущих 3 мес.; сопутствующая соматическая патология в стадии декомпенсации; тяжелые иммунодефицитные состояния; острые инфекционные заболевания.
Рандомизация пациенток в две группы в зависимости от особенностей профилактических мероприятий ПСП в малом тазу выполнялась с использованием соответствующего программного обеспечения. В основную группу (ОГ) вошли 112 пациенток, которым профилактика ПСП проводилась согласно предложенной нами схеме, в группу сравнения (ГС) — 110 пациенток, которым проводили общепринятые профилактические мероприятия. Контрольную группу (КГ) составили 50 женщин в возрасте от 23 до 40 лет, относящихся к I группе
здоровья.
Пациенткам ОГ и КГ проводили лапароскопические оперативные вмешательства (ЛОВ) на оборудовании KARL STORZ (Германия). Объем оперативного лечения определялся интраоперационно в зависимости от хирургического диагноза. При оценке выраженности спаечного процесса использовали классификацию R-AFS [23].
В ОГ схема профилактики ПСП в малом тазу включала: разделение спаек с использованием ультразвукового скальпеля Harmonic (Ethicon Endo-Surgery, США); интраабдоминальное введение противоспаечного средства КМЦ (объем рассчитывали в зависимости от массы тела); в раннем послеоперационном периоде с 1-х суток внутримышечное введение иммунотропного препарата дезоксирибонуклеата натрия в дозе 5 мл раствора (15 мг/мл — 75 мг) с интервалом 24 ч на протяжении 10 дней.
В ГС выполняли разделение спаек с использованием биполярной энергии на оборудовании фирмы KARL STORZ (Германия) и проводили общепринятые профилактические мероприятия согласно приказу Минздрава России от 12.11.2012 № 572н [24].
Оценку эффективности предложенной схемы профилактики спаечного процесса в малом тазу в раннем послеоперационном периоде проводили на основании данных динамики показателей CD20+-, CD4+-, CD8+-, CD56+-лимфоцитов в периферической крови. В отдаленном послеоперационном периоде анализировали: частоту и выраженность ПСП по результатам second-look-лапароскопии; восстановление репродуктивной функции у пациенток с трубно-перитонеальным бесплодием; динамику оценки пациентками КЖ.
Содержание иммунокомпетентных клеток (CD20+ CD4+, CD8+, CD56+) в периферической крови изучали с помощью иммуноклональных антител (иммунодиагностические системы компании Elabpcitnce Biotechnology Inc, Китай) на аппарате Particle Analysing System-III. Полученные результаты сопоставляли с показателями в КГ. Контрольные точки: до операции, 3-и и 14-е послеоперационные сутки.
Оценку восстановления репродуктивной функции у пациенток с трубно-перитонеальным бесплодием проводили по факту наступления беременности в течение периода наблюдения (12 мес.).
Динамику оценки пациентками КЖ оценивали, используя неспецифический (MOS SF-36) и специфический (WHQ) опросники (контрольные точки: до операции и спустя 12 мес. после операции).
Статистическая обработка полученных данных была выполнена с помощью пакета прикладных программ Statistica 8.0. Для оценки нормальности распределения значений показателей использовали метод Колмогорова — Смирнова. При проверке на нормальность распределения вариационных рядов выявлено их нормальное распределение, в связи с чем в работе использовали параметрические методы статистики. Количественные данные представлены как среднее арифметическое (М) и стандартная ошибка (m). Достоверность различий определяли с помощью параметрического t-критерия Стьюдента. Различия считали статистически значимыми при р<0,05.
Результаты исследования
Пациентки групп наблюдения были сопоставимы по клиническим характеристикам (p>0,05; табл. 1).
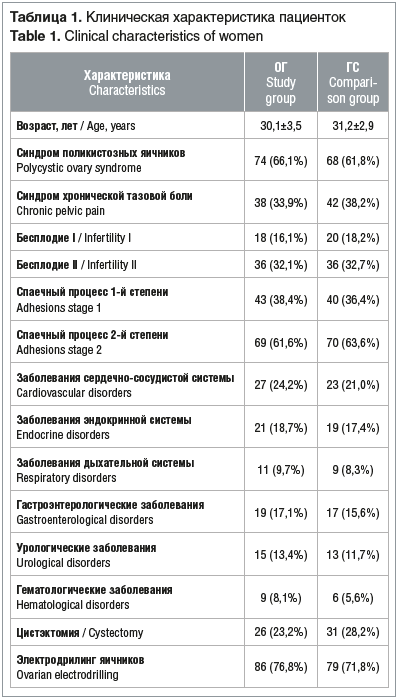
В ходе изучения периоперационной динамики показателей клеточно-гуморального иммунитета в периферической крови установлены следующие особенности (табл. 2): в предоперационном периоде уровни CD20+ В-лимфоцитов и CD4+ Т-лимфоцитов были статистически значимо ниже, чем в КГ (p<0,001, p<0,001); несколько снижен был и пул CD56+ NK-клеток, однако данные изменения были статистически незначимы. Спустя 3 мес. после операции в обеих группах наблюдался пик снижения показателей клеточного и гуморального иммунитета в системном кровотоке. При этом в ОГ показатели CD20+— и CD4+-лимфоцитов статистически значимо превышали эти же показатели в ГС (p=0,034 и p=0,042 соответственно). По прошествии 14 сут после оперативных вмешательств в ОГ по сравнению с ГС наблюдалась более выраженная статистически значимая динамика восстановления показателей CD20+ (p<0,001), CD4+ (p<0,001), CD56+ (p=0,046).
Second-look-лапароскопия выполнена 32 пациенткам, из них 17 — в ОГ и 15 — в ГС. Согласно полученным данным в ОГ по сравнению с ГС число пациенток без спаечного процесса в малом тазу было в 4,5 раза больше: 14 (82,4%) и 4 (26,6%) соответственно (p<0,001). В остальных случаях у 3 (17,6%) пациенток ОГ и у 11 (73,4%) пациенток ГС наблюдался послеоперационный спаечный процесс. Необходимо отметить, что у пациенток ОГ средний балл распространенности спаечного процесса, согласно классификации R-AFS, составил 4,3±0,2 и был статистически значимо ниже по сравнению с результатами первой лапароскопии — 7,8±0,5 балла (p=0,004) и по сравнению с результатами в ГС — 6,6±0,3 балла (p=0,047).
Анализ восстановления репродуктивной функции выполнен у 110 пациенток с трубно-перитонеальным бесплодием, планировавших беременность: в ОГ — у 54 и в ГС — у 56. Наступление маточной беременности констатировали у 35 (64,8%) пациенток ОГ и 23 (41,1%) — ГС (р=0,013). На момент обследования в ОГ у 10 (28,6%) пациенток беременность завершилась родами в срок, у 25 (71,4%) — беременность развивалась. В ГС у 6 (26,1%) пациенток — роды в срок, у 2 (8,7%) — самопроизвольный выкидыш в ранние сроки беременности, и 15 (65,2%) пациенток находились на разных сроках беременности.
В ходе анализа динамики оценки пациентками КЖ по опроснику MOS SF-36 установлено, что через 12 мес. после выполненных ЛОВ, несмотря на улучшение показателей КЖ относительно предоперационных в обеих группах обследованных, значения КЖ в ОГ свидетельствовали о более выраженных изменениях. Так, уровень КЖ в ОГ статистически значимо превосходил уровень КЖ в ГС по всем шкалам опросника, кроме ролевой деятельности, обусловленной физическим (p=0,297) и эмоциональным (p=0,097) состоянием: оценка физического функционирования выше на 9,4% (p=0,033), болевого синдрома — на 9,6% (p=0,013), общего здоровья — на 12,5% (p=0,003), жизненной активности — на 12,6% (p=0,001), социального функционирования — на 14,9% (p<0,001), психологического состояния — на 11,9% (p=0,001).
Суммарные показатели физического компонента КЖ в ОГ улучшились на 28,8% (p<0,001), в ГС — на 13,5% (p=0,033), психологического компонента КЖ — на 28,1% (p<0,001) и на 15,1% (p=0,016) соответственно (рис. 1А, 1В). При этом в ОГ по сравнению с ГС показатели физического и психологического компонентов были статистически значимо выше (p=0,021, p=0,023) и не отличались от значений в КГ (p=0,389 и p=0,210 соответственно).
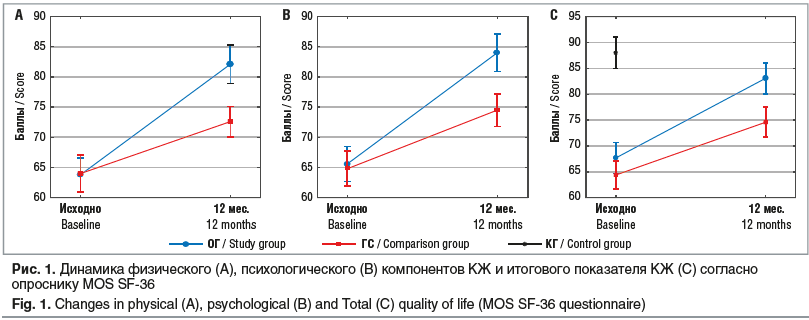
В ОГ итоговый показатель КЖ статистически значимо превышал тот же показатель в ГС (p=0,043) и не имел статистически значимых отличий от показателей в КГ (p=0,251) (рис. 1С).
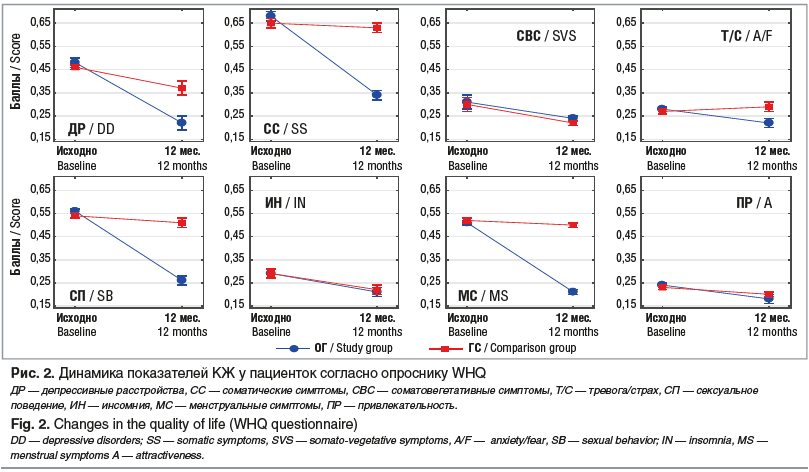
Аналогичные результаты получены и при изучении динамики оценки пациентками КЖ по специфическому опроснику WHQ, включающему показатели субъективного и объективного состояния (клинически значимые изменения). До операции в обеих группах обследованных наблюдалось статистически значимое ухудшение КЖ по всем шкалам опросника, за исключением оценки памяти/внимания. Снижение КЖ преимущественно было обусловлено наличием соматических и менструальных симптомов, нарушением сексуального поведения. Через 12 мес. после выполненных ЛОВ в обеих группах наблюдалась позитивная динамика, при этом в ОГ по сравнению с ГС регистрировались более существенные статистически значимые изменения по выраженности депрессивных и соматических симптомов — на 40,6% (р=0,001) и на 46,1% (р<0,001) соответственно; симптомов тревоги/страха — на 24,2% (р=0,034); уровня сексуального поведения и выраженности менструальных симптомов — на 49,1% (р<0,001) и на 58,1% (р<0,001) соответственно (рис. 2). В ОГ по сравнению с ГС итоговый показатель КЖ по опроснику WHQ был статистически значимо выше на 35,6% (p=0,039).
Обсуждение
Проблема спаечного процесса в малом тазу до настоящего времени является актуальной в гинекологии [25]. Мультифакторный генез формирования спаек и ограниченность понимания патогенетических основ их формирования обусловили то, что на сегодняшний день остается нерешенным вопрос полноценной профилактики после-
операционного спаечного процесса [25]. Настоящее исследование посвящено оценке эффективности предложенной схемы профилактики послеоперационного спаечного процесса в малом тазу, включающей: разделение спаек с использованием ультразвуковой энергии, интраабдоминальное введение противоспаечного средства КМЦ и с 1-х послеоперационных суток введение иммунотропного препарата. В качестве критериев эффективности предложенной схемы в раннем послеоперационном периоде нами рассматривались данные динамики показателей CD20+-, CD4+-, CD8+-, CD56+-лимфоцитов в периферической крови, а в отдаленном послеоперационном периоде — частота и выраженность послеоперационного спаечного процесса по результатам second-look лапароскопии, восстановление репродуктивной функции, уровень КЖ.
В последнее время появляется все больше доказательств того, что дисбаланс клеточного и гуморального звеньев иммунитета способствует нарушению взаимодействия между ангиогенными, фибринолитическими и фибриногенными факторамии и определяет развитие спаечного процесса [12]. Эту гипотезу косвенно подтверждают данные о статистически значимом снижении уровня CD20+— и CD4+-лимфоцитов в предоперационном периоде у преобладающего числа наших пациенток. Настоящее исследование показало, что предложенная схема профилактики позволяет корригировать показатели иммунной реактивности. Спустя 14 сут после ЛОВ отмечено статистически значимое увеличение показателей CD20+, CD4+, CD56+ в периферической крови, что указывает на активацию иммунорегуляторных механизмов клеточного и гуморального иммунитета. Несмотря на то, что каждый из компонентов предложенной схемы профилактики спаечного процесса обладает определенной иммуномодулирующей активностью, прицельный иммунокорригирующий эффект, на наш взгляд, наиболее вероятно обусловлен применением ультразвуковой энергии и препарата дезоксирибонуклеата натрия. По данным современных исследователей, использование ультразвуковой энергии посредством поддержания стабильности экспрессии HLA-DR-антигенов моноцитами, ослабления выраженности супрессии лимфоцитов, CD+ T-клеток, CDS+ T-клеток и mHLA-DR на моноцитах [14, 15], снижения паритета CD4+/CD8+, подавления реакций гиперчувствительности замедленного типа [16] и нормергического становления Тh 2-го типа и В-лимфоцитов позволяет минимизировать угнетение клеточно-гуморального иммунитета в раннем послеоперационном периоде [13]. Препарат дезоксирибонуклеата натрия усиливает функциональную активность нейтрофилов в системном кровотоке, что способствует нормализации процесса миграции перитонеальных бластоподобных полипотентных и иммунокомпетентных клеток в очаг воспаления; повышает фагоцитарно-синтетическую активность макрофагов, обусловливая нормализацию синтеза цитокинов и существенный противовоспалительный эффект, и, как следствие, способствует физиологическому протеканию репаративного процесса и блокировке избыточного фиброобразования. Кроме того, дезоксирибонуклеат натрия путем непосредственного влияния на CD4+, CD8+, CD25+ Т-лимфоциты, повышает число и активность В-лимфоцитов и синтез иммуноглобулинов, что способствует индукции клеточно-гуморального звена иммунитета [12]. Полученные нами результаты согласуются с вышеуказанными теориями.
Об эффективности предложенной схемы профилактики свидетельствовали как вышеуказанные результаты динамики показателей клеточно-гуморального звена системного иммунитета, так и результаты повторной лапароскопии: внедрение предложенной нами схемы позволило снизить частоту рецидивов спаечного процесса в малом тазу в 4,5 раза. Минимизация риска формирования спаек в настоящем исследовании может быть следствием интегральной синергии корригирующих эффектов используемых компонентов предложенной схемы профилактики, в частности, за счет влияния на основные звенья адгезиогенеза — процессы воспаления, ангиогенной активности эндотелия, клеточной пролиферации, структурно-функциональной активности клеточно-гуморального звена иммунитета и фибриноген-фибринолитического баланса.
Кроме того, эффективность предложенной схемы профилактики подтверждалась репродуктивными исходами: частота наступления маточной беременности была в 1,6 раза выше, чем в контроле.
Интегральной характеристикой эффективности хирургического лечения, находящейся на стыке научной парадигмы хирургов и субъективного представления пациентки, является оценка КЖ. В настоящем исследовании показано, что применение предложенной схемы профилактики через 12 мес. после оперативного вмешательства обеспечивало максимальное повышение КЖ (его физический и психологический аспекты), что, соответственно, выражалось в статистически значимом улучшении интегрального показателя КЖ относительно исходного и относительно этого же показателя в ГС по опросникам MOS SF-36 и WHQ.
Заключение
Применение предложенной схемы профилактики ПСП в малом тазу у пациенток с гинекологической патологией и трубно-перитонеальным бесплодием продемонстрировало достоверную клиническую эффективность, что подтверждалось улучшением непосредственных и отдаленных результатов хирургического лечения. С учетом полученных данных применение предложенной схемы профилактики представляется целесообразным и патогенетически обоснованным.
Сведения об авторах:
Сулима Анна Николаевна — д.м.н., профессор кафедры акушерства, гинекологии и перинатологии № 1 Медицинской академии имени С.И. Георгиевского ФГАОУ ВО «КФУ им. В.И. Вернадского»; 295007, Россия, г. Симферополь, просп. Академика Вернадского, д. 4; ORCID iD 0000-0002-2671-6985.
Пучкина Галина Анатольевна — ассистент кафедры акушерства, гинекологии и перинатологии № 1 Медицинской академии имени С.И. Георгиевского ФГАОУ ВО «КФУ им. В.И. Вернадского»; 295007, Россия, г. Симферополь, просп. Академика Вернадского, д. 4; ORCID iD 0000-0002-8882-8317.
Контактная информация: Галина Анатольевна Пучкина, e-mail: puchkina.g.a@mail.ru. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 11.12.2020, поступила после рецензирования 13.01.2021, принята в печать 05.02.2021.
About the authors:
Anna N. Sulima — Doct. of Sci. (Med.), professor of the Department of Obstetrics, Gynecology, and Perinatology No. 1, S.I. Georgievskiy Medical Academy of V.I. Vernadskiy Crimean State University; 4, Academician Vernadskiy av., Simferopol, 295007, Russian Federation; ORCID iD 0000-0002-2671-6985.
Galina A. Puchkina — Assistant of the Department of Obstetrics, Gynecology, and Perinatology No. 1, S.I. Georgievskiy Medical Academy of V.I. Vernadskiy Crimean State University; 4, Academician Vernadskiy av., Simferopol, 295007, Russian Federation; ORCID iD 0000-0002-8882-8317.
Contact information: Galina A. Puchkina, e-mail: puchkina.g.a@mail.ru. Financial Disclosure: no authors have a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 11.12.2020, revised 13.01.2021, accepted 05.02.2021.
.
Информация с rmj.ru