Введение
Внебольничные пневмонии (ВП) остаются одной из ведущих причин госпитализации и летальности во всем мире, особенно среди пациентов пожилого возраста с коморбидной патологией. Пандемия COVID-19 оказала существенное влияние на эпидемиологию респираторных инфекций, расширив как спектр возбудителей, так и характер воспалительного ответа [1–4].
Современные представления о последствиях COVID-19 включают разграничение временных периодов: острый период (до 4 нед.), подострый лонг-ковид (4–12 нед.) и постковидный синдром (от 12 нед. до 12 мес.), что соответствует рекомендациям ВОЗ (2021)[1]
и национальным клиническим руководствам (2022)[2]. Таким образом, исследования в настоящее время преимущественно сосредоточены на изучении последствий перенесенной новой коронавирусной инфекции (НКИ) и прямых последствий вирусного повреждения в течение первого года: фиброзных изменений [2, 5], нарушений альвеолярно-капиллярной диффузии [6, 7] и иммунной дисрегуляции [8], тогда как отдаленные эффекты (более года) остаются недостаточно изученными [1, 9, 10]. Настоящее время можно обозначить как постпандемический период. Широко распространены отдаленные последствия инфекции, включая персистирующие функциональные нарушения (астения, когнитивный дефицит, кардиореспираторная дисфункция), структурные изменения в легких (интерстициальные поражения, локальный или диффузный фиброз) и повышенный риск тромбоэмболий, аутоиммунных и нейродегенеративных заболеваний [1, 2, 5].
Актуальны вопросы о влиянии последствий перенесенной НКИ на эпидемиологию респираторных патологий: риск развития и течение пневмоний различной этиологии, роль остаточных изменений в легочной ткани, а также изменение сезонности и спектра возбудителей ОРВИ [3, 4, 11]. Так, у детей в постпандемический период сохраняется преобладание сегментарных и очаговых форм со среднетяжелым течением [12]. У взрослых пациентов с постковидными изменениями пневмонии протекают тяжелее, отмечена связь с остаточными фиброзными изменениями и иммунной дисфункцией [13]. В качестве новых терапевтических стратегий для коррекции последствий коронавирусного поражения легких предлагается антифибротическая терапия [14], респираторная реабилитация [15], иммуномодулирующая терапия [16].
Цель исследования: провести сравнительный анализ особенностей ВП в постпандемический период у пациентов с различным анамнезом по ранее перенесенной НКИ.
Содержание статьи
Материал и методы
В сравнительное аналитическое ретроспективное исследование включено 110 пациентов с диагнозом ВП, госпитализированных в период с января по апрель 2025 г. Всем пациентам диагноз ВП установлен в соответствии с действующими клиническими рекомендациями[3]. Критериями бактериальной пневмонии были: острое начало, лихорадка >38 °C, гнойная мокрота, лейкоцитоз >10×109/л, нейтрофилез, сдвиг формулы влево, локальные крепитация или хрипы, инфильтрация, положительный эффект от антибиотиков. Критериями вирусной пневмонии были: постепенное начало на фоне ОРВИ, сухой кашель, скудная мокрота, лейкопения или нормальные лейкоциты, лимфоцитоз, диффузные хрипы, наличие паттерна «матового стекла», отсутствие эффекта от антибиотиков. Критериями вирусно-бактериальной пневмонии были: начало как при ОРВИ с последующим ухудшением, вторая волна лихорадки, усиление кашля, гнойная мокрота, лейкоцитоз после лейкопении, смешанные хрипы при аускультации, а также во всех случаях — микробиологическое подтверждение (полимеразная цепная реакция (ПЦР), посевы).
Критериями включения в исследование служили: возраст старше 18 лет и соответствие диагностическим критериям ВП. Критерии исключения: госпитальные пневмонии, активный туберкулез, онкологические заболевания.
Работа выполнена в рамках комплексной научной темы кафедры фтизиатрии и пульмонологии ФГБОУ ВО СамГМУ Минздрава России «Поражение легких инфекционной этиологии. Совершенствование методов выявления, диагностики и лечения» (14.05.2021). НИОКТР № 121051700033-3.
Все пациенты были разделены на 3 группы в зависимости от анамнеза по перенесенной НКИ: группа 1 (n=40) — пациенты с НКИ в анамнезе и подтвержденным по данным компьютерной томографии (КТ) поражением легочной ткани; группа 2 (n=40) — пациенты с перенесенной НКИ без признаков поражения легких. Все случаи НКИ подтверждены положительным ПЦР-тестом на SARS-CoV-2. Группа 3 (контрольная) (n=30) — пациенты без НКИ в анамнезе и с отрицательным ПЦР-тестом на SARS-CoV-2 при госпитализации.
Клиническое обследование включало оценку жалоб, физикальный осмотр, анамнез, а также инструментальные исследования. Лучевые методы обследования: рентгенография органов грудной клетки (ОГК) в двух проекциях, по показаниям — КТ ОГК. В приемном отделении всем пациентам брали мазок из зева и полости носа с последующим проведением ПЦР-теста на SARS-CoV-2. Лабораторная диагностика: общий анализ крови с определением уровня лейкоцитов, лимфоцитов, тромбоцитов, СОЭ; биохимическое исследование крови (C-реактивный белок (СРБ), D-димер, фибриноген, показатели функции печени и почек); обследование на микобактерии туберкулеза методом микроскопии по Цилю — Нильсену трехкратно.
Статистическая обработка данных выполнена с использованием программы Medcalc 19.2.6. Проверка нормальности распределения проведена с помощью критерия Шапиро — Уилка. Распределение большинства показателей отличалось от нормального, для дальнейшего анализа применялись непараметрические методы. Количественные данные представлены в виде медианы и квартилей [Me (Q1; Q3)]. Качественные признаки представлены в виде абсолютных (n) и относительных (%) частот. При сравнении трех независимых групп применяли критерий Краскела — Уоллиса с последующим попарным сравнением групп с помощью апостериорного теста Данна (post-hoc анализ) для коррекции множественных сравнений. Для анализа различий между группами по качественным показателям использовали анализ таблиц сопряженности (четырехпольных таблиц) с применением критерия χ2 Пирсона и точный критерий Фишера для значений менее 10 с поправкой Бонферрони на множественные сравнения. Статистически значимыми считали различия при достигнутом уровне значимости p<0,05.
Результаты исследования
Пациенты трех изучаемых групп сопоставимы по возрасту: в группе 1 — 48,4 [33,8; 62,5] года, в группе 2 — 52,4 [33,6; 62,4] года, в группе 3 — 54,5 [35; 66] года (р=0,38).
Анализ клинических проявлений и жалоб пациентов выявил ряд общих для всех трех групп характерных симптомов ВП. Часть из них, такие как лихорадка, одышка и кашель, проявлялись практически с одинаковой частотой. Но также были обнаружены различия в проявлениях и течении заболевания. Так, при поступлении среди общих симптомов межгрупповые различия наблюдались по встречаемости жалоб на слабость, заложенность в грудной клетке и миалгии. Кровохарканье отмечали исключительно в группах 1 и 2 с перенесенной НКИ (табл. 1).
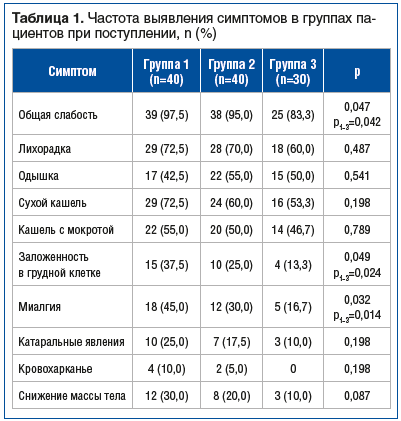
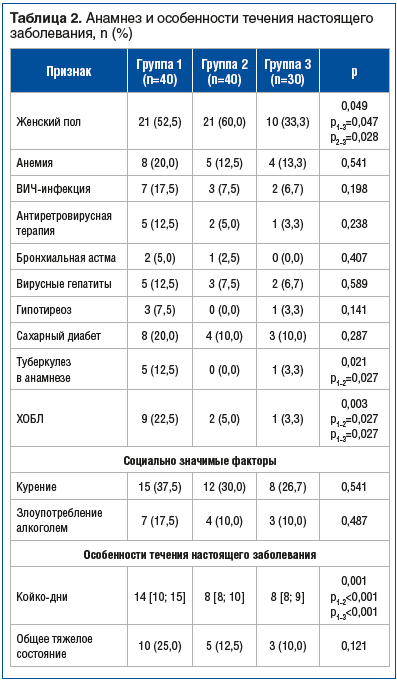
Социально-демографические характеристики и коморбидный фон также имели различия. Доля лиц женского пола в группе 3 была статистически значимо ниже, чем в группах 1 и 2. В группе 1 чаще встречались хроническая обструктивная болезнь легких (ХОБЛ) (по сравнению с группами 2 и 3) и туберкулез в анамнезе (по сравнению с группой 2). Также в группе 1 отмечалась большая продолжительность госпитализации относительно групп 2 и 3 (табл. 2).
При анализе лабораторных показателей выявлена отчетливая динамика воспалительных маркеров. Отмечено прогрессивное снижение уровня лимфоцитов от группы 1 к группе 3 со статистически значимыми различиями при сравнении всех трех групп. Наиболее выраженные изменения наблюдались в уровнях СРБ и фибриногена, которые последовательно нарастали от группы 1 к группе 3 со статистически значимыми различиями между всеми сравниваемыми группами. Все данные приведены в таблице 3.
![Таблица 3. Лабораторные показатели, Me [Q1; Q3] Таблица 3. Лабораторные показатели, Me [Q1; Q3]](https://medblog.su/wp-content/uploads/2026/04/1776213346_530_Osobennosti-vnebolnichnoj-pnevmonii-u-patsientov-s-razlichnym-anamnezom-po-ranee.png)
В настоящую госпитализацию выявлен положительный ПЦР-тест на SARS-CoV-2 в 9,1% (10/110) случаев, все пациенты имели в анамнезе ранее перенесенную НКИ. С учетом клинической симптоматики эти случаи были расценены как вирусно-бактериальная пневмония, пациенты проходили лечение в специально отведенных палатах, в соответствии с актуальными клиническими рекомендациями3.
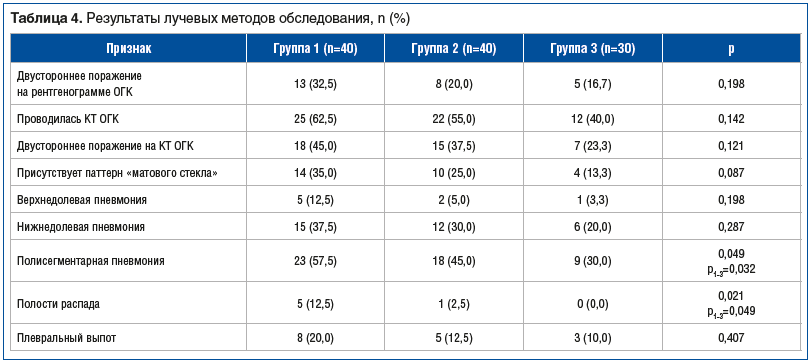
Данные лучевых исследований показали, что у пациентов с поражением легких в анамнезе (группа 1) чаще выявляли полисегментарное поражение и полости распада при текущем заболевании. Полисегментарная пневмония статистически значимо чаще встречалась в группе 1 по сравнению с группой 3 (p=0,032), тогда как группа 2 занимала промежуточное положение и не отличалась от групп 1 и 3. Также в группе 1 чаще, чем в группе 3 (p=0,049), выявлялись полости распада; в группе 2 данный признак встречался лишь в единичном случае (2,5%), что не привело к статистически значимому различию с другими группами. По остальным рентгенологическим и КТ-признакам межгрупповых различий не получено (табл. 4).
Обсуждение
Наблюдение пациентов с ВП в постпандемический период выявило значимые различия в клинико-лабораторных характеристиках пациентов и течении заболевания в зависимости от анамнеза по перенесенной НКИ.
Наиболее тяжелые проявления наблюдались у больных с поражением легких в анамнезе (группа 1): у них чаще встречались полисегментарные пневмонии (57,5% против 30% в группе 3), полости распада (12,5% против 0% в группе 3), им требовалась более длительная госпитализация (14 дней против 8 дней) относительно пациентов группы 3 без НКИ в анамнезе. Ответная реакция на лечение у пациентов группы 1 с НКИ и поражением легких в анамнезе была отсроченной по сравнению с группой 3 в среднем на 3–4 дня. Это подтверждает выводы С. Roig-Marti [5] о связи постковидных изменений с более длительным восстановлением. Выявленная связь между поражением легких в анамнезе и полисегментарным поражением при текущей ВП у пациентов группы 1 согласуется с данными В.П. Золотницкой [2] о роли фиброза в прогрессировании респираторной патологии.
Группа 1 с НКИ и поражением легких в анамнезе характеризовалась наибольшей частотой встречаемости ХОБЛ (22,5%) по сравнению как с группой 2 (5,0%, p=0,027), так и с группой 3 (3,3%, p=0,027). Также в группе 1 чаще встречался туберкулез в анамнезе (12,5%) относительно группы 2 (0%, p=0,027), различий с группой 3 (3,3%, р=0,67) не выявлено.
Жалобы пациентов имели некоторые особенности, связанные с перенесенной ранее НКИ. В группе 1, включавшей пациентов с НКИ и поражением легких в анамнезе, статистически значимо чаще встречались жалобы на общую слабость (97,5% против 83,3% в группе 3, p=0,047), ощущение заложенности в грудной клетке (37,5% против 13,3% в группе 3, p=0,049) и миалгии (45,0% против 16,7% в группе 3, p=0,032). Группа 2 (пациенты с НКИ без поражения легких в анамнезе) по частоте указанных жалоб занимала промежуточное положение и статистически значимо не отличалась от групп 1 и 3. Большая частота миалгий в группе 1 может быть связана как с длительным воспалением после НКИ [6], так и с нейротропностью SARS-CoV-2 [8]. Более высокая частота жалоб на заложенность в грудной клетке у пациентов группы 1, вероятно, отражает наличие остаточных фиброзных изменений [2, 10] и дисфункцию дыхательной мускулатуры [17].
Кровохарканье встречалось исключительно у пациентов с перенесенной НКИ (10% в группе 1 и 5% в группе 2), что, вероятно, отражает сохраняющиеся сосудистые изменения в легочной ткани после перенесенного COVID-19 из-за длительной персистенции микроангиопатий после коронавирусной инфекции [2].
При этом классические и основные симптомы пневмонии, такие как лихорадка (p=0,487) и характер кашля (р=0,789), не показали статистически значимых различий между группами.
На основании лабораторных данных в нашем исследовании у пациентов группы 3 без НКИ в анамнезе выявлено более выраженное системное воспаление, о чем свидетельствовали значимо повышенные уровни СРБ (86,9 мг/л в группе 3 против 6,7 мг/л в группе 1 с постковидными изменениями, р<0,001) и фибриногена (8,5 г/л против 3,2 г/л, р<0,001). Это может отражать неконтролируемую активацию провоспалительных цитокинов (IL-6, TNF-α) при первичном иммунном ответе на бактериальную инфекцию, что согласуется с данными R. Dharra [18]. В то же время у пациентов с перенесенной НКИ без поражения легких (группа 2) отмечалось менее выраженное воспаление, что может быть связано с формированием тренированного иммунитета, описанного J.M. Brueggeman [19].
Лимфопения у пациентов группы 1 с поражением легких в анамнезе (34% в группе 1 против 16,9% в группе 3, р=0,002) и повышенный уровень лейкоцитов (11,1×109/л в группе 1 против 6,9×109/л в группе 3, р=0,005) могут отражать длительную иммунную дисфункцию после COVID-19, описанную в работах Т.Н. Биличенко [8] и Е.С.А. Vreeman [10].
Заключение
Проведенное исследование показало влияние перенесенной НКИ на течение текущей ВП в постпандемический период. Оно характеризуется большей выраженностью клинических и рентгенологических проявлений, более длительным откликом на лечение при менее выраженных воспалительных изменениях в крови. Среди лиц с НКИ в анамнезе может быть положительный ПЦР-тест на SARS-CoV-2 при отсутствии симптоматики COVID-19, чаще встречаются сопутствующая бронхолегочная патология и фиброзные изменения в легких. Важно при поступлении пациентов с ВП и перенесенной НКИ в анамнезе учитывать возможное отсутствие корреляции между выраженностью клинико-рентгенологических симптомов и гематологическими показателями. Требуется дифференцированный подход к ведению пациентов с учетом особенностей перенесенной ковид-пневмонии: при наличии остаточных изменений в легочной ткани необходимо более длительное лечение.
Полный список литературы Вы можете найти на сайте http://www.rmj.ru
[1] World Health Organisation (WHO). A clinical case definition of post COVID-19 condition by a Delphi consensus, 6 October 2021. (Electronic resource.) URL: https://iris.who.int/server/api/core/bitstreams/53c01712-a322-446e-ad9f-4e078b757267/content (дата обращения: 20.12.2025).
[2] Методические рекомендации. Особенности течения Long-COVID инфекции. Терапевтические и реабилитационные мероприятия. (Электронный ресурс.) URL: https://www.rnmot.ru/public/ uploads/2022/rnmot (дата обращения: 20.12.2025).
[3] Клинические рекомендации Минздрава России. Внебольничная пневмония у взрослых. 2024. (Электронный ресурс.) URL: URL: https://cr.minzdrav.gov.ru/view-cr/654_2 (дата обращения: 20.12.2025).
Информация с rmj.ru