Содержание статьи
Нарушение ритма и проводимости при дисплазии соединительной
ткани сердца у работников железнодорожного транспорта
И. В. Андрющенко, кандидат медицинских наук
Е. В. Малинина
ГБОУ ВПО ТГМУ МЗ РФ, Владивосток
Синдром дисплазии соединительной ткани сердца (ДСТС) объединяет
многочисленную группу аномалий соединительнотканного каркаса сердца и
заслуживает особого внимания ввиду его большой распространенности и значимости
клинико-функциональных проявлений. Широкое распространение, прогредиентное
течение и полиоорганность поражения при дисплазии соединительной ткани делают ее
существенной медико-социальной проблемой. Синдром ДСТС привлекает пристальное
внимание исследователей также в связи с риском развития серьезных осложнений,
таких как инфекционный эндокардит, тромбоэмболии, аритмии, которые могут
являться причинами внезапной смерти больных [1]. Наряду с этим частота
встречаемости (от 50% до 90%) и широта спектра аритмий сердца при наследственной
ДСТС остаются до сих пор сложной проблемой аритмологии. Последнее десятилетие ХХ
столетия ознаменовалось рождением нового направления — генетической кардиологии,
интегрирующей концепции и технологии молекулярной генетики для познания
этиологии, патогенеза и механизмов клинического полиморфизма нарушений
сердечного ритма и проводимости. С позиций клинической патофизиологии среди
значительного количества гипотез патогенеза нарушений сердечного ритма и
проводимости при ДСТС наиболее рациональными являются следующие.
1. Гипотеза вегетативной, нейропсихогенной и эндокринной дисрегуляции,
которая формирует дисфункцию синоатриального узла, активирует
суправентрикулярные и желудочковые центры латентного автоматизма, меняет
рефрактерность проведения импульса по атриовентрикулярному соединению и системе
Гиса–Пуркинье. Установлено, что клетки, которые расположены в створках
митрального клапана, при ДСТС в условиях гиперкатехолемии и симпатикотонии
формируют спонтанную автоматическую импульсацию, проводящуюся на ближайшие
отделы миокарда предсердий. Клетки атриовентрикулярного соединения и митрального
клапана имеют эмбриологическое сродство, поэтому даже при постоянной
эктопической активности могут быть причиной реализации различных видов
суправентрикулярных аритмий сердца.
2. Эндогенный патофизиологический механизм «механической стимуляции»
триггерной активности при ДСТС. Система наведения может сработать в любой точке
миокарда и проводящей системы при натяжении хорд, папиллярных мышц, провисающих
створок митрального или трехстворчатого клапанов. Возможно возникновение
ситуации, когда в результате рефлекторного спазма коронарной артерии,
преимущественно при провисании задней створки митрального клапана, формируется
локальная ишемия миокарда, следствием которой является активация центра
латентного автоматизма. Многочисленными исследованиями установлено, что
аномальные («ложные») хорды левого желудочка, простирающиеся от задненижней
стенки до межжелудочковой перегородки, являются аритмогенным морфологическим
субстратом для пароксизмальной желудочковой тахикардии и желудочковой
экстрасистолии [2, 3].
3. Генетически детерминированное соединительнотканное ремоделирование
клапанного аппарата сердца (пролапс митрального, трехстворчатого клапана,
легочных вен) иди отдельных камер (предсердий, желудочков) довольно часто
является основой аритмогенного морфологического субстрата эндогенных
электрогенетических механизмов macro re-entry или micro re-entry, а также
триггерной пейсмекерной активности. Термин «ремоделирование сердца» введен в
клиническую практику более 20 лет назад и используется в современной медицине
для обозначения процесса, возникающего под действием наследственных и
приобретенных патологических факторов, приводящего к нарушению биологического
развития тканей и к структурно-геометрическим изменениям предсердий и
желудочков. Структурно-функциональное ремоделирование при наследственной ДСТС
является довольно сложной и не до конца изученной проблемой современной
кардиологии и аритмологии. К сегодняшнему дню в отечественной медицине имеются
лишь единичные исследования, посвященные электромеханическому ремоделированию
левого желудочка при наследственной ДСТС [4]. Возникновение и бурное развитие
представлений о ДСТС стало возможным благодаря широкому внедрению в медицинскую
практику ЭхоКГ-исследования. Чувствительность и специфичность метода составляет
87–96% и 87–100% соответственно. Среди висцеральных маркеров
недифференцированной дисплазии соединительной ткани к настоящему времени
наиболее изученными являются пролапс митрального клапана (ПМК) и аномально
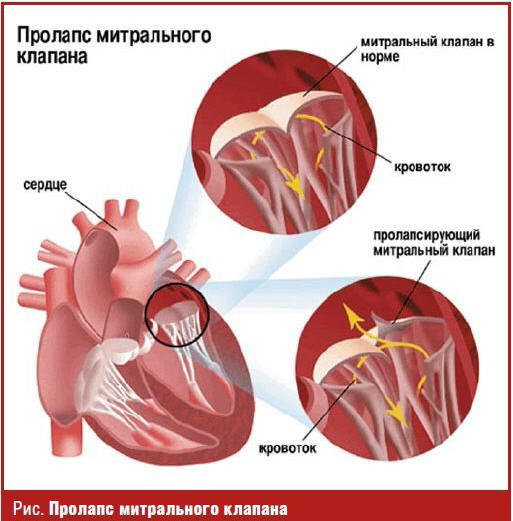
расположенные хорды желудочков (АХЖ) [3, 5]. Под пролапсом понимают прогибание
одной или обеих створок митрального и/или других клапанов сердца в направлении
проксимально расположенной камеры сердца (рис.). Применительно к ПМК речь идет о
прогибании створок в полость левого предсердия. Первичный ПМК — самостоятельный
синдром, сформировавшийся в результате врожденного нарушения фибриллогенеза.
Идентифицирован ген аутосомно-доминантного миксоматозного ПМК (157700),
локализованный на коротком плече 16-й хромосомы [6]. Гистологически у
большинства лиц с ПМК выявляется миксоматозное повреждение клапанных структур
сердца и проводящей системы сердца. При этом определяются диффузное поражение
фиброзного слоя, деструкция и фрагментация коллагеновых волокон, усиленное
накопление гликозаминогликанов во внеклеточной матрице, избыточное накопление
коллагена III типа. В итоге значительно снижается плотность миксоматозно
измененной ткани. Лишенные нормальной плотности, с нарушенной архитектоникой
коллагеновых фибрилл, «избыточные» миксоматозные створки пролабируют в полость
левого предсердия даже при нормальном уровне внутрижелудочкового давления [1,
6]. Миксоматозная дегенерация створок и хорд прогрессирует с возрастом, являясь
одной из основных причин перфорации створок и/или разрыва хорд митрального
клапана у лиц старшего возраста [7].
ПМК часто сопровождается митральной регургитацией (МР), выявляемой с помощью
допплер-ЭхоКГ. Чем выше степень провисания створок, тем вероятнее развитие МР,
которая определяет тяжесть течения ПМК. Кроме того, риск развития других
осложнений ПМК, таких как внезапная смерть, инфекционный эндокардит,
желудочковые аритмии, возрастает с увеличением степени МР.
У больных ПМК часто наблюдаются различные нарушения ритма и проводимости. По
данным разных авторов, желудочковая экстрасистолия (ЖЭС) встречается в 18–90%
случаев, наджелудочковая экстрасистолия (НЖЭС) — в 16–80%, синоаурикулярные
блокады — в 3,2–5%, атриовентрикулярные блокады — в 0,9–9% случаев [2, 4, 8,
9]. Установлено, что пациенты с идиопатическим ПМК и ЭхоКГ-критериями и/или
аномальной тракцией папиллярных мышц 8 мм и более имеют повышенный риск
возникновения желудочковой аритмии. У больных с ПМК на фоне выраженной
аномальной тракции папиллярных мышц желудочковые экстрасистолы высоких градаций
по Лауну регистрируется в 50% случаев. Вероятно, выраженная аномальная тракция
папиллярных мышц вызывает электрофизиологическую нестабильность локального
участка миокарда левого желудочка, предрасполагающую к желудочковым аритмиям.
Возникновение наджелудочковых экстрасистол связывают с увеличением и изменением
электрической активности клеток левого предсердия, подвергающегося раздражению в
период систолы пролабирующей створкой митрального клапана и/или струей
митральной регургитации.
Неоднозначная клиническая симптоматика недифференцированных ДСТС, отсутствие
четких диагностических критериев, противоречивые представления о механизмах
формирования выявляемых синдромов свидетельствуют о необходимости изучения таких
наиболее частых проявлений дисплазии соединительной ткани, как ПМК и АХЖ.
Целью настоящей работы было изучение аритмогенных свойств ДСТС у работников
железнодорожного транспорта. Частота нарушений ритма и проводимости сердца
оценивалась по результатам холтеровского мониторирования ЭКГ. Поводом для
госпитализации обследованных служило выявление аритмий на ЭКГ во время
профосмотра.
Материалы и методы исследования
При анализе историй болезни кардиологического отделения за 3 года выявлено 46
пациентов, имеющих ДСТС. 43,5% обследованных имели ПМК, 56,5% — аномальные хорды
левого желудочка (АХЛЖ). Наиболее часто ДСТС выявлялись в возрастных группах
26–29 лет (32%), 35–39 лет (26,1%) и 30–34 лет (13%). Достоверно чаще ДСТС
регистрировались у мужчин (91,3% случаев), нежели у женщин, что, по-видимому,
обусловлено превалированием мужского контингента обследуемых. Пролапс
митрального клапана выявили у 80% мужчин и 20% женщин, наиболее часто — в 60%
случаев он регистрировался в возрастной группе 30–39 лет. Аритмии и нарушения
проводимости при ПМК обнаруживают достаточно часто, по данным различных авторов,
от 50% до 70% случаев [8–11]. Диапазон выявляемых аритмий отличается
разнообразием (желудочковая и предсердная экстрасистолия, пароксизмальная
наджелудочковая тахикардия, постоянная и пароксизмальная формы фибрилляции
предсердий, желудочковые тахикардии, атриовентрикулярные блокады, синдром
слабости синусового узла и Вольфа–Паркинсона–Уайта [2, 8].
Аномальные хорды левого желудочка в подавляющем большинстве случаев также
регистрировали у мужчин (92,6% случаев) в возрастной группе 20–29 лет у 55,6%
обследованных, в возрастной группе 30–39 лет — в 25,9% случаев. Установлено, что
АХЛЖ способны увеличивать риск развития электрической нестабильности миокарда
[9].
Обсуждение
Согласно данным литературы психовегетативные расстройства являются наиболее
частыми внесердечными симптомами ПМК. К ним относятся: астенические
расстройства, повышенная психомоторная возбудимость, необоснованная тревога и
страх [10, 12–14]. На основании проведенного анализа встречаемости клинических
симптомов у пациентов с ДСТС установлено, что в клинической картине доминировали
жалобы на общую слабость и утомляемость (17,4%), учащенное сердцебиение (15,2%),
колющие или давящие боли в области сердца (8,7%), головокружение (6,5%) и
вегетативные пароксизмы (6,5%). Бессимптомный вариант ДСТС наблюдался у 63%
обследованных. Гораздо реже и с одинаковой частотой (в 2,2% случаев) у больных
имели место обмороки, одышка, перебои в работе сердца, головные боли. Из
сопутствующих поражений внутренних органов на фоне ДСТС наблюдались: нефроптоз
(4,3%), спонтанные геморрагии (10,9%), нейроциркуляторная дистония (4,3%).
При физикальном обследовании у 90% больных с ПМК регистрировался
систолический шум на верхушке сердца. При ЭхоКГ систолическое смещение передней
створки митрального клапана наблюдалось у 75% больных: без регургитации у 55%
больных, с регургитацией у 20% больных. Систоличесое смещение обоих створок
имело место у 20% пациентов с ПМК: без регургитации у 80%, с регургитацией у
20%. У всех обследованных обнаружена I степень выбухания митрального клапана.
Частота нарушений ритма и проводимости оценивалась по результатам
холтеровского мониторирования ЭКГ. Наиболее часто регистрировались одиночные
желудочковые (28,3%) и предсердные (26,1%) экстрасистолы, синдром ранней
реполяризации желудочков — 23,5% и укорочение интервала PQ (19,6%). Гораздо реже
встречались: синусовая тахикардия (10,9%), синусовая аритмия (6,5%), синдром
слабости синусового узла (4,3% — у мужчин в возрастной группе 30–39 лет),
сложные нарушения ритма и проводимости (более двух — 15,2%).
Выводы
Таким образом, нарушения ритма при ДСТС касаются всех класификационных
механизмов аритмий и встречаются более чем в 90% случаев. Среди широкого спектра
различных нарушений ритма и проводимости сердца особенно часты желудочковые и
суправентрикулярные экстрасистолы, вегетативная дисфункция синусового узла и
синдром укорочения интервала PQ, свидетельствующий о наличии добавочных
проводящих путей. Высокая частота сочетания добавочных проводящих путей и ПМК,
по-видимому, не являются случайным совпадением часто встречающихся аномалий, а
должны рассматриваться как взаимосвязанные явления, свойственные ДСТС. Некоторые
формы аритмий способны значительно ухудшать качество жизни пациентов и,
следовательно, требуют медикаментозной коррекции. В связи с вышесказанным ранняя
диагностика нарушений ритма и проводимости при ДСТС приобретает особое значение.
Всем пациентам с ПМК и ЛХЛЖ следует проводить ЭКГ-исследование, а при наличии
жалоб на сердцебиение и перебои — 24-часовое мониторирование ЭКГ. Доказанная
аритмогенность ДСТС имеет большое практическое значение для обследуемого
контингента клиники, работающей в системе железнодорожной медицины. Между тем
вопросы принятия решений о профессиональной пригодности лиц с ПМК и ложными
хордами левого желудочка при медицинском отборе для освоения профессий
повышенного риска, обеспечивающих безопасность движения поездов, остаются
недостаточно разработанными. Совершенно понятно, что более жесткий отбор при
приеме на работу, связанную с обеспечением безопасности движения
железнодорожного транспорта, мог бы в последующем предотвратить много личных
трагедий, связанных с необходимостью отстранения от профессиональной
деятельности из-за появления и прогрессирования симптомов нарушений ритма и
проводимости у лиц с ДСТС.
Литература
-
Трисветова Е. Л., Бова А. А. Малые аномалии сердца // Клин. мед.
2002. 1: 9–15. -
Мартынов А. И., Степура О. Б., Остроумова О. Д. и др. Результаты
суточного мониторирования артериального давления у лиц с пролабированием
митрального клапана и аномально расположенными хордами // Тер. арх. 2000; 4;
34–40. -
Сумароков А. В., Домницкая Т. М., Овчаренко К. И. и др. Аномально
расположенные хорды в полости левого желудочка в комплексе проявлений малых
аномалий соединительной ткани // Тер. Архив. 1998; 10; 143–145. -
Яковлев В. М., Карпов Р. С., Белан Ю. Б. Нарушение ритма и
проводимости при соединительнотканной дисплазии сердца. Омск: Изд-во
«Агентство Курьер», 2001. 160 с. -
Татаркин А. А. Синдром соединительнотканной дисплазии.
Владивосток, 2007. -
Кадурина Т. И., Горбунова В. Н. Дисплазия соединительной ткани.
СПб: ЭЛБИ, 2009. 713 с. -
Мутафьян О. А. Пороки и малые аномалии сердца у детей и
подростков. СПб: Издательский дом СПб МАПО, 2005. 480 с. -
Гизатулина Т. П., Кузнецов В. А., Кузнецова Н. И. и др. Суточное
распределение желудочковых экстрасистол в связи с наличием добавочной хорды в
левом желудочке и пролапса митрального клапана // Кардиология. 1995; 35 (2):
55–59. -
Земцовский Э. В. Соединительнотканные дисплазии сердца. СПб,
2000. -
Мартынов А. И., Смулевич А. В., Степура О. В. и др.
Пролабирование митрального клапана как психосоматическая проблема. Обзор //
Тер. арх. 2000; 10: 27–30. -
Миллер О. Н., Бондарева З. К. Предикторы возникновения
желудочковых тахикардий у больных с пролапсом митрального клапана // Рос.
кардиолог. журн. 1997; 3: 8–13. -
Смольнова Т. Ю., Буянова С. Н., Савельев С. В. и др.
Фенотипический симптомокомплекс дисплазии соединительной ткани у женщин //
Клин. мед. 2003; 8: 42–48. -
Фомин В. В. Варианты клинического течения пролапса митрального
клапана // Клин. мед. 2000; 2: 57–61. -
Домницкая Т. М., Алехин М. Н., Сидоренко Б. А. и др.
Использование М-режима тканевого допплеровского исследования для оценки
локальной диастолической функции левого желудочка у детей с аномально
расположенными хордами сердца // Кардиология. 2000; 5: 39–41.
Статья опубликована в журнале
Лечащий Врач
материал MedLinks.ru