Актуальность
Узловые образования щитовидной железы (ЩЖ) широко распространены в популяции: они встречаются в 16–67% случаев по данным ультразвукового исследования (УЗИ), в 35–50% — по данным аутопсии [1]. При выявлении узлов ЩЖ необходимо исключить рак щитовидной железы (РЩЖ), который встречается в 7–15% случаев в зависимости от возраста, пола, наличия облучения в анамнезе, семейного анамнеза и других факторов [2].
Рак щитовидной железы занимает первое место по распространенности среди злокачественных новообразований эндокринных желез и составляет 0,5% в общей структуре онкологических заболеваний и до 5% среди опухолей головы и шеи [3]. Заболеваемость РЩЖ в России составляет 1,7–7,6 на 100 000 [4]. Пик заболеваемости приходится на возраст 40–50 лет [5].
В структуре заболеваемости РЩЖ около 75% составляет папиллярный рак, 15% — фолликулярный, 2–5% — медуллярный, около 5% — низкодифференцированный рак, в том числе анапластический.
Выявляемость РЩЖ в последние десятилетия заметно выросла: так, по данным исследования, проведенного в Южной Корее, частота диагностики злокачественных образований ЩЖ выросла с 6,4 до 40,7 на 100 000 человек в год в период с 1999 по 2008 г. В 2009 г. РЩЖ стал наиболее часто выявляемым типом злокачественных опухолей в Южной Корее [6]. Этот феномен связан в большинстве случаев с улучшением диагностики и внедрением УЗИ ЩЖ, широкой распространенностью профилактических осмотров здоровых лиц, а также может быть обуслов лен действием неблагоприятных факторов внешней среды, в частности ионизирующей радиации.
Вместе с тем рост числа выявленных случаев РЩЖ и последующих за этим тиреоидэктомий в Южной Корее не привел к уменьшению смертности, при этом закономерно увеличилось число послеоперационных осложнений, значительно выросли экономические расходы системы здравоохранения. Аналогичные тенденции отмечаются и в других развитых странах, например во Франции и США [6–8].
В настоящее время ведется поиск малоинвазивных методов, позволяющих на дооперационном этапе определить злокачественный потенциал узловых образований ЩЖ и, таким образом, избежать ненужных оперативных вмешательств.
Методы оценки злокачественного потенциала узловых образований щитовидной железы
Клиническая картина узлового зоба
Примерно в 50% случаев узлы выявляются при самостоятельной пальпации шеи, оставшиеся 50% — случайная находка при УЗИ [9]. Основные задачи, требующие решения при первичном обращении к врачу пациента с предполагаемым диагнозом узлового зоба, — оценка функции ЩЖ (определение уровня тиреотропного гормона, ТТГ), а также злокачественного потенциала узлового образования путем анализа жалоб, анамнеза, физикального обследования, данных лабораторно-инструментальных методов диагностики.
Чаще всего пациент предъявляет жалобы на наличие безболезненного образования на передней поверхности шеи, охриплость голоса, ощущение комка в горле, затруднение глотания [10].
Проводится оценка данных анамнеза, которые могут указывать на повышенный риск развития РЩЖ (облучение головы и шеи в детском и подростковом возрасте; семейный анамнез РЩЖ у родственников первой степени родства; быстрый рост узла в сочетании с дисфонией; обнаружение функционально активного узлового образования при выполнении позитронно-эмиссионной томографии с 18-фтордезоксиглюкозой, ФДГ-ПЭТ).
При физикальном обследова нии проводится оценка размеров, локализации и плотности узла. Выявление при пальпации плотного, малоподвижного, чаще безболезненного образования в проекции ЩЖ, спаянного с окружающими тканями, шейной лимфаденопатии может служить признаком злокачественной опухоли. Хотя клиническую значимость пальпации при узловом зобе нельзя отрицать, она не является надежным методом оценки размера и числа узловых образований [11]. Осмотр, оценка жалоб и анамнеза служат главным образом для выделения пациентов группы высокого риска по РЩЖ, которым необходимо проведение УЗИ.
Ультразвуковое исследование
Ультразвуковое исследование ЩЖ — доступный, высокоинформативный, неинвазивный метод исследования, характеризующийся отсутствием лучевой нагрузки, что позволяет проводить процедуру многократно и оценивать динамику роста узлов. Чувствительность УЗИ в диагностике РЩЖ составляет 69–100%, специфичность — 55–98,4%. Основным недостатком эхографии является зависимость от уровня подготовки специалиста, выполняющего исследование, класса используемой аппаратуры [12].
Несмотря на высокую разрешающую способность, УЗИ не следует использовать в популяции в качестве метода скрининга РЩЖ в связи с низкой эффективностью как с клинической, так и с финансовой позиции: метод позволяет выявлять большое число случаев узлового коллоидного зоба, ‘eeторый, как правило, не имеет клинического значения. Раннее выявление папиллярных микрокарцином (опухоли менее 1 см) не оказывает влияния на прогноз.
Основная роль УЗИ при узловом зобе — уточнение показаний к тонкоигольной аспирационной биопсии (ТАБ), навигация при ее выполнении, оценка местной распространенности процесса и состояния лимфоузлов для определения оптимального объема оперативного вмешательства [13].
Показания к выполнению УЗИ: 1) пальпируемое образование на шее; 2) увеличение шейных лимфоузлов; 3) семейный анамнез РЩЖ; 4) облучение головы и шеи в анамнезе; 5) паралич голосовой складки; 6) симптомы дисфагии; 7) узловые образования ЩЖ, случайно выявленные при ФДГ-ПЭТ; 8) операции по поводу РЩЖ в анамнезе [14].
Ультразвуковое исследование позволяет выявить широкий спектр разнообразных по эхографическим характеристикам и размерам узлов ЩЖ. Это создает трудности в оценке показаний к ТАБ. Подозрительными в отношении рака признаками являются: неровные края, наличие микрокальцинатов и вертикальная ориентация узла (специфичность более 90%) [2]. Однако каждый из указанных параметров, взятых отдельно, не обладает достаточной предсказательной ценностью, что послужило поводом к созданию классификации, оценивающей узлы ЩЖ по совокупности эхографических характеристик. С этой целью в 2009 г. E. Hovart et al. разработали УЗ-классификацию TIRADS (Thyroid Imaging Reporting and Data System). По результатам крупного проспективного исследования чувствительность классификации TIRADS при выявлении РЩЖ составила 88% [15]. Она оказалась сложной в применении в рутинной клинической практике, что послужило основанием для поиска других вариантов системы TIRADS (классификация Американской тиреоидологической ассоциации (ATA), Американского колледжа радиологии (ACR-TIRADS), Европейской тиреоидологической ассоциации (EU-TIRADS), Корейской системы (Kw-TIRADS) и др.) [2, 16–19].
В Российских рекомендациях по ведению дифференцированного РЩЖ предложено использовать классификацию Европейской тиреоидологической ассоциации (EU-TIRADS) (табл. 1) [14].
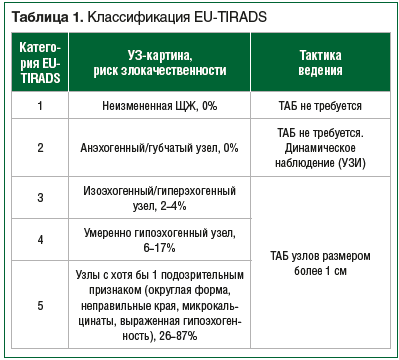
В исследовании Y. Sych et al. [20] продемонстрирована хорошая воспроизводимость и согласованность заключений между врачами УЗИ при использовании EU-TIRADS (коэффициент каппа Коэна 0,67). Чувствительность EU-TIRADS в диагностике РЩЖ составила 89,74–92,31%, специфичность — около 60%, что позволяет успешно применять ее в клинической практике.
Тем не менее продолжается поиск дополнительных УЗ-признаков, характерных для РЩЖ. В частности, широко распространена оценка кровотока в узлах, для чего используется цветовое допплеровское картирование (ЦДК). Это УЗ-технология, основанная на регистрации скорости кровотока и его распределении в тканях. В ретроспективном исследовании M. Cho et al. [21] было показано, что доброкачественные и злокачественные узлы достоверно различаются по типу васкуляризации, причем интранодулярный тип кровотока был независимым предиктором злокачественности. Методика ЦДК имеет ряд недостатков: неизбежные искажения изображения, фоновый шум, зависимость от угла постановки датчика. При оценке степени васкуляризации узлов крайне важны корректные настройки ультразвукового аппарата.
Чувствительность ЦДК в отображении сосудов может быть значительно повышена при использовании УЗИ с применением контрастных препаратов. Данные литературы по ультразвуковой визуализации ЩЖ с контрастным усилением противоречивы [12]. B. Zhang et al. [22] выявили достоверные различия в захвате контрастного вещества между доброкачественными (кольцевидный тип накопления) и злокачественными (гетерогенный тип) узлами и связали его с неравномерным ростом сосудов и распределением кровотока внутри злокачественных образований. Совместное использование контраст-усиленного УЗИ и оценки узловых образований по TIRADS увеличивает диагностическую точность с 90,3% до 96,0% по сравнению со стандартным УЗИ (р<0,01) [23].
Ультразвуковая эластография — вспомогательная методика при оценке узловых образований ЩЖ, основанная на измерении их эластических свойств (жесткости). Высокие показатели жесткости более характерны для злокачественных узлов. Метод продемонстрировал высокую чувс твительность (95,3%), специфичность (98,2%) и диагностическую точность (96%) для предоперационной диагностики РЩЖ [24].
В настоящее время применяются два метода — компрессионная эластография и эластография с использованием сдвиговых волн. Информативность эластографии зависит от квалификации и опыта врача УЗ-диагностики, требуется специальное обучение. Метод не заменяет стандартное УЗИ и является вспомогательным инструментом при отборе узлов, требующих проведения ТАБ. При наличии образований с неоднородной структурой рекомендовано проведение ТАБ участков с повышенной жесткостью по данным эластографии [25].
Тонкоигольная аспирационная биопсия
Тонкоигольная аспирационная биопсия (под УЗ-контролем является «золотым стандартом» дифференциальной диагностики узлов ЩЖ и обеспечивает высокие показатели чувствительности (65–98%) и специфичности (72–100%). Внедрение ТАБ в клиническую практику значительно снизило число ненужных операций у пациентов с доброкачественными узлами [26]. ТАБ проводится в случае, если размер узла ЩЖ равен или превышает 1 см. При образованиях менее 1 см, если пациент не относится к группе риска агрессивных форм РЩЖ, проведение ТАБ нецелесообразно, независимо от УЗ-характеристик [19].
В 2007 г. в Национальном институте рака США (г. Бетесда) была предложена классификация Bethesda для цитологических заключений узлов ЩЖ, в которой выделяют 6 диагностических категорий, различающихся по риску злокачественности и тактике ведения пациента. В 2017 г. классификация Bethesda была пересмотрена, риски злокачественности для каждой диагностической категории были уточнены на основе новых данных в области патологии ЩЖ [27]. В основе проведенной реклассификации лежат данные исследования Yu. Nikiforov et al., в ходе которого оценивалась частота неблагоприятных исходов в группах неинвазивного и инвазивного вариантов фолликулярного варианта папиллярного рака. Показано, что неинвазивный инкапсулированный e2ариант (encapsulated follicular variant of papillary thyroid carcinoma, EFVPTC) характеризуется неагрессивным течением и генетически отличается от инвазивных вариантов, что позволяет переименовать его в неинвазивную фолликулярную опухоль с ядрами папиллярного типа (noninvasive follicular thyroid neoplasm with papillary-like nuclear features, NIFTP) и проводить менее агрессивное лечение [28]. NIFTP составляет до 13% от общего числа случаев РЩЖ, изменение классификации Bethesda привело к снижению риска злокачественности для III и IV категорий [29].
Создание классификации Bethesda облегчило коммуникацию между цитологами, лечащими врачами (хирурги, эндокринологи) и радиологами, увеличило диагностическую точность и специфичность ТАБ, что привело к снижению числа операций на доброкачественных узлах ЩЖ [30]. Цитологическая категория Bethesda определяет дальнейшую тактику ведения (табл. 2).
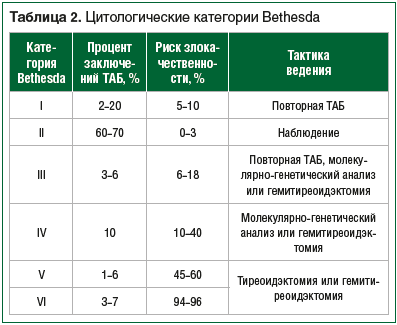
Узлы III и IV категории Bethesda наиболее сложны в плане оценки злокачественности. Узлы III категории (атипия неопределенного значения / фолликулярное образование неопределенного значения, atypia of undetermined significance / follicular lesion of undetermined significance, AUS/FLUS) по данным цитологического исследования содержат клетки с архитектурной и/или ядерной атипией (ядерные бороздки, увеличенные ядра с гипохромным хроматином, изменения контура и формы ядер), которая отличает их от доброкачественных узлов, но недостаточна для заключения о злокачественном характере образования. Вероятность РЩЖ составляет 6–18% при исключении NIFTP. Рекомендована повторная ТАБ, по результатам которой уточняются вероятность злокачественности и показания к оперативному лечению [31].
Образования категории IV (фолликулярная неоплазия / подозрение на фолликулярную неоплазию, follicular neoplasm or suspicious for a follicular neoplasm, FN/SFN) при цитологическом исследовании представляют собой скопление фолликулярных клеток, образующих микрофолликулы либо наслаивающихся друг на друга (нарушение архитектоники), но не имеющих ядерных изменений, характерных для папиллярного рака. FN/SFN выявляются в 10% всех пунктируемых узлов и имеют риск злокачественности 10–40% при исключении NIFTP.
В случае неинформативного/неопределенного заключения по данным ТАБ возможно проведение core-биопсии. Процедура выполняется под контролем УЗИ. Игла для core-биопсии состоит из стилета, обеспечивающего прохождение сквозь мягкие ткани, и режущей канюли, которая служит для забора образцов. Особенности строения иглы позволяют получить большой объем материала для гистологического, иммуногистохимического исследования, оценки капсуЦ bы узла. В работе M. Paja et al. [32] core-биопсия продемонстрировала большую чувствительность (96%) и специфичность (93,7%) в сравнении с повторной ТАБ для образований категории III. К недостаткам метода можно отнести отсутствие стандартизированной системы оценки образцов, а также техническую сложность метода в сравнении с ТАБ. Исследование должно выполняться опытным специалистом, большое значение имеет выбор оптимальной длины иглы и предварительна я оценка траектории ее введения при УЗИ, что повышает безопасность и эффективность процедуры [33].
Жидкостная цитология (ЖЦ) ЩЖ — метод диагностики, при котором клеточный материал из узла, получаемый при пункции, помещается в пробирку с консервирующим раствором, центрифугируется, с помощью автоматического прибора равномерно наносится на предметное стекло и окрашивается. Конечным результатом яв ляется готовый стеклопрепарат, в котором все клетки тонким слоем сосредоточены в центральной области размером 13–20 мм2. Метод позволяет лучше сохранять и транспортировать клеточный материал, а также применять дополнительные методы диагностики (молекулярно-генетические, иммуноцитохимические). При анализе фолликулярных образований возможно лучше оценить особенности строения ядер клеток, так как в мазке отсутствуют сгустки крови и фибрина [34]. Чувствительность ЖЦ составляет 67%, специфичность — 90%, точность — 78%, ТАБ — 74, 58, 67% соответственно. ЖЦ и ТАБ являются взаимно дополняющими друг друга методами, их совместное использование повышает диагностическую точность [4].
Молекулярно-генетические методы
Использование генетических маркеров может быть рассмотрено при ведении пациентов с узлами III и IV категорий Bethesda [13]. В частности, высокоспецифично исследование точечной мутации BRAFV600E (встречается при папиллярном РЩЖ в 45% случаев). BRAFV600E в 6,9% случаев РЩЖ сочетается с TERT, что приводит к развитию высокоагрессивных типов опухоли с повышенным риском рецидива (68,6%) и ухудшает прогноз [35, 36]. ATA рекомендует использовать диагностические генетические панели (ThyroSeq v2, Afirma). Использование панели из 7 генов (BRAF, NRAS, HRAS, KRAS, RET/PTC1, RET/PTC3, PAX8/PPARу) для уточнения диагноза узлов IV категории показало чувствительность 57–75%, специфичность — 97–100% [2, 14].
Помимо исследования мутаций генов также оценивается уровень микроРНК — регуляторных молекул, влияющих на транскрипционную и посттранскрипционную экспрессию генов. МикроРНК могут служить биологическими маркерами опухолевого процесса, а определение уровня их экспрессии служит вспомогательным методом при диагностике РЩЖ [37]. Проводятся исследования, оценивающие взаимосвязь между профилем экспрессии микроРНК и злокачественным потенциа ebом фолликулярных опухолей ЩЖ. В работе M. Knyazeva et al. [38] реципрокное нарушение регуляции экспрессии miR-146b и miR-451 послужило диагностическим маркером, связанным со злокачественной трансформацией и инвазивным ростом фолликулярных новообразований ЩЖ.
Лабораторные методы играют важную роль при диагностике неопределенных узлов ЩЖ. Оценка базальной концентрации кальцитонина используется для диагностики медуллярногЦ e рака (МРЩЖ) и значительно превосходит ТАБ по чувствительности и специфичности. По данным C.-Y. Liu et al. [39], МРЩЖ определялся при ТАБ в 91,7% случаев, 4,8% попадали в категорию FN/SFN, 2,1% — в категорию AUS/FLUS, еще для 1,4% тип рака не был правильно установлен. Концентрацию кальцитонина необходимо оценивать с учетом гендерных различий верхней границы референса (женщины — до 5 пг/мл, мужчины — до 12 пг/мл) [14]. Повышение базального уровня кальцитонина выше 100 пг/мл крайне подозрительно в отношении МРЩЖ и является показанием к операции; умеренное повышение кальцитонина (10–100 пг/мл) требует проведения ТАБ из узла со смывом на кальцитонин либо проведения стимуляционного теста с глюконатом кальция / пентагастрином.
Радионуклидные методы
Позитронно-эмиссионная томография с 18-фтордезоксиглюкозой, отличаясь большей доступностью и меньшей стоимостью по сравнению с генетическими методами исследования, обладает близкой к 100% чувствительностью при выявлении РЩЖ [40], однако не используется в рутинной диагностике узлов ЩЖ вследствие значительной лучевой нагрузки. ФДГ-ПЭТ является тестом исключения для РЩЖ с высокой отрицательной прогностической ценностью (83,3%) и может использоваться для оценки риска злокачественности при цитологически неопределенных узлах [41].
Сцинтиграфия — это метод функциональной диагностики, заключающийся во введении в организм радиоактивного изотопа и получении двумерного изображения путем определения испускаемого ими γ-излучения и традиционно используемый для диагностики заболеваний ЩЖ. Наиболее изученным РФП для оценки узлов ЩЖ является МИБИ (метоксиизобутилизонитрил), меченный 99mТс-пертехнетатом. Попадая в клетку, он локализуется на мембранах митохондрий, степень его накопления отображает метаболическую активность и может учитываться для диагностики РЩЖ. На сегодня установлено, что «горячие» узлы, по данным сцинтиграфии с 99mТс-МИБИ, чаще являются злокачественными и большинство из них показывает длительную фиксацию МИБИ [42]. Сцинтиграфия с 99mТс-МИБИ является тестом исключения со 100% отрицательной прогностической ценностью, отсутствие накопления в узле РФП позволяет с высокой степенью достоверности исключить злокачественность [43].
Выявление узлов III и IV категорий Bethesda является показанием к проведению молекулярно-генетического анализа либо хирургического лечения. Чаще всего проводится хирургическое лечение — вследствие недоступности генетических методов исследования. Согласно рекомендациям ATA гемитиреоидэктомия в данном случае является операцией выбора [2]. С f3ть операции состоит в удалении пораженной доли ЩЖ, в дальнейшем проводится плановое гистологическое исследование с оценкой капсулы узла. Большинство рекомендаций сегодня выступают против использования замороженных срезов узловых образований для интраоперационного гистологического исследования вследствие его низкой ч f3вствительности и специфичности. Через 6–8 нед. после операции рекомендована оценка тиреоидного статуса, включающая определение уровня ТТГ и свободного Т4 в крови. При выявлении фолликулярной аденомы либо минимально инвазивного фолликулярного рака по данным гистологии расширение объема хирургического вмешательства (завершающая тиреоидэктомия) не требуется. В случае выявления агрессивных подтипов фолликулярного рака (инкапсулированный фолликулярный рак с сосудистой инвазией, широкоинвазивный фолликулярный рак) при гистологическом исследованиЦ 8 требуется проведение завершающей тиреоидэктомии — удаление оставшейся доли ЩЖ [35]. В ряде случаев тотальная тиреоидэктомия является операцией выбора при неопределенных узлах ЩЖ. Согласно T. Angell et al. [44] до 44% пациентов с узлами ЩЖ III и IV категорий Bethesda подвергаются тотальной тиреоидэктомии в качестве исходной операции. Тотальная тиреоидэктомия ассоциирована с большим риском осложнений по сравнению с гемитиреоидэктомией: так, риск повреждения возвратного гортанного нерва вырастает в 1,9 раза, стойкого гипопаратиреоза — в 3,2 раза, возникновения послеоперационной гематомы — в 2,6 раза [45].
Заключение
Совокупность ультразвуковых, цитологических и радиологических характеристик узла составляет его фенотипическую картину. В настоящее время ведется поиск взаимосвязи между фенотипом фолликулярных опухолей ЩЖ и их риском злокачественности. В данном обзоре были предс f2авлены различные диагностические методы, используемые в диагностике образований III и IV категорий Bethesda, позволяющие повысить точность предоперационной диагностики фолликулярных опухолей. Продолжаются поиски новых перспективных методов, включающих радиоизотопные, генетические и лучевые исследования, разрабатываются современные протоколы ведения пациентов с фолликулярными образованиями, которые в будущем позволят заметно снизить частоту необоснованных операций на ЩЖ.
.
Информация с rmj.ru






