Ключевые слова: менопауза, менопаузальный переход, постменопауза, эстроген, фолликулостимулирующий гормон.
Для цитирования: Древаль А.В. Менопауза // РМЖ. 2018. №1(I). С. 3-7
A.V. Dreval
Moscow Regional Scientific Research Clinical Institute named after M.F. Vladimirskiy
The lecturer considers the changes, which develop in the female reproductive system with aging. The classification of reproductive system aging stages and changes in the hormonal status at every stage are given. It is shown, that naturally menopause starts at the age of 42 to 60 years (median of 51.4 years), and the most frequent symptoms of menopausal transition / perimenopause and early postmenopausal years are hot flashes, but other characteristic symptoms are also observed: vaginal dryness, sleep disturbance, depression. Clinical manifestations in each stage are presented. Long-term effects of estrogen deficiency are considered. The lecturer pays particular attention to the diagnosis and differential diagnosis of menopause. Indications for hormonal therapy of menopausal symptoms are given.
Key words: menopause, menopausal transition, postmenopause, estrogen, follicle-stimulating hormone
For citation: Dreval A.V. Menopause (lecture) // RMJ. 2018. № 1 (I). P. 3–7.
Рассмотрены изменения, возникающие при старении женской репродуктивной системы. Представлены диагностика, клинические проявления и стадии менопаузы. Приведены показания к гормональной терапии менопаузальных симптомов.
Содержание статьи
- 1 Определение
- 2 Стадии старения репродуктивной системы женщины
- 3 Поздний репродуктивный возраст
- 4 Период перехода к менопаузе (менопаузальный переход)
- 5 Менопауза
- 6 Клинические проявления
- 7 Нарушение сна
- 8 Депрессия
- 9 Атрофические изменения мочеполовой системы
- 10 Сексуальная функция
- 11 Боли в суставах
- 12 Боль в грудных железах
- 13 Связанные с менструацией мигрени
- 14 Отдаленные последствия дефицита эстрогенов
- 15 Потеря костной ткани (постменопаузальный остеопороз)
- 16 Сердечно-сосудистые болезни
- 17 Кожа и волосы
- 18 Снижение устойчивости
- 19 Диагностика и дифференциальная диагностика менопаузы
- 20 Здоровые женщины старше 45 лет
- 21 Здоровые женщины 40–45 лет
- 22 Здоровые женщины до 40 лет
- 23 Особые ситуации
- 24 Дифференциальный диагноз
- 25 Гормональная терапия менопаузальных симптомов
Определение
«Менопауза» означает «конец менструаций». Естественная менопауза (которая обычно называется «менопауза», без уточнения «естественная») – это полное прекращение менструаций по естественным, физиологическим причинам, связанным с генетически детерминированным истощением фолликулярного резерва (полным или частичным), и ее диагностическим признаком является отсутствие менструаций в течение 12 мес., т. е. она диагностируется ретроспективно. Истощение фолликулярного резерва приводит к гипоэстрогенемии и высокой концентрации в крови фолликулостимулирующего гормона (ФСГ). Естественная менопауза развивается в возрасте от 42 до 60 лет (медиана – 51,4 года), а если менопауза возникает в возрасте моложе 40 лет, то она рассматривается как патологическая, и это состояние называется первичной яичниковой (овариальной) недостаточностью.
Стадии старения репродуктивной системы женщины
За несколько лет до прекращения овуляций уровень гонадотропинов в крови начинает повышаться, а эстрогенов и прогестерона — снижаться, и нередко появляются ановуляторные кровотечения. При этом содержание ФСГ повышается больше, чем лютеинизирующего гормона (ЛГ), что отражает недостаточное в системе обратной связи подавляющее действие эстрогенов или ингибина, или обоих факторов. Стромальные клетки яичников под влиянием повышенной секреции ЛГ начинают вырабатывать больше андростендиона и в незначительных количествах — эстрогены. Большая часть циркулирующего эстрадиола в период менопаузы начинает образовываться из эстрона, который в свою очередь образуется путем конверсии андростендиона в периферических тканях.
Уровень прогестерона в крови составляет в менопаузу лишь 30% отмечаемого у молодых женщин, причем он надпочечникового происхождения.
Уровень андрогенов также снижен в постменопаузальном периоде. Содержание андростендиона снижается в крови наполовину по сравнению с концентрацией, наблюдаемой у молодых женщин, и он в основном надпочечникового происхождения. Уровень тестостерона снижается в меньшей степени — приблизительно на 25%, и он образуется из андростендиона, а также секретируется яичниками и надпочечниками. Уровни дегидроэпиандростерона и дегидроэпиандростерон-сульфата (ДЭАС) также снижаются с возрастом, хотя они продуцируются практически только надпочечниками.
Рабочая группа по старению репродуктивной системы у женщин предложила классификацию его стадий (STRAW+10, Stages оf Reproductive Aging Workshop)1, часть которой, имеющая отношение только к менопаузе, представлена в таблице 1. В этой классификации дается определение позднего репродуктивного возраста, менопаузального перехода, перименопаузы, менопаузы и постменопаузы.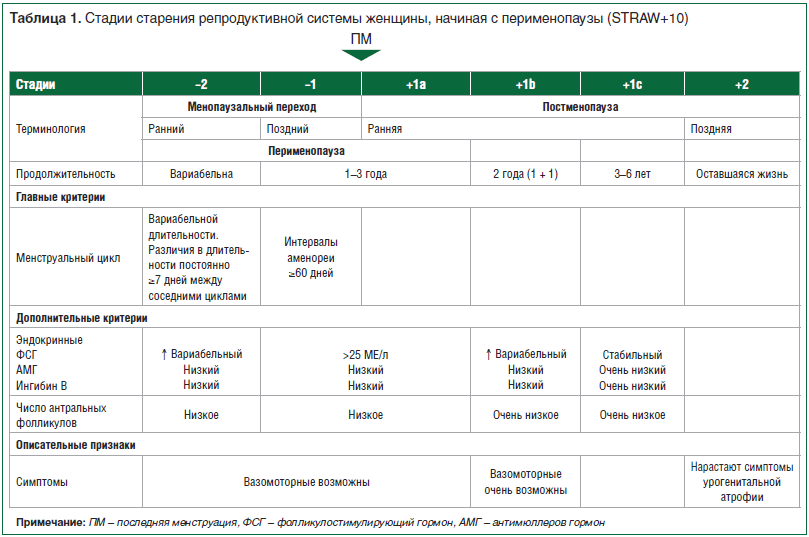
Менопаузальный переход, или перименопауза, начинается в среднем за 4 года до последнего менструального цикла и включает целый ряд физиологических изменений, которые могут нарушать качество жизни женщины.
Поздний репродуктивный возраст
В позднем репродуктивном возрасте (табл. 1), перед наступлением менопаузального перехода, в сыворотке уровень ингибина В начинает снижаться, уровень ФСГ немного повышается, а уровень эстрадиола сохраняется в нормальном диапазоне, но уровень прогестерона в лютеиновую фазу понижается, и понижается, соответственно, фертильный потенциал. Менструальный цикл овуляторный, но фолликулярная фаза становится короче (например, 10, а не 14 дней), и это возникает обычно в возрасте около 40 лет.
Период перехода к менопаузе (менопаузальный переход)
В среднем к 47-летнему возрасту фолликулярный потенциал яичников начинает исчерпываться, что проявляется изменением интервала между менструациями, характера менструальных кровотечений и сопровождается нестабильностью уровня половых гормонов в крови и характерными симптомами. Этот период называется менопаузальным переходом или перименопаузой. Женщины обычно замечают, что интервал между менструациями увеличился с обычных в репродуктивный период 25–35 дней до 45–50 дней (в отличие от его укорочения в поздний репродуктивный период). В раннюю фолликулярную фазу уровень ФСГ в крови высокий, но не постоянно. Начальная стадия менопаузального перехода называется ранней в классификации STRAW+10 (табл. 1).
После начального удлинения менструальных циклов их цикличность через некоторое время вообще пропадает, возникают эпизоды аменореи, и повышается частота ановуляторных циклов. Следует заметить, что не у всех женщин изменения менструального цикла происходят в указанной последовательности. Чем в большей степени нарушена регулярность менструальных циклов, тем более значительны размахи колебаний концентрации в крови ФСГ и эстрадиола.
В период перехода к менопаузе также снижаются уровень ингибина B в сыворотке, антимюллерова гормона (АМГ) и количество антральных фолликулов (КАФ). Несмотря на это, ингибин B, АМГ и КАФ не используются для оценки менопаузального статуса.
В целом в менопаузальный переход интенсивность менструальных кровотечений уменьшается, хотя в некоторых случаях она может и увеличиваться. Оценка кровотечения проводится отдельно по двум параметрам: выраженное (>80 мл) и длительное (>7 дней).
Менопауза
После нескольких лет нерегулярных менструальных циклов у женщины менструации прекращаются полностью. Двенадцать месяцев аменореи считаются клиническим признаком менопаузы и в классификации STRAW+10 называются «постменопауза» (табл. 1). Последний менструальный цикл определяется ретроспективно – только после 12 мес. аменореи. Хотя медиана естественной менопаузы составляет 51,4 года, ее начало зависит от многих факторов (генетика, курение и др.). В пределах последнего менструального цикла уровень ФСГ в сыворотке стабилизируется, затем постепенно повышается в течение нескольких лет до 70–100 МЕ/л, после чего снижается с возрастом.
Клинические проявления
Самым частым симптомом менопаузального перехода / перименопаузы и ранних постменопаузальных лет являются приливы. Но наблюдаются и другие характерные симптомы: сухость влагалища, нарушение сна, возникновение депрессии. Связь с менопаузой таких симптомов, как боли в суставах и снижение памяти менее ясна.
Приливы (вазомоторные симптомы)
Приливы, или вазомоторные симптомы, чаще всего (до 80%) наблюдаются у женщин во время менопаузального перехода или менопаузы, но только в 20–30% случаев они выражены настолько, что требуют специального лечения. Приливы начинают проявляться в поздний репродуктивный период, совпадают в той или иной степени с менструацией и слабо выражены. Степень выраженности приливов возрастает во время менопаузального перехода, и они наблюдаются у 40% женщин в ранний переход. Частота приливов возрастает до 60–80% в поздний менопаузальный переход и в ранний постменопаузальный период. Чаще приливы возникают в жаркое время и ночью, что может вызвать бессонницу. Когда приливы возникают ночью, женщины их обычно описывают, как «ночные поты».
Приливы обычно начинаются с неожиданного ощущения жара, локализованного в верхней части грудной клетки и лица, которое быстро становится генерализованным. Это ощущение жара продолжается 2–3 мин и часто сочетается с профузной потливостью и иногда сердцебиением, а после него могут возникнуть озноб, дрожь в теле и ощущение тревоги. Приливы могут сопровождаться повышением температуры тела, что вызывает рефлекторное расширение периферических сосудов, учащением пульса и потливостью. Потливость и расширение сосудов вызывают снижение температуры тела на 0,2 °C. Длительность этих эпизодов составляет 10–20 мин. Приливы обычно происходят по несколько раз в сутки – от 1–2 до ежечасных, чаще бывают ночными. Раз возникнув, они продолжаются более года. Даже без лечения они прекращаются спонтанно в течение 4–5 лет у большинства женщин. У 20% женщин приливы наблюдаются не более года, но у 25–50% — более 5 лет. Но в некоторых случаях они наблюдаются многие годы, в частности, у 9% женщин они сохраняются и после 70 лет.
Нарушение сна
Одной из неприятных особенностей приливов является их преимущественное проявление ночью, что нарушает сон. И если именно приливы вызывают бессонницу, то их устранение улучшает сон. Вместе с тем нарушение сна может возникнуть без приливов: у 32–40% женщин в ранний менопаузальный переход и у 38–46% – в поздний.
Депрессия
Риск возникновения депрессии возрастает в 2,5 раза во время менопаузального перехода, но затем снижается в ранний постменопаузальный период.
Атрофические изменения мочеполовой системы
Эпителий влагалища и уретры – эстрогенозависимая ткань. Снижение продукции эстрогенов ведет к снижению секреции слизи и постепенной атрофии вагинального и маточного эпителия. В результате развивается атрофия влагалища – атрофический вагинит, который сопровождается симптомами сухости, зуда влагалища и часто диспареунией. Частота сухости влагалища в репродуктивном возрасте, раннем менопаузальном переходе, позднем менопаузальном переходе и в течение первых 3 лет постменопаузальной стадии составляет 3, 4, 21 и 47% соответственно. Шейка сокращается в размерах, секреция слизи уменьшается. Атрофируются также эндометрий и миометрий. Миома уменьшается в размерах, в меньшей степени беспокоят симптомы эндометриоза.
Подобные изменения в мочевом тракте могут вызывать атрофический цистит с симптомами недержания и частого мочеиспускания.
Сексуальная функция
Дефицит эстрогенов сопровождается снижением кровотока в области влагалища и наружных половых органов, что ухудшает состояние слизистой влагалища, снижает эластичность его стенок, вызывает сужение и укорочение влагалища, а также атрофию шейки матки. Все это приводит к сексуальной дисфункции у женщин в период менопаузы. Продолжение сексуальной активности в период менопаузы может предотвратить указанные изменения даже при отсутствии лечения эстрогенами.
Боли в суставах
У женщин среднего возраста боли в суставах наблюдаются в 50–60% случаев и чаще в перименопаузальный и постменопаузальный периоды, чем в пременопаузальный. Установлено, что боли и скованность в суставах уменьшаются на фоне эстроген-прогестиновой терапии.
Боль в грудных железах
Напряжение грудных желез и боль часто наблюдаются в ранней фазе менопаузального перехода и уменьшаются в поздней фазе, что связывают с колебаниями концентрации эстрадиола в плазме.
Связанные с менструацией мигрени
Так называемая «менструальная мигрень» возникает в период менструации, причем необязательно точно в дни менструации, но близко к ним. У многих женщин этого типа головные боли усиливаются и возникают чаще во время менопаузального перехода.
Отдаленные последствия дефицита эстрогенов
Потеря костной ткани (постменопаузальный остеопороз)
Потеря костной ткани начинается в период менопаузального перехода, причем самая высокая скорость потери наблюдается за год до последнего менструального цикла и в течение последующих 2 лет. Остеопороз обусловлен, с одной стороны, повышенной резорбцией кости, а с другой — сниженным остеообразованием. На ранней стадии страдают трабекулярные кости, что лабораторно проявляется повышенной экскрецией кальция с мочой. В течение первых нескольких лет после менопаузы женщины теряют около 1% массы метакарпального коркового слоя кости. Потеря костной массы способствует переломам2.
Сердечно-сосудистые болезни
Риск сердечно-сосудистых болезней повышается после менопаузы, как полагают, вследствие дефицита эстрогенов, по крайней мере отчасти. Также определенную роль играет изменение липидного спектра сыворотки у женщин в менопаузе: повышается уровень липопротеидов низкой плотности (на 6%) и снижается протективное действие липопротеидов высокой плотности.
Кожа и волосы
На фоне дефицита эстрогенов наблюдается снижение содержания коллагена в коже, что сопровождается ускорением старения кожи и образованием морщин. Но нет данных, которые бы доказывали, что лекарственное устранение дефицита эстрогенов улучшает состояние кожи. Хотя эстрогенсодержащие мази широко используют в косметологии, пока точно не установлено, способны ли они повышать содержание воды в коже.
Волосы в подмышечных впадинах и на лобке частично выпадают, а на подбородке и верхней губе пушковые волосы иногда превращаются в терминальные.
Снижение устойчивости
Нарушение устойчивости некоторыми специалистами рассматривается как главное осложнение дефицита эстрогенов у женщин в постменопаузе, что проявляется повышением частоты переломов лучевой кости, в частности. Хотя повышение частоты ее переломов также объясняется и остеопорозом.
Диагностика и дифференциальная диагностика менопаузы
Характер и объем обследования зависят от возраста, в котором прекратились менструации, и для простоты он разделяется на три возрастных периода: до 40 лет, 40–45 лет и старше 45 лет.
Здоровые женщины старше 45 лет
Диагноз «менопаузальный переход» или «перименопауза» основывается на изменении длительности интервала между менструальными циклами с или без менопаузальных симптомов. Для подтверждения диагноза нет необходимости исследовать ФСГ.
Отсутствует надежный метод для предсказания срока последнего менструального цикла у женщины, которая находится в менопаузальном переходе.
Диагноз менопаузы устанавливается в случае, когда аменорея наблюдается в течение 12 мес., и при этом отсутствуют другие, кроме естественной менопаузы, причины аменореи.
Здоровые женщины 40–45 лет
Диагноз менопаузального перехода и менопаузы устанавливается таким же образом, как у женщин старше 45 лет, отличие заключается только в том, что должны быть обязательно исключены другие, кроме естественной менопаузы, причины аменореи. С этой целью могут быть исследованы в сыворотке крови, например, хорионический гонадотропин человека (чХГ), пролактин и ТТГ.
Здоровые женщины до 40 лет
В этом возрасте изменение интервала между менструациями и менопаузальные симптомы не могут быть основанием для диагноза «менопаузальный переход» или «менопауза». Обычно ставится диагноз «первичная (преждевременная) овариальная недостаточность».
Особые ситуации
Диагностические проблемы возникают тогда, когда у женщин есть заболевание, проявляющееся нарушениями менструального цикла (например, синдром склерокистозных яичников), т. к. классификация STRAW+10 их не учитывает. В случае возникновения менопаузальных симптомов рекомендуется исследование ФСГ для диагностики менопаузы.
У женщин, которые принимают контрацептивные препараты, диагностика менопаузы может быть затруднена, если женщина настаивает на том, чтобы диагноз менопаузы был у нее установлен до отмены контрацептивного препарата (в настоящее время прием этих препаратов считается безопасным до возраста, в котором возникает менопауза, т. е. в среднем 50–51 год). Так как на фоне приема контрацептивных препаратов секреция ФСГ подавлена, его исследование не может использоваться для диагностики менопаузы. В этом случае обычно рекомендуется прекратить прием контрацептивных препаратов на 2–4 нед. и после этого исследовать ФСГ. Если его уровень выше 24 МЕ/л, то, скорее всего, репродуктивная система находится в стадии менопаузального перехода. Если вероятность забеременеть у женщины, которая достигла менопаузального возраста (50–51 год), низкая, то контрацептивные препараты рекомендуется отменять.
Очевидно, что у женщины, у которой была проведена гистерэктомия или абляция эндометрия, невозможно использовать менструальные кровотечения для диагностики менопаузы. В связи с этим нужно ориентироваться на менопаузальные симптомы и уровень ФСГ. Если в сыворотке крови ФСГ > 25 МЕ/л, то, скорее всего, у женщины поздняя фаза менопаузального перехода, а если в диапазоне 70–100 МЕ/л, то постменопауза.
Дифференциальный диагноз
К заболеванию, которое сопровождается симптомами, характерными для менопаузы и нарушением менструального цикла, относится тиреотоксикоз (уровень ТТГ в сыворотке крови снижен). Нарушения менструального цикла также наблюдаются при гипотиреозе (уровень ТТГ в сыворотке крови повышен), беременности (повышен чХГ), гиперпролактинемии (повышен пролактин). С ними обычно и проводится дифференциальная диагностика.
Если у женщины наблюдаются атипичные приливы или ночные поты, то необходимо исключить такие заболевания, как карциноид (нейроэндокринная опухоль), феохромоцитома или другой опухолевый процесс, независимо от возраста женщины.
В случае обильных (>80 мл) и длительных (>7 дней) маточных кровотечений необходимо исключить структурные аномалии (провести УЗИ) и при необходимости – биопсию эндометрия.
Гормональная терапия менопаузальных симптомов
Целью менопаузальной гормональной терапии (МГТ) является облегчение менопаузальных симптомов, главным образом приливов (вазомоторных симптомов). Другие симптомы, связанные с перименопаузой и менопаузой, также положительно реагируют на эстрогенотерапию (ЭТ), включая эмоциональную лабильность / депрессию, менопаузальный мочеполовой синдром, нарушения сна (когда они связаны с приливами).
Следует обращать внимание женщин, достигших пятого десятилетия своей жизни, что назначение здоровой женщине МГТ не сопровождается осложнениями, когда она проводится не более 5 лет.
Для здоровых женщин, находящихся в пери/постменопаузе в течение 10 лет (или в возрасте менее 60 лет) и у которых наблюдаются умеренные или тяжелые вазомоторные симптомы, МГТ является лечением выбора. Противопоказана МГТ в случае перенесенного рака молочной железы, ИБС, а также венозной тромбоэмболии (ВТЭ), инсульта, активной фазы болезни печени или высокого риска развития этих осложнений.
Обычно большинству женщин предлагается начинать МГТ с трансдермального 17-бета-эстрадиола. Трансдермальный способ введения препарата особенно важен для женщин с гипертриглицеридемией или факторами риска тромбоэмболии. Однако в целом риск как ВТЭ, так и инсульта очень низкий у здоровых женщин в постменопаузе. Следовательно, если больная предпочитает пероральный препарат трансдермальному (по цене или другим соображениям), назначение перорального тоже считается безопасным. Все типы эстрогеновых препаратов, независимо от пути их введения, одинаково эффективно устраняют приливы.
Если после прекращения ЭТ развиваются выраженные приливы, то вначале можно назначить негормональные препараты. Но если лечение ими оказывается неэффективным, то следует возвратиться к лечению эстрогенами, но в существенно меньшей дозе, только если такое лечение не представляет потенциальной опасности для здоровья.
Если у женщины матка интактна и назначается ЭТ, то ей должна сопутствовать терапия прогестином для предотвращения гиперплазии эндометрия и карциномы.
Обычно назначается микронизированный прогестерон в качестве первой линии лечения, т. к. он эффективно блокирует гиперплазию эндометрия, метаболически нейтрален и не повышает риск рака молочных желез или сердечно-сосудистых болезней.
В настоящее время эстрогены не используются для лечения постменопаузального остеопороза в связи с наличием разработанных специально для этой цели высокоэффективных препаратов3. Хотя применение ЭТ возможно в тех случаях, когда специфические антиостеопоротические препараты противопоказаны.
Если по тем или иным причинам МГТ не может быть назначена, то применяются негормональные препараты.
Побочные эффекты МГТ проявляются тошнотой и напряжением молочных желез, которые чаще всего возникают в начале лечения и устраняются после снижения дозы гормонов. Иногда развивается гиперпигментация. На фоне ЭТ повышается частота развития артериальной гипертензии и образования камней в желчном пузыре. В конце циклового лечения иногда появляются мигрени, которые обычно исчезают после перевода на непрерывный режим терапии. Риск развития рака эндометрия повышается, когда лечение эстрогенами не комбинируют с прогестинами. При комбинированной терапии риск рака даже уменьшается. Хотя короткий курс ЭТ не повышает частоту развития рака молочной железы, она немного возрастает при длительном лечении.
На фоне МГТ больная должна проходить плановое обследование каждые 6–12 мес. В случае патологических маточных кровотечений женщине должны быть проведены УЗИ матки и, возможно, биопсия эндометрия.
Абсолютные противопоказания для МГТ:
эстрогензависимые опухоли;
острые или хронические заболевания печени;
тромбоэмболия.
Относительные противопоказания:
артериальная гипертензия;
мигрени;
фиброзно-кистозная мастопатия;
желчнокаменная болезнь;
гиперлипидемия.
1 Harlow S.D., Gass M., Hall J.E. et al. Executive Summary of the Stages of Reproductive Aging Workshop + 10: Addressing the Unfinished Agenda of Staging Reproductive Aging // J Clin Endocrinol Metab. 2012.
Vol. 97 (4). Р.1159–1168.
2 Древаль А.В. Остеопороз, гиперпаратиреоз и дефицит витамина D. М.: ГЭОТАР-Медиа, 2017. 160 с.
3 Древаль А.В. Остеопороз, гиперпаратиреоз и дефицит витамина D. М.: ГЭОТАР-Медиа, 2017. 160 с.
Поделитесь статьей в социальных сетях
Порекомендуйте статью вашим коллегам
Информация с rmj.ru






