Представлено описание клинического случая сочетания аномалии Арнольда — Киари с сирингомиелией, ретроцеребеллярной кистой и некорригируемым лекарственными средствами нарушением сердечного ритма по типу тахиаритмии у пациентки 49 лет
Аномалия Арнольда — Киари 1 типа (ААК) представляет собой одно- или двустороннюю каудальную эктопию миндалин мозжечка со смещением через большое затылочное отверстие в позвоночный канал. Нередко она сочетается с сирингомиелией и аномалиями краниовертебрального перехода. Впервые о данном заболевании упомянул J. Cleland в 1883 г., увидев опущение миндалин мозжечка в позвоночный канал, удлинение ствола головного мозга у 9 умерших младенцев [1]. В 1891–1894 гг. J. Arnold и Н. Chiari описали порок развития головного мозга, характеризующийся опущением мозжечка и мозгового ствола в расширенный спинномозговой канал, вызывающий определенные изменения в верхнешейном отделе спинного мозга, и отнесли его к врожденным порокам развития, которые имеют наследственно обусловленную природу. В настоящее время классификация ААК представляет определенную сложность [2]. Симптомы заболевания в большинстве случаев проявляются в среднем возрасте после провоцирующего фактора (инфекция, травма, интоксикация, сильная эмоциональная нагрузка), но могут проявиться и в детстве или младенчестве и стать причиной синдрома внезапной детской смерти [3, 4]. ААК приводит к неврологической дисфункции в результате прямого сдавливания нервной ткани на уровне краниовертебрального соединения или нарушения оттока спинномозговой жидкости, что вызывает сирингомиелию или гидроцефалию. При краниовертебральных аномалиях в зависимости от уровня повреждения развиваются неврологические симптомы, которые подразделяют на церебральные, цереброспинальные, спинальные. Наиболее частыми симптомами являются головная боль, головокружение, нарушения зрения, апноэ во сне и признаки дисфункции нижних черепных нервов, включая фасцикуляцию языка, дисфагию, дизартрию. Моторные и сенсорные симптомы, вызванные нарушениями функций спинного мозга, связаны с сирингомиелией или сколиозом [3–5]. Из редко встречающихся клинических проявлений ААК можно отметить клонический блефароспазм, поражение зрительного нерва, лицевой гемиспазм, сердечно-сосудистые нарушения. Среди пароксизмальных расстройств неэпилептической природы встречаются синкопальные состояния, drop attacks [6].
Представляем клинический случай фармакорезистентной синусовой тахиаритмии, ассоциированной с аномалией Арнольда — Киари.
Содержание статьи
Клиническое наблюдение
Пациентка Ф., 49 лет, поступила на лечение в нейрохирургическое отделение Республиканской клинической больницы (РКБ) им. Г.Г. Куватова по направлению невролога в плановом порядке. При поступлении основные жалобы: учащенное сердцебиение, головные боли, головокружение, шаткость при ходьбе, боль в левой руке с иррадиацией в лопатку. За 3 нед. до госпитализации у пациентки появились кратковременные приступы с потерей сознания на несколько секунд до 4 раз в день. Женщина наблюдается у кардиолога по поводу фибрилляции предсердий. Лечение в кардиологическом отделении районной больницы, попытки подобрать антиаритмический препарат не увенчались успехом, значимого эффекта от терапии не было. Учитывая синкопальные состояния, неэффективность лекарственной терапии, с целью восстановления сердечного ритма пациентка направлена на обследование в РКБ им. Г.Г. Куватова. Наследственный анамнез не отягощен. Вредных привычек не имеет.
Объективное исследование: у пациентки нормальное телосложение, ИМТ=24,2. Дыхание везикулярное, хрипов нет. Сердечные тоны аритмичные, артериальное давление 110/70 мм рт. ст., пульс 102 уд./мин (без дефицита пульса). В неврологическом статусе: вертикальный нистагм «бьющий вниз», умеренно выраженная сенситивно-мозжечковая атаксия, снижение поверхностной чувствительности по проводниковому типу с уровня С3. При проведении нейропсихологического исследования когнитивных нарушений не выявлено. Проведенные рутинные клинико-лабораторные исследования не выявили патологических изменений.
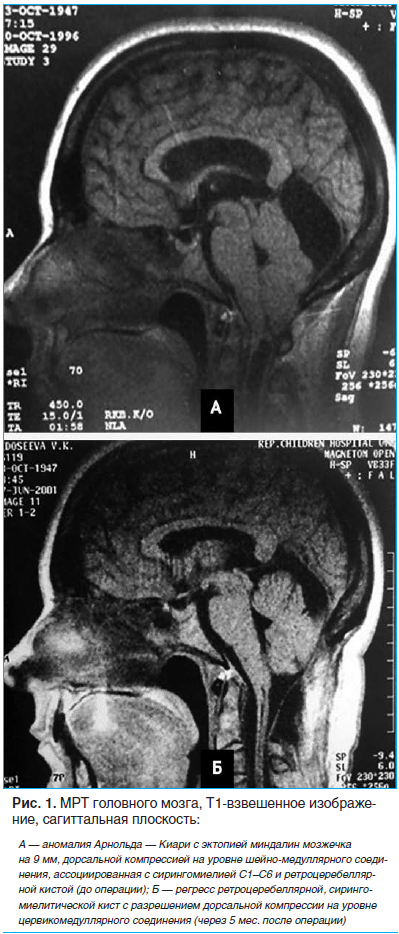
По данным МРТ головного мозга выявлены призанки ААК с эктопией миндалин мозжечка на 9 мм, с дорсальной компрессией на уровне шейно-медуллярного соединения, с ассоциированной сирингомиелией на уровне С1–С6 и ретроцеребеллярной кистой (рис. 1А). По данным электрокардиограммы до операции: фибрилляция предсердий, тахисистолическая форма, частота сокращения желудочков 92–170 уд./мин, диффузные изменения в миокарде.
Пациентке проведено нейрохирургическое оперативное лечение: типичная резекция миндалин мозжечка с восстановлением оттока ликвора через большую цистерну, дуропластикой аутотрансплантатом, ревизия входа в центральный канал. После проведения хирургического вмешательства у пациентки зафиксирован синусовый ритм с частотой сердечных сокращений 50–60 уд./мин. При контрольной МРТ через 5 мес. после хирургического лечения: регресс ретроцеребеллярной и сирингомиелитической кист, а также разрешение дорсальной компрессии на уровне цервикомедуллярного соединения (рис. 1Б).
Обсуждение
Происхождение ретроцеребеллярной кисты и дорсальной компрессии на уровне шейно-медуллярного соединения можно объяснить, основываясь на гидродинамической теории W.J. Gardner, согласно которой гидромиелитические полости образуются в результате пульсовой гидродинамической волны, возникающей в системе желудочков мозга при пульсации хориоидальных сплетений. Вследствие препятствия на уровне большого затылочного отверстия, вызванного эктопией миндалин мозжечка, пульсация гасится о стенки центрального канала спинного мозга при соударении, что способствует постепенному расширению центрального канала [7]. B. Williams объяснил образование гидромиелии тем, что при ААК опущенные миндалины мозжечка блокируют отток ликвора на уровне цервикомедуллярного перехода, чем создают разницу давлений между полостью черепа и спинномозговым каналом [8]. Гипотеза E.H. Oldfield et al. (1994) гласит, что формирование гидромиелитических полостей связано с «поршневым механизмом»: во время каждой сердечной систолы дистопированные миндалины мозжечка создают разницу давлений между краниальным и спинальным субарахноидальным пространствами [9].
Нарушение сердечного ритма при ААК связывают с расстройством вегетативной иннервации сердца в сфере высшей нейрогормональной регуляции с преобладанием вагусных нарушений на фоне гипертензионно-гидроцефального синдрома. В 2005 г. O. Prilipko et al. опубликовали наблюдение пациента, страдавшего ААК I типа с синдромом хронической усталости, ортостатической интолерантностью, частыми синкопальными состояниями и синдромом ортостатической постуральной тахикардии. По данным МРТ, эктопия миндалин мозжечка составила 7 мм ниже уровня большого затылочного отверстия. После проведения декомпрессионного хирургического вмешательства вышеперечисленные симптомы, кроме синдрома хронической усталости, были купированы. Исходя из этого авторы выдвинули гипотезу о компрессии структур задней черепной ямки c воздействием на nucleus tractus solitarii или на проводящие пути, обеспечивающие барорефлекс [10]. C. Elia et al. (2017) опубликовали наблюдение пациентки 31 года с тахиаритмией, резистентной к фармакотерапии и кардиоабляции. МРТ головного мозга выявила у нее ААК (эктопия миндалин мозжечка 12 мм) в сочетании с сирингомиелией. Субокципитальная декомпрессия позволила добиться полного разрешения аритмии [11].
Патофизиологические механизмы, способствующие нарушению ауторегуляции сердечного ритма у нашей пациентки с ААК, могут быть объяснены: а) компрессией и ангуляцией в цервикомедуллярном соединении, затрагивающем нижние черепные нервы и ядра ствола головного мозга; б) компрессией восходящей ретикулярной системы среднего мозга; в) компрессией нисходящих волокон, берущих начало в ядре блуждающего нерва, сердечно-сосудистом центре продолговатого мозга, представленного nucleus ambiguus, на уровне шейно-медуллярного соединения, а также дорсального моторного ядра и восходящих волокон от хеморецепторов, механорецепторов и барорецепторов.
Заключение
В описанном случае у пациентки, длительное время наблюдавшейся у кардиолога по поводу нарушения сердечного ритма, появилась новая симптоматика в виде приступов с кратковременной потерей сознания, головокружением, нарушениями координации, что потребовало проведения диагностики со стороны нервной системы. После клинического обследования и нейровизуализации был выставлен диагноз ААК в сочетании с сирингомиелией, ретроцеребеллярной кистой и нарушением сердечного ритма. После успешного хирургического лечения сердечный ритм восстановился, купировался неврологический дефицит, приступов с потерей сознания более не наблюдалось.
Приведенное наблюдение подтверждает, что ААК может приводить к развитию нарушений сердечного ритма. В клинической практике при сочетании фармакорезистентной кардиальной аритмии и неврологической симптоматики необходимо исключать патологию краниовертебрального перехода, своевременная коррекция которой позволяет добиться полного разрешения кардиальной патологии.
Порекомендуйте статью вашим коллегам
Информация с rmj.ru






