Введение
Фитотерапия (от греч. φυτόν — «растение» и θεραπεία — «лечение») — это хорошо известный и широко используемый в практике научно обоснованный метод лечения и профилактики заболеваний препаратами из цельного или переработанного растительного сырья, приготовленными по технологиям, обеспечивающим наличие и сохранение в них сложного комплекса биологически активных веществ (БАВ), оказывающих воздействие на организм человека. Целенаправленное изучение лекарственных растений позволило определить их химический состав, биохимические и биофизические свойства, выделить алкалоиды, гликозиды, полисахариды, эфирные масла, органические кислоты, антибиотики, кумарины, хиноны, аминокислоты, растительные гормоны, минеральные соли, дубильные вещества, смолы, открыть новые группы действующих веществ, содержащиеся в лекарственных растениях и определяющие терапевтическую эффективность препаратов, уточнить показания и противопоказания к применению [1, 2].
Получаемые из лекарственных растений средства можно разделить на три группы. Первая группа представлена галеновыми препаратами — лекарственными средствами, получаемыми из растительного сырья путем вытяжки. Чаще всего это настойки (спиртовые, спиртоводные, спиртоэфирные, масляные и др.) или сгущенные вытяжки (экстракты). Эти препараты представляют собой комбинации разнообразных БАВ (количество и соотношение которых зависит от характера и свойств экстрактора) и сопутствующих (балластных) веществ, представленных различными соединениями и элементами. Вторую группу образуют неогаленовые препараты — изолированные из растительного сырья комплексы БАВ, очищенные от сопровождающих их балластных веществ, что делает возможным определение химической принадлежности и структуры их основных и/или наиболее характерных компонентов (алкалоидов, гликозидов, флавоноидов и др.). Эти препараты поддаются химической, физико-химической или биологической стандартизации. Третья группа — препараты, созданные на базе выделенных из лекарственного сырья химических веществ с установленной структурой и определенными физико-химическими свойствами [1, 2].
Фитопрепараты обладают рядом несомненных преимуществ, к наиболее важным из которых относятся: широта лечебного воздействия; совместимость с другими лекарственными средствами и между собой; возможность безопасного и длительного применения при функциональных расстройствах и неосложненных формах различных заболеваний; использование для повышения эффективности специфического лечения и поддерживающей терапии; возможность применения в домашних условиях [1]. Все это делает фитотерапию одним из существенных компонентов лечения пациентов в амбулаторно-поликлинической практике.
Самыми частыми заболеваниями, с которыми приходится сталкиваться врачам-терапевтам и врачам общей практики, работающим в первичном звене здравоохранения, являются острые респираторные вирусные инфекции (ОРВИ). ОРВИ этиологически разнородны, но объединяют их два общих признака: воздушно-капельный путь передачи возбудителей и сходные клинические проявления инфекционного процесса. Различные серотипы респираторных вирусов вызывают заболевания с очень сходной клинической симптоматикой, поэтому этиологический диагноз можно поставить лишь весьма ориентировочно, исходя из некоторых более-менее характерных клинических признаков.
Инфекционный цикл реализуется в несколько этапов. На первом (бессимптомном) этапе происходит фиксация вируса на мембране, эндоцитоз и освобождение вирусной РНК (ДНК). На втором (продуктивном) этапе отмечается повышенный термогенез, появляются локальные симптомы заболевания. Это острая фаза заболевания, его клиническая манифестация, требующая начала лечения. Третий (восстановительный) этап инфекционного цикла характеризуется удалением фрагментов вирусных частиц из крови и лимфы, восстановлением физиологической функции клеток, началом процессов регенерации на месте разрушенных клеточных массивов. Необходимо помнить, что на этапе регенерации разрушенного эпителия высок риск бактериального инфицирования в зоне поражения. В это время чаще всего возникают трудности в ведении больных, когда не исчезающие в «привычные» сроки локальные проявления болезни побуждают к поискам осложнений или более серьезных заболеваний с соответствующей корректировкой лечения, не всегда безразличного для пациента [3].
Клинические проявления ОРИ и рекомендации по лечению
Клинические симптомы ОРВИ разнообразны и хорошо известны. Важное место среди них занимают проявления острого ринита/риносинусита и острого тонзиллита/фарингита, диагностику и лечение которых предлагаем рассмотреть отдельно. При этом следует отметить, что при характеристике инфекционно-воспалительного процесса слизистой носа и придаточных пазух термин «риносинусит» наиболее корректен. Это обусловлено тесной анатомической близостью носовой полости и параназальных пазух, схожим строением их слизистых оболочек, практически одновременным вовлечением обеих зон в воспалительный процесс, главным образом, вследствие взаимосвязи средней носовой раковины с передними решетчатыми клетками, где, собственно, и определяется воспаление.
Острый риносинусит развивается под влиянием вирусных, реже бактериальных, аллергических и грибковых агентов. Нарушение оттока слизистого секрета околоносовых пазух и снижение цилиарной активности слизистой оболочки приводит к заложенности носа, выделениям из него, ухудшению обоняния, головной боли, давлению в области лица; все это сопровождается общим недомоганием, иногда субфебрильной или фебрильной лихорадкой. Патогномоничным признаком острого риносинусита является постназальный drip-синдром — стекание слизи из полости носа по задней стенке глотки, вызывающее кашель. При вирусной этиологии заболевания наиболее яркая клиническая симптоматика отмечается в первые дни заболевания. Регрессирует заболевание, как правило, через 10–14 дней. Вторичная бактериальная инфекция присоединяется довольно редко (0,5–2% случаев) [4].
Диагностика острого риносинусита основывается на жалобах пациента, клинической картине заболевания и данных физикального осмотра, которые могут быть уточнены с помощью проводимой в ходе амбулаторного приема риноскопии, выявляющей отек слизистой оболочки носовой полости, обструкцию среднего носового хода, слизистое, а в случаях присоединения бактериальной инфекции слизисто-гнойное или гнойное отделяемое; и диафаноскопии, определяющей затемнение, пристеночное утолщение и уровень жидкости в пазухах. Дополнительного обследования, как правило, не требуется. Иногда проводится рентгенологическое и эндоскопическое исследование с целью уточнения диагноза. К компьютерной томографии следует прибегать только при тяжелом или осложненном течении заболевания. Бактериологическое исследование назального секрета проводится при развитии осложнений заболевания и неэффективности проводимого лечения.
Продолжительность острого риносинусита не превышает 12 нед. В случаях персистирования симптомов заболевания более 12 нед. говорят о хроническом риносинусите. К факторам, предрасполагающим к развитию хронического синусита, относятся врожденный или приобретенный иммунодефицит, хроническое аллергическое воспаление, дисфункция мукоцилиарного транспорта, структурные аномалии и полипы, неблагоприятные факторы окружающей среды (например, загрязнение воздуха и табачный дым), а также различные инфекционные процессы. Возбудителями чаще всего являются бактерии, включая грамотрицательные бактерии и анаэробные микроорганизмы ротоглотки, но могут быть и грибковые инфекции, особенно у иммунокомпрометированных больных и пациентов пожилого возраста [4].
Рекомендации по лечению риносинусита базируются на принципах доказательной медицины, результатах качественных научных исследований и отражают мнение ведущих специалистов в области клинической медицины. Основными задачами лечения являются уменьшение отека слизистой оболочки, облегчение носового дыхания, улучшение оттока содержимого пазухи (или пазух) и контроль за инфекцией. Для этого используются топические сосудосуживающие препараты (назальные деконгестанты), паровые ингаляции, ирригационная терапия (назальный душ), мукоактивные препараты, топические кортикостероиды, нестероидные противовоспалительные препараты с анальгетической и антипиретической активностью. Антибактериальная терапия показана при верифицированной бактериальной инфекции, а также при тяжелом или осложненном течении заболевания. Всем пациентам с риносинуситом рекомендовано назначение средств растительного происхождения, обладающих доказанным противовоспалительным и муколитическим действием (уровень убедительности рекомендаций В, уровень достоверности доказательств 3) [5]. При этом рекомендовано назначение средств растительного происхождения всем пациентам с острым синуситом с доказанным противовоспалительным и муколитическим действием при отсутствии противопоказаний с целью ускорения разрешения симптомов заболевания [6–11].
К таким лекарственным средствам относится Синупрет® экстракт — комбинированный препарат растительного происхождения с секретолитическим, секретомоторным, противовоспалительным и противовирусным действием, применяемый для лечения простудных заболеваний у взрослых при остром неосложненном воспалении полости носа и околоносовых пазух, способствующий оттоку слизи и воспалительного экссудата из носовых пазух и верхних дыхательных путей, предупреждая тем самым развитие осложнений. Активным компонентом данного препарата является сухой экстракт смеси лекарственного растительного сырья (BNO 1016): корней горечавки желтой (Gentianae luteae radicibus), цветков первоцвета весеннего (Primulae vera flores), травы щавеля курчавого (Rumicis crispi herbae), цветков бузины черной (Sambuci nigrae flores), травы вербены лекарственной (Verbenae officinale herbae), причем концентрация действующих веществ в разовой дозировке препарата Синупрет® экстракт в 4 раза выше по сравнению с разовой дозировкой для взрослых предыдущего препарата этого ряда [12].
Горечавка желтая — многолетнее травянистое расте-ние. В качестве сырья используются корни. Содержит гликозиды (около 3%), из которых наиболее важные: генциопикрин и амарогенцин, ксантон генцизин, алкалоид генцианин — производное пиридина, около 20% сахаров (трисахарид генцианоза, дисахариды генциобиоза и сахароза), пектины, жирное масло, дубильные и слизистые вещества. Препараты горечавки желтой при продолжительном приеме увеличивают количество красных и белых кровяных телец, поэтому издавна применяются в качестве общеукрепляющего средства для более быстрого восстановления больных в стадии реконвалесценции. Выделяемый из растения генцианин обладает противовоспалительной активностью, близкой к действию салицилата натрия. Обладает секретолитическим действием.
Первоцвет лекарственный имеет множество разновидностей. В фитотерапии используют надземные части первоцвета: стебли, листья и цветки. Содержит витамин С, госсипетин, рутин, изокверцетин. Оказывает секретолитическое, противовирусное и противовоспалительное действие.
Щавель курчавый — многолетнее травянистое растение, листья, стебли и корни которого имеют насыщенный состав (витамины С и К, дубильные вещества и антрахиноны, эфирные масла, глюкоза и жирные кислоты, гиперазин, кверцетин, витамины В1 и В2, щавелевая кислота, каротин и рутин, антоцианы, кофейная и хлорогеновая кислоты, токоферол, клетчатка, большое количество углеводов). Препараты щавеля обладают секретолитическим, противовоспалительным, антипиретическим действием, оказывают влияние на иммунитет и повышают устойчивость организма к вирусной инфекции.
Бузина черная — кустарник с мелкими беловато-желтыми цветками. В качестве лекарственного сырья используются цветки и спелые плоды. Цветки бузины черной содержат до 82 мг% аскорбиновой кислоты, рутин, терпены (урсоловую кислоту, амирин), гликозид — самбунигрин, эфирное масло (до 32%), холин, хлорогеновую, кофейную, валериановую, яблочную и уксусную кислоты. Основными действиями препаратов бузины черной являются секретолитическое, противовоспалительное, анальгетическое, потогонное и седативное. Традиционно цветки бузины используют при простудных заболеваниях, насморке, воспалительных заболеваниях полости рта и горла, охриплости, ангине, кашле, бронхите и бронхоэктазах, стоматитах и гингивитах.
Вербена лекарственная — многолетнее (иногда однолетнее) широко распространенное травянистое растение, надземная часть которого во время цветения используется в качестве лекарственного сырья. Содержит горечи, лактоновый гликозид (вербеналин), танины, алкалоиды, каротин. Обладает секретолитическим, противовоспалительным, противовирусным, потогонным, антипиретическим и седативным действием. Широко используется для лечения простудных заболеваний верхних дыхательных путей, трахеитов, бронхитов [13–15].
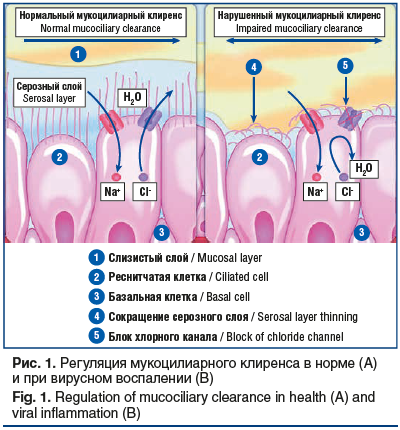
Композиция из пяти лекарственных трав обеспечивает широкий спектр фармакологических свойств, важнейшим из которых является регуляция процессов мукоцилиарного клиренса (рис. 1). Флавоноиды, содержащиеся в препарате Синупрет® экстракт, стимулируют ионные хлорные каналы, увеличивают секрецию внеклеточной жидкости и восстанавливают текучесть назальной слизи, нормализуют мукоцилиарный клиренс [16].
Фармакологические исследования in vitro и на животных моделях показали, что Синупрет® экстракт обладает противомикробным и противовирусным эффектами, включая секретолитическую и противовоспалительную активность [17, 18]. Подтверждена его эффективность и безопасность при курсовом лечении продолжительностью 15 дней [19, 20].
R. Jund et al. [21] провели анализ обобщенных данных по эффективности BNO 1016, полученных в двух сходных рандомизированных плацебо-контролируемых клинических исследованиях. Для анализа эффективности использовали данные 589 пациентов. Лечение проводили путем перорального приема 3 таблеток (по 160 мг) BNO 1016 (n=294) или 3 таблеток-плацебо (n=295) в течение 15 дней. В ходе обоих исследований пациенты выполнили 5 визитов, симптомы (ринорея, постназальный синдром, заложенность носа, головная боль, лицевая боль) оценивались в соответствии с Европейскими рекомендациями по риносинуситу и назальному полипозу (EPOS 2012) и анкетой шкалы качества жизни, обусловленного состоянием здоровья (SNOT-20, Sino-Nasal Outcomes Test, German Adapted Version). Диагноз ставился на основании общепринятых критериев. Эффективность лечения оценивалась по динамике среднего значения по шкале выраженности основных симптомов синусита (MSS) (см. таблицу).
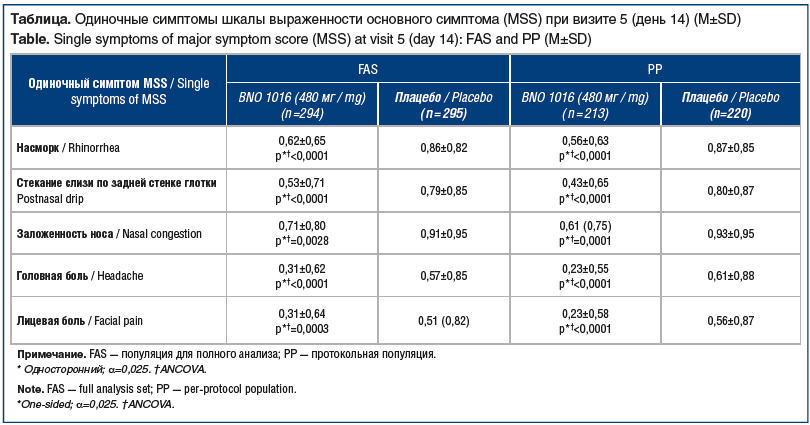
Было установлено, что за период лечения значения MSS улучшились, а различия между группами лечения по этому показателю в конце терапии (1,7±3,13 балла; p<0,0001) и качеству жизни по оценкам пациентов (p=0,0015) были статистически значимыми, в пользу BNO 1016 (рис. 2). Кроме того, применение BNO 1016 на 4 дня ускорило наступление клинического выздоровления пациентов с острым вирусным риносинуситом (n=433).
![Рис. 2. Динамика выраженности симптомов риносину- сита [21] Fig. 2. Changes in rhinosinusitis symptom severity over time [21] Рис. 2. Динамика выраженности симптомов риносину- сита [21] Fig. 2. Changes in rhinosinusitis symptom severity over time [21]](https://medblog.su/wp-content/uploads/2022/10/1665129480_573_fitoterapiya-infektsionno-vospalitelnyh-zabolevanij-verhnih-dyhatelnyh-putej-v-ambulatornoj-terapevticheskoj-i-obshhej-vrachebnoj-praktike.png)
Серьезных нежелательных явлений в группе BNO 1016 не отмечено, а их общее количество было невелико (13,4% против 23,9% в группе плацебо) [21].
Острый тонзиллофарингит — острое инфекционное воспаление слизистой оболочки и лимфатических структур ротоглотки (небные миндалины, лимфоидные фолликулы задней стенки глотки). Клинически острый тонзиллофарингит проявляется дискомфортом и болями в горле, повышением температуры тела, гиперемией небных миндалин и задней стенки глотки, отеком небных миндалин, в ряде случаев появлением налета на слизистой оболочке миндалин, увеличением и болезненностью регионарных лимфатических узлов [22].
Обсуждая особенности этиологии острого тонзиллофарингита, особо следует подчеркнуть, что указанная выше клиническая картина, так же как и симптомы острого риносинусита, наиболее часто служит проявлением ОРВИ. Бактериальная же этиология острого тонзиллофарингита встречается реже и, как правило, не требует назначения антибиотиков. При этом исключением являются те случаи, когда возбудителем заболевания служит Streptococcus pyogenes (в отечественной литературе указанный возбудитель чаще обозначается как β-гемолитический стрептококк группы А (БГСА)). Особая лечебная тактика с обязательным применением антибиотиков при остром тонзиллофарингите БГСА-этиологии обусловлена тем, что отсутствие рациональной антибактериальной терапии при данном заболевании ассоциируется с высоким риском развития серьезных осложнений. Так, без адекватного назначения антибиотиков могут развиться гнойный шейный лимфаденит, перитонзиллярный и ретрофарингеальный абсцесс в острую фазу стрептококкового тонзиллофарингита, а также ревматизм и гломерулонефрит в отдаленном периоде, уже после купирования локальных воспалительных проявлений [22].
Учитывая, что клинические симптомы острого тонзиллофарингита в подавляющем большинстве случаев однотипны и не имеют четкой связи с возбудителем заболевания, для выявления БГСА-этиологии необходимо использовать лабораторные методы диагностики. Для этого в качестве экспресс-диагностики могут применяться иммуноферментный анализ и иммунохроматографический метод, а в качестве «золотого стандарта» — культуральное исследование [22]. При этом критериями для выделения целевой группы по обязательному обследованию на БГСА-этиологию острого тонзиллофарингита являются эпидемиологический анамнез и возраст пациента. Так, следует учитывать, что наиболее часто БГСА в качестве возбудителя острого тонзиллофарингита встречается у детей от 5 до 15 лет. В то время как вероятность стрептококковой этиологии заболевания у детей в возрасте до 3 лет и у взрослых после 45 лет минимальна. С учетом указанных возрастных особенностей становится понятной обязательность обследования на БГСА детей указанной категории, когда имеются подозрения, что возбудителем острого тонзиллофарингита является S. pyogenes. Следует также отметить, что возраст пациентов с острым тонзиллофарингитом, наряду с определенными клиническими особенностями, легли в основу хорошо зарекомендовавших себя на практике оценочных шкал Р. Центора с соавт. (1981) [23], В. МакАйзека с соавт. [24], особенно в модифицированном виде [25]. Применение этих шкал позволяет эмпирически решить вопрос о необходимости назначения антибиотиков в тех случаях острого тонзиллофарингита, когда отсутствует возможность проведения лабораторного обследования на БГСА [22]. Необходимо обратить внимание на обязательное проведение лабораторного обследования на S. pyogenes независимо от возраста, если острый тонзиллофарингит развился у лиц, контактировавших с пациентами, переносящими инфекционно-воспалительные заболевания, вызванные БГСА [26].
Несмотря на четко прописанные клинические рекомендации, строго регламентирующие показания к использованию антибиотиков при остром тонзиллофарингите, на практике нередко эти правила игнорируются [27]. При этом в ряде случаев ошибочное назначение антибиотиков в этих ситуациях обусловлено тем, что население, привыкшее к широко распространенной практике полипрагмазии, оказывает психологическое давление на медицинских работников при решении вопроса о целесообразности проведения антибиотикотерапии. В то же время следует отметить, что в соответствии с клиническими рекомендациями Минздрава России [22] для лечения как острых, так и рецидивирующих нестрептококковых тонзиллофарингитов может быть с успехом использован Тонзилгон® Н — современный фитопрепарат, стандартизованный по составу, содержанию БАВ и имеющий широкую доказательную базу (уровень убедительности рекомендаций С, уровень достоверности доказательств 2).
Тонзилгон® Н — комбинированный препарат растительного происхождения с доказанным иммуномодулирующим, антисептическим, антибактериальным, противовирусным и противовоспалительным действием. В состав препарата входят экстракты корня алтея, цветков ромашки аптечной, травы тысячелистника, коры дуба, листьев грецкого ореха, травы хвоща и одуванчика лекарственного [28]. Результаты многочисленных экспериментальных и клинических исследований у детей и взрослых свидетельствуют о том, что этот лекарственный препарат оказывает комплексное позитивное действие на ключевые звенья патогенеза тонзиллофарингита, что и определяет его высокую клиническую эффективность [29–39]. При этом доказано, что препарат не только позволяет быстрее купировать симптомы в остром периоде заболевания, но и обладает выраженным профилактическим эффектом при рецидивирующем и хроническом течении. Так, результаты сравнительного изучения эффективности стандартной терапии и ее комбинации с препаратом Тонзилгон® Н у пациентов с хроническим тонзиллитом показали, что включение препарата в общую схему лечения позволяет быстрее купировать клинические симптомы (рис. 3) и добиться более длительной ремиссии [40, 41].
![Рис. 3. Сроки уменьшения выраженности жалоб паци- ентов на фоне лечения [40] Fig. 3. Timeline of patient response to treatment (decrease in patient’s complaints of symptoms) [40] Рис. 3. Сроки уменьшения выраженности жалоб паци- ентов на фоне лечения [40] Fig. 3. Timeline of patient response to treatment (decrease in patient’s complaints of symptoms) [40]](https://medblog.su/wp-content/uploads/2022/10/1665129480_928_fitoterapiya-infektsionno-vospalitelnyh-zabolevanij-verhnih-dyhatelnyh-putej-v-ambulatornoj-terapevticheskoj-i-obshhej-vrachebnoj-praktike.png)
Так, в работе [41] выраженность клинических симптомов хронического тонзиллита в основной группе (Тонзилгон® Н + стандартное консервативное лечение) снизилась до минимальных значений к 17-му дню, тогда как в группе сравнения (стандартное консервативное лечение) — только к 25-му дню. Положительную динамику и эффект от проведенного лечения на 60-й день наблюдения отмечали 86% пациентов основной группы и лишь 53% — группы сравнения. Следует особо отметить, что клиническая эффективность препарата сопровождалась также и позитивной динамикой состава микрофлоры глотки. Установлено, что при этом существенно уменьшалась степень контаминации слизистой патогенными и условно-патогенными возбудителями [40, 41].
Заключение
Представленные в настоящей статье данные свидетельствуют о том, что в настоящее время в арсенале практикующего врача имеются современные фитопрепараты, обладающие высокой эффективностью при лечении инфекционно-воспалительных заболеваний верхних дыхательных путей. Препараты могут быть рекомендованы как для эффективного лечения острых риносинуситов и острых тонзиллофарингитов, развившихся на фоне ОРВИ, так и для использования в составе комплексной терапии рецидивирующих и хронических заболеваний носа и его придаточных пазух, ротоглотки. Особо следует отметить, что все авторы, проводившие клинические исследования с анализируемыми препаратами, подчеркивают их хорошую переносимость и высокий профиль безопасности.
Сведения об авторах:
Стремоухов Анатолий Анатольевич — д.м.н., профессор, директор института методологии профессионального развития, заведующий кафедрой общей врачебной практики и поликлинической терапии ФГБОУ ДПО РМАНПО Минздрава России; 123995, Россия, г. Москва, ул. Баррикадная, д. 2/1; ORCID iD 0000-0002-4393-3543.
Заплатников Андрей Леонидович — д.м.н., профессор, проректор по учебной работе, заведующий кафедрой неонатологии им. профессора В.В. Гаврюшова, профессор кафедры педиатрии им. академика Г.Н. Сперанского ФГБОУ ДПО РМАНПО Минздрава России; 123995, Россия, г. Москва, ул. Баррикадная, д. 2/1; ORCID iD 0000-0003-1303-8318.
Власова Надежда Леонидовна — врач общей практики, председатель Ассоциации врачей первичного звена СИРАНО; 117587, Россия, г. Москва, Варшавское ш., д. 125Ж, к. 6; ORCID iD 0000-0002-4062-0138.
Смирнова Маргарита Александровна — к.м.н., доцент кафедры общей врачебной практики и поликлинической терапии ФГБОУ ДПО РМАНПО Минздрава России; 123995, Россия, г. Москва, ул. Баррикадная, д. 2/1; ORCID iD 0000-0001-7210-6363.
Контактная информация: Заплатников Андрей Леонидович, e-mail: zaplatnikov@mail.ru.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 06.07.2022.
Поступила после рецензирования 29.07.2022.
Принята в печать 23.08.2022.
About the authors:
Anatoly A. Stremoukhov — Dr. Sc. (Med.), Professor, Director of the Institute of Professional Development Methodology, Head of the Department of General Physician Practice and Outpatient Care, Russian Medical Academy of Continuous Professional Education; 2/1, Barrikadnaya str., Moscow, 125993, Russian Federation; ORCID iD 0000-0002-4393-3543.
Andrey L. Zaplatnikov — Dr. Sc. (Med.), Professor, Vice-chancellor for Instructional Work, Head of the Prof. N.N. Gavryushov Department of Neonatology, professor of the Acad. G.N. Speranskiy Department of Pediatrics, Russian Medical Academy of Continuous Professional Education; 2/1 Barrikadnaya str., Moscow, 125993, Russian Federation; ORCID iD 0000-0003-1303-8318.
Nadezhda L. Vlasova — general practitioner, Chairperson of the Association of Primary Care Physicians SIRANO, 125ZH/6, Varshavskoe road, Moscow, Russian Federation; ORCID iD 0000-0002-4062-0138.
Margarita A. Smirnova — C. Sc. (Med.), associate professor of the Department of General Physician Practice and Outpatient Care, Russian Medical Academy of Continuous Professional Education; 2/1, Barrikadnaya str., Moscow, 125993, Russian Federation; ORCID iD 0000-0001-7210-6363.
Contact information: Andrey L. Zaplatnikov, e-mail: zaplatnikov@mail.ru.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 06.07.2022.
Revised 29.07.2022.
Accepted 23.08.
Информация с rmj.ru