Введение
Ежегодно в мире заболевает туберкулезом около 10 млн человек, при этом бактериологическое подтверждение регистрируется не во всех случаях1. При отсутствии бактериовыделения диагноз туберкулеза устанавливается на основании жалоб, клинических проявлений болезни и рентгенологических данных. Отсутствие микробиологической, молекулярно-генетической или морфологической верификации может привести к ошибочной трактовке имеющихся изменений [1–3].
Проведение дифференциальной диагностики туберкулеза с другими заболеваниями — довольно сложный процесс, если не удается выявить возбудителя. Обнаружение в респираторном материале микобактерий туберкулеза (МБТ) позволяет правильно установить диагноз. Однако для успешного дальнейшего лечения необходимо проведение теста лекарственной чувствительности (ТЛЧ)2 [4]. Пациентам без бактериовыделения назначают режим лечения лекарственно-чувствительного туберкулеза, но с учетом значительного распространения туберкулеза с множественной или широкой лекарственной устойчивостью (МЛУ/ШЛУ) МБТ в России такой подход нельзя считать оптимальным3,4 [5]. Недостаточная эффективность лечения больных туберкулезом с МЛУ/ШЛУ МБТ в значительной мере обусловлена несвоевременным проведением ТЛЧ и соответственно отсутствием адекватной этиотропной химиотерапии [6–8].
Отсутствие данных о лекарственной чувствительности (ЛЧ) возбудителя у больных, не выделяющих МБТ, не позволяет выяснить истинную распространенность туберкулеза с МЛУ/ШЛУ МБТ [9].
Также диагностические ошибки могут привести к необоснованному назначению противотуберкулезных препаратов пациентам с инфекционными и онкологическими заболеваниями [10–12].
Раннее выявление туберкулеза легких рентгенологическим методом сопровождается, как правило, отсутствием бактериовыделения [13–15]. Молекулярно-генетические методы более чувствительны и специфичны, но и они при малом количестве мокроты или ее отсутствии неинформативны [16–18].
Методы инвазивной диагностики позволяют установить диагноз в большинстве случаев. В первую очередь это бронхоскопия, при которой удается получить респираторный материал и выполнить биопсию бронха или ткани легкого. Однако и эндоскопия не всегда позволяет установить диагноз, в этих случаях возникает необходимость в проведении хирургической биопсии [19].
Диагностический материал в настоящее время получают с помощью эндохирургической техники [4]. Современные хирургические методы характеризуются безопасностью и малоинвазивностью, их эффективность весьма высока — от 90 до 98,1% [20–24].
Проблемы верификации диагноза, обнаружения возбудителя и определения его ЛЧ при заболеваниях легких весьма актуальны. В этой связи изучение роли хирургических методов в диагностике туберкулеза представляется важным и своевременным.
Цель исследования: оценить значение диагностических операций у больных с установленным туберкулезом без бактериовыделения.
Содержание статьи
Материал и методы
Проведено обсервационное ретроспективное исследование диагностической значимости хирургических методов у больных туберкулезом. Изучена медицинская документация (медицинские карты, протоколы операций, данные бактериологической лаборатории) 109 пациентов, подвергнутых хирургическому вмешательству с диагностической целью. Показанием к проведению операции являлась верификация процесса в легких ввиду отсутствия обнаружения МБТ на дохирургическом этапе и, таким образом, сомнение в диагнозе туберкулеза. Мужчин было 50, женщин — 59. Возраст пациентов колебался от 18 до 70 лет, в среднем составив 39,7 года.
В исследование включали пациентов, неинфицированных ВИЧ, с направительным диагнозом «туберкулез легких без бактериовыделения». Преобладали больные с туберкулемами — 90 человек и диссеминированным туберкулезом легких — 14, кавернозный туберкулез был установлен у 3, очаговый — у 2 человек.
Противотуберкулезную терапию (ПТТ) до операции в течение 1–14 мес. получали 85 (78%) больных, соответственно не получали — 24 (22%) (р≤0,01). Лечение по режиму лекарственно-чувствительного туберкулеза было назначено 79 пациентам, 6 пациентам в связи с отрицательной рентгенологической динамикой на фоне лечения препаратами первого ряда назначен эмпирический режим химиотерапии туберкулеза с МЛУ МБТ.
Оперированы все пациенты: сегментарных резекций выполнено 90, лобэктомий — 15, комбинированных резекций — 2, прецизионных резекций легкого — 2.
В рамках дооперационного обследования в 40 (36,7%) случаях из 109 проведено иммунологическое тестирование с помощью внутрикожной пробы с аллергеном туберкулезным рекомбинантным (Диаскинтест). У 18 (45%) пациентов проба была положительная, у 4 (10%) — сомнительная и у 18 (45%) — отрицательная. Использованы другие диагностические методы в соответствии с клиническими рекомендациями. У 49 (45%) пациентов выполнена оценка рентгенологической динамики, в 60 случаях оценить динамику не удалось из-за отсутствия архива КТ-исследований. На фоне консервативного лечения в 21 (42,9%) случае отмечалась отрицательная рентгенологическая динамика, в 25 (51%) — положительная и в 3 (6,1%) — разнонаправленная динамика. У пациентов, не получавших ПТТ, рентгенологическая динамика не оценивалась с учетом проведения оперативного вмешательства в ближайшее время после выявления изменений.
Статистическую обработку данных проводили c использованием Microsoft Excel и стандартных программ медицинской статистики.
Результаты исследования
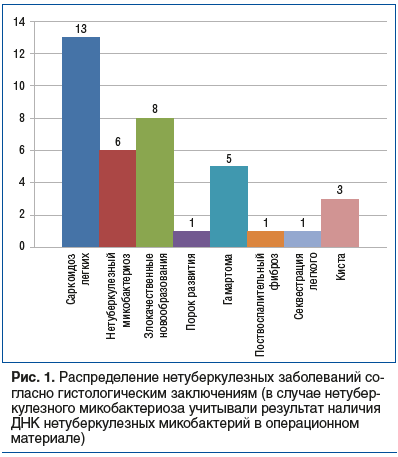
Диагноз туберкулеза легких был верифицирован на основании результатов микробиологического и гистологического методов исследования операционного материала в 65/109 (59,64%) случаях; только с помощью морфологического исследования в 6/109 (5,5%) случаях; в 38/109 (34,86%) случаях туберкулезный процесс не был подтвержден (рис. 1).
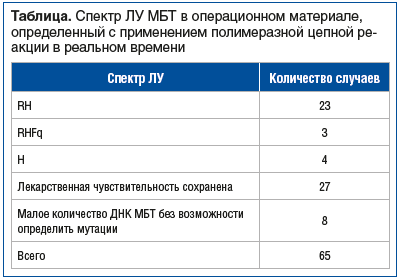
В 27/65 (41,5%) случаях был выявлен лекарственно-чувствительный туберкулез, в 4/65 (6,2%) — изолированная ЛУ к изониазиду, в 26/65 (40%) — МЛУ/преШЛУ МБТ. В 8 случаях ТЛЧ с использованием операционного материала провести не удалось в связи с отсутствием роста МБТ на питательных средах и в связи с концентрацией ДНК, не позволяющей определить генные мутации (см. таблицу).
Согласно гистологическому исследованию операционного материала у 48 пациентов туберкулезный процесс был в фазе слабовыраженного прогрессирования, у 5 — соответствовал фазе умеренного прогрессирования, у 4 — фазе организации, у 5 — фазе разрешения, активность процесса не была определена у 9 пациентов.
В послеоперационном периоде в связи с выявленной ЛУ всем пациентам было скорректировано лечение согласно спектру устойчивости МБТ. Двум пациентам, получающим на дооперационном этапе лечение по режиму МЛУ эмпирически, продолжено лечение без смены режима, несмотря на лекарственно-чувствительную МБТ в операционном материале, ввиду наличия отрицательной рентгенологической динамики на фоне лечения препаратами первого ряда на старте терапии.
В послеоперационном периоде зарегистрировано 3/109 (2,75%) случая развития осложнений. У 2 пациентов после операции сохранялась остаточная полость, что потребовало дополнительного дренирования, у 1 пациента сформировался бронхиальный свищ. Указанные осложнения наблюдались у больных туберкулезом легких и были ликвидированы в процессе лечения.
Представляем клинические наблюдения, демонстрирующие различные варианты тактики ведения и лечения пациентов с впервые выявленными изменениями в легких, у которых по результатам исследования мокроты и бронхоальвеолярного лаважа не удалось обнаружить этиологический фактор (согласие пациентов на публикацию данных в научных целях получено).
Клиническое наблюдение 1
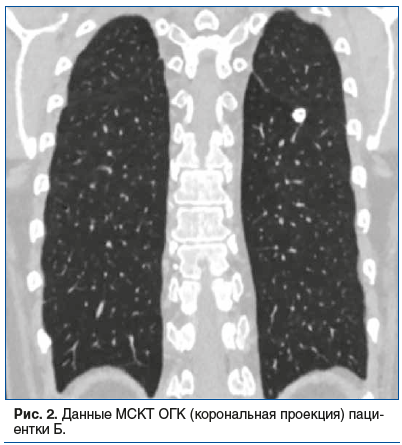
Пациентка Б., 62 года. Из анамнеза заболевания известно, что ранее туберкулезом не болела. Контакт с больным туберкулезом отрицает. Флюорографию проходила нерегулярно. Полгода назад при прохождении рентгенологического исследования выявлены изменения в легких, расцененные как специфические. Направлена к фтизиатру по месту жительства для обследования. Проведена мультиспиральная компьютерная томография (МСКТ) органов грудной клетки (ОГК): в апикальных отделах С6 левого легкого определялся выраженно кальцинированный фокус с неровными бугристыми контурами, достаточно четкими контурами, размерами 12,5×12 мм (рис. 2).
При микробиологическом исследовании мокроты методом люминесцентной микроскопии кислото-устойчивые микобактерии (КУМ) не получены, методом полимеразной цепной реакции ДНК МБТ не обнаружена. При культуральных исследованиях на жидких и плотных питательных средах роста МБТ нет. Иммунологическое исследование: внутрикожная проба с аллергеном туберкулезным рекомбинантным отрицательная.
Решением врачебной комиссии по месту жительства выставлен диагноз: туберкулема С6 левого легкого МБТ(-). Принято решение начать лечение по режиму лекарственно-чувствительного туберкулеза ввиду отсутствия факторов риска и наличия ЛУ, не менее 60 доз с последующим рентгенологическим контролем. На фоне проводимой химиотерапии зарегистрировано развитие нежелательного явления в виде гепатотоксической реакции по цитолитическому типу (АЛТ 364 ЕД/л, АСТ 197 ЕД/л). Противотуберкулезные препараты отменены, проведена дезинтоксикационная и гепатопротекторная терапия с нормализацией показателей печеночного цитолиза. На консилиуме врачей принято решение о выполнении операции. Учитывая стабильную рентгенологическую картину, принято решение не возобновлять ПТТ на дооперационном этапе. Проведено хирургическое лечение: видеоторакоскопическая сегментарная резекция S6 слева. При микробиологическом исследовании операционного материала КУМ и ДНК МБТ не получены. Гистологическое исследование операционного материала: гамартома легкого. На основании полученных данных операционного материала диагноз туберкулеза легких снят.
Данное клиническое наблюдение демонстрирует неверную диагностическую тактику, необоснованное назначение ПТТ, которое привело к развитию токсического гепатита. При одиночных образованиях в легких в первую очередь необходимо исключать легочную кисту, паразитарную кисту, одиночные метастазы, периферический рак легкого, доброкачественные опухоли легкого, нетуберкулезный микобактериоз. При наличии таковых изменений и при сомнении в диагнозе туберкулеза тактика врача-фтизиатра должна включать консультацию торакального хирурга для определения показаний к проведению оперативного вмешательства с целью верификации процесса.
Клиническое наблюдение 2
Пациентка Л., 53 года. Ранее туберкулезом не болела. Туберкулезный контакт отрицает. Два года назад пациентка находилась на стационарном лечении в общесоматическом стационаре с диагнозом: новая коронавирусная инфекция (COVID-19), вирус не идентифицирован. Внебольничная двусторонняя полисегментарная интерстициальная пневмония. Буллезная эмфизема легких. При контрольном обследовании выявлены изменения в правом легком. Пациентка направлена к фтизиатру, обследована. Внутрикожная проба с аллергеном туберкулезным рекомбинантным отрицательная. КУМ и ДНК МБТ не получены при исследовании мокроты и бронхоальвеолярного лаважа микробиологическим и молекулярно-генетическим методами.
Установлен диагноз: инфильтративный туберкулез С6 правого легкого в фазе распада. МБТ(-). I группа диспансерного учета. Начата интенсивная фаза лечения по режиму лекарственно-чувствительного туберкулеза. На фоне лечения было выявлено развитие нежелательной реакции в виде лейкопении ниже границы референтного интервала в общем анализе крови. ПТТ неоднократно отменялась.
По данным МСКТ ОГК в динамике изменений нет, сохраняется полость в нижней доле правого легкого (рис. 3).
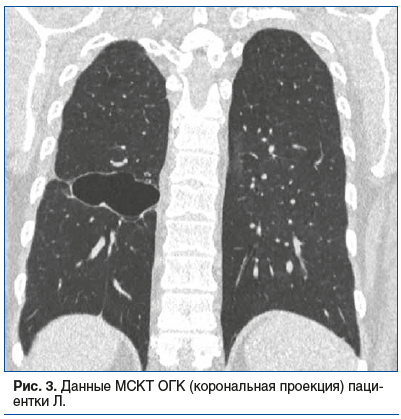
Учитывая отсутствие бактериовыделения и клинико-рентгенологической динамики на фоне лечения, диагноз туберкулеза взят под сомнение, рекомендована лечебно-диагностическая операция. В связи с сохраняющейся лейкопенией при возобновлении специфического лечения рекомендовано отменить противотуберкулезные препараты до получения результатов гистологического и микробиологического исследования операционного материала. Проведена видеоассистированная торакоскопическая нижняя лобэктомия справа. Гистологическое заключение: порок развития легкого с формированием бронхоэктазов, пневмосклероз. При микробиологическом исследовании операционного материала КУМ и ДНК МБТ не получены, туберкулезная этиология процесса не подтверждена. Диагноз туберкулеза легких снят.
Приведенное наблюдение демонстрирует гипердиагностику туберкулеза и соответственно ошибки в трактовке данных КТ. В результате только морфологическая верификация привела к установке правильного диагноза.
Обсуждение
В настоящее время довольно много публикаций посвящено проблеме дифференциальной диагностики туберкулеза хирургическими методами, а также изучению особенностей МБТ, полученных из операционного материала. Так, в статье А.В. Головнина и соавт. [9] приводятся результаты исследования операционного материала молекулярно-генетическим методом с применением системы GeneExpert: в 66,1% случаев из 124 пациентов с установленным диагнозом туберкулеза без бактерио-выделения в операционном материале обнаружена ДНК МБТ, в том числе у 28,2% пациентов выявлена неизвестная до операции резистентность МБТ к рифампицину, что свидетельствует в пользу проведения хирургического лечения с целью назначения адекватной химиотерапии в ближайшие дни после операции.
Р.Ш. Валиев и соавт. [7] представили анализ частоты обнаружения МБТ в резекционном материале 122 впервые выявленных больных с туберкулезом легких без доказанного бактериовыделения, получающих лечение противотуберкулезными препаратами. Среди оперированных больных методом бактериоскопии МБТ обнаружены у 71 (64,5%) из 110, молекулярно-генетическими методами — у 74 (74,7%) из 99, методом посева на жидких питательных средах — у 18 (14,7%) из 122 пациентов. Относительно больных, у которых молекулярно-генетическим методом в туберкулеме обнаружена ДНК МБТ, получены сведения о чувствительности к изониазиду и рифампицину: устойчивость к изониазиду установлена у 13/74 (17,6%), МЛУ — у 38/74 (51,3%). Несмотря на высокую частоту МЛУ МБТ, как минимум у 20 из 38 пациентов не получен рост МБТ после проведения ПТТ по режиму лекарственно-чувствительного туберкулеза. На основании представленных данных авторами высказано мнение, что у большинства пациентов МБТ в туберкулеме не способны к росту [7].
Работа С.А. Белова и А.А. Григорюка [21] демонстрирует результаты гистологического исследования операционного материала 220 пациентов, имевших направительный диагноз «туберкулема легких с распадом», отрицательные данные микроскопии и полимеразной цепной реакции мокроты перед проведением хирургического лечения и отсутствие рентгенологической динамики на фоне проводимой ПТТ. У 149 пациентов имелись анамнестические данные о бактериовыделении на момент выявления заболевания. Гистологическое подтверждение туберкулезного процесса получено только у 179/220 (81,4%; 95% ДИ 75,7–86,0%) пациентов. Микробиологическое исследование у 39/179 (21,8%) пациентов установило наличие возбудителя с МЛУ. Нетуберкулезная этиология образований легких была у 41/220 (18,6%; 95% ДИ 14,1–24,3%) пациента. При этом у 19/220 (8,6%; 95% ДИ 5,6–13,1%) больных установлен периферический рак легкого, у остальных — доброкачественные опухоли, метастатическое поражение и киста.
Таким образом, полученные в нашем исследовании данные отчасти согласуются с ранее опубликованными результатами других авторов. Например, частота обнаружения МЛУ/преШЛУ МБТ в операционном материале, по данным нашего учреждения, составила 23,9%, в других работах — от 21,8 до 51,3%. В то же время мы получили большую долю нетуберкулезных заболеваний (41,2%) в отличие от коллег (18,6%), что может свидетельствовать о большем числе диагностических больных, направленных в клинику из различных субъектов РФ.
Заключение
Выполнение диагностических операций у больных с неверифицированным туберкулезом позволило во всех случаях установить окончательный диагноз: туберкулез — у 71 человека, нетуберкулезные заболевания — у 38, причем 19 из них определенное время уже получали ПТТ. Наиболее часто диагностировали саркоидоз — 13 (34,2%), рак легкого — 8 (21,0%) и микобактериоз — 6 (15,8%). Комплексное исследование биопсийного материала у больных туберкулезом выявило лекарственную устойчивость МБТ непосредственно в очагах воспаления, неустановленную ранее другими методами. МЛУ/преШЛУ МБТ была выявлена у 26 (40%) больных, изолированная лекарственная устойчивость к изониазиду — у 4 (6,2%). Полученные данные позволили в короткие сроки скорректировать режим и назначить адекватные схемы химиотерапии больным туберкулезом, а пациентов без туберкулеза маршрутизировать в профильные медицинские организации.
Тактика врача-фтизиатра при сомнении в диагнозе туберкулеза легких, при отсутствии должной рентгенологический динамики или при появлении отрицательной рентгенологической динамики на фоне проводимого консервативного лечения, при подозрении на нетуберкулезную этиологию изменений должна включать консультацию торакального хирурга на предмет возможности проведения диагностической/лечебно-диагностической операции. При подозрении на онкологический, ревматологический, пульмонологический процесс возможно проведение мультидисциплинарного консилиума для определения дальнейшей лечебной или диагностической тактики. При отсутствии в учреждении узкопрофильных специалистов, для получения экспертного мнения рекомендовано проведение заочных телемедицинских консультаций в федеральных центрах.
1World Health Organization; 2019. Global tuberculosis report 2019. (Electronic resource.) URL: https://www.who.int/publications/i/item/global-tuberculosis-report-2019 (access date: 11.11.2023).
2Клинические рекомендации Минздрава России. Туберкулез у взрослых. 2022. (Электронный ресурс.) URL: https://disuria.ru/_ld/11/1173_kr22A15A19MZ.pdf (дата обращения: 11.11.2023).
3World Health Organization. Global Tuberculosis Report 2017. (Electronic resource.) URL: https://www.who.int/publications/i/item/9789241565516 (access date: 11.11.2023).
4World Health Organization. Global tuberculosis report 2020. (Electronic resource.) URL: https://www.who.int/publications/i/item/9789240013131 (access date: 11.11.2023).
Информация с rmj.ru