Артериальная гипертония «urgency» против «emergency»: вопросы терминологии, дифференциальной диагностики и лечения
В этой статье основное внимание уделено именно тактике лечения тяжелой бессимптомной АГ (urgency hypertension), вызывающей наибольшее количество вопросов и споров. Тем не менее сначала следует напомнить основные понятия, касающиеся неотложных состояний, связанных с АГ.
Содержание статьи
Неотложные состояния при АГ
Осложненные гипертонические кризы («hypertension emergency» в англоязычной литературе) сопровождаются жизнеугрожающими осложнениями, появлением или усугублением ПОМ и требуют экстренного снижения АД в течение нескольких минут или часов при помощи парентерально вводимых препаратов [2].
Гипертонический криз считается осложненным:
при гипертонической энцефалопатии;
остром коронарном синдроме;
острой левожелудочковой недостаточности;
расслаивающей аневризме аорты;
феохромоцитоме;
преэклампсии и эклампсии беременных;
тяжелой АГ, ассоциированной с субарахноидальным кровоизлиянием или травмой головного мозга;
АГ у послеоперационных больных и при угрозе кровотечения;
на фоне приема амфетаминов, кокаина и др.
Острый инсульт, особенно геморрагический, ассоциированный с выраженным повышением АД, ранее относили к неотложным состояниям, обусловленным АГ, однако в настоящее время мнение экспертов изменилось. В новых «2018 ЕОК/ЕОАГ Рекомендациях по лечению больных с артериальной гипертензией» рекомендуется более внимательный подход к снижению АД в условиях острой фазы инсульта [3]. По данным рандомизированных клинических исследований (РКИ), немедленное (в течение 6 ч) снижение АД до значений
К сожалению, РКИ с целью оценки различных терапевтических стратегий при других экстренных состояниях, обусловленных АГ, не проводились [3]. Тем не менее разработаны некоторые основополагающие принципы экстренной гипотензивной терапии. Приоритетным является использование внутривенных препаратов с коротким периодом полувыведения, что позволяет тщательно следить за уровнем АД при постоянном контроле гемодинамики [3]. Быстрое, неконтролируемое снижение АД может привести к развитию осложнений [10]. Поэтому АД следует снижать постепенно, как правило, не более чем на 25% в первые 1–2 ч во избежание ухудшения кровоснабжения головного мозга, сердца и почек. Более быстрое снижение АД необходимо только при расслаивающей аневризме аорты (на 25% от исходного за 5–10 мин, оптимальное время достижения целевого уровня САД 100–110 мм рт. ст. — не более 20 мин), а также при выраженной острой левожелудочковой недостаточности (отеке легких) [2].
Для экстренного снижения АД используются следующие препараты [2].
Вазодилататоры:
эналаприлат (препарат выбора при острой левожелудочковой недостаточности);
нитроглицерин (при остром коронарном синдроме и острой недостаточности левого желудочка);
нитропруссид натрия (препарат выбора при гипертонической энцефалопатии).
β-адреноблокаторы (препараты выбора при расслаивающей аневризме аорты и ОКС):
метопролол;
эсмолол.
Антиадренергические средства (фентоламин при подозрении на феохромоцитому).
Диуретики (фуросемид при острой левожелудочковой недостаточности).
Нейролептики (дроперидол).
Ганглиоблокаторы (пентамин).
Неосложненные гипертонические кризы (urgency hypertension). Таким образом, в случае с emergency hypertension все предельно четко и ясно. В случае же бессимптомного или малосимптомного повышения АД основополагающим в настоящее время является вопрос: надо ли вообще что-то делать? По крайней мере, последние Европейские рекомендации [3] обходят эту проблему стороной. Единственная фраза посвящена этому вопросу: «Следует отметить, что у многих пациентов, находящихся в отделениях неотложной терапии с болевым синдромом или другими состояниями, может отмечаться острое повышение АД, которое самостоятельно вернется к нормальным значениям при уменьшении боли и не будет требовать специальных мер для его снижения». В то же время неосложненные гипертонические кризы, малосимптомные или даже бессимптомные («измерил АД, увидел цифры и пришел в ужас»), — одна из самых частых причин вызовов бригад скорой медицинской помощи [11] и одна из главных проблем на амбулаторном приеме. Так лечить или не лечить? Снижать ли АД, а если снижать, то кому, каким препаратом и с какой скоростью?
Начнем с данных РКИ. Все они были проведены в США в последние годы. Ретроспективное амбулаторное исследование (n=58 535) [12] оценило краткосрочные результаты пациентов с тяжелой бессимптомной АГ. Среднее САД составляло 183 мм рт. ст. (10% пациентов имели показатели ≥200 мм рт. ст.), а среднее ДАД — 96 мм рт. cт. (6% пациентов имели показатели ≥120 мм рт. ст.). Из амбулаторной клиники 426 пациентов (0,7%) были направлены в стационар (из 387 обратившихся в отделения неотложной терапии 39 были госпитализированы). Остальные пациенты были отправлены домой. Оценивалась частота серьезных неблагоприятных сердечно-сосудистых осложнений (ССО) в течение 7 дней, 8–30 дней и 6 мес. у госпитализированных и негоспитализированных больных. Общая частота ССО в обеих группах была низкой (менее 1%), без существенных различий как через 7 дней, так и в течение всего периода наблюдения. Из пациентов, отправленных домой, в течение последующих 7 дней и 8–30 дней были госпитализированы менее 1%. Это подтверждает, что амбулаторное лечение оправданно и экономически эффективно. Ограничением этого исследования стало, во-первых, то, что 20% пациентов были потеряны для последующего наблюдения и их результаты не были включены в анализ, и, во-вторых, что больные, оставленные в стационаре, возможно, были все же более тяжелыми.
В проспективном обсервационном исследовании (n=146) [13] изучался риск кратковременных побочных эффектов тяжелой бессимптомной АГ (среднее САД 217/112 мм рт. ст.) после выписки из отделения неотложной терапии. Более 35% пациентов по-прежнему имели САД≥190/100 мм рт. ст. при выписке, независимо от того, лечились ли они стационарно или нет. После 10-дневного наблюдения среднее АД значительно улучшилось (160/90 мм рт. ст.) без серьезных неблагоприятных исходов. Авторы пришли к выводу, что попытки резко снизить АД могут не понадобиться. Выписка пациентов на гипотензивной терапии является разумным и безопасным вариантом.
Таким образом, повышение АД даже до высоких цифр по современным представлениям требует быстрого снижения только при наличии каких-либо симптомов. Положение это подтверждается целым рядом исследований. Часто для снижения АД достаточно лишь 30-минутного пребывания в спокойном месте. Более чем у 30% пациентов АД снижается до приемлемого уровня после отдыха без медикаментозного вмешательства [14]. Напротив, агрессивное снижение артериального давления может вызвать осложнение, и его следует избегать у пациентов с тяжелой бессимптомной гипертонией. Рекомендуется постепенное снижение в период от нескольких дней до нескольких недель [15].
Несмотря на недоказанность немедленного увеличения риска серьезных ССО, врачи первичного звена медицинской помощи не только в РФ, но и в США часто не решаются отправлять домой пациентов с серьезным повышением АД [5]. В результате остается обычной практикой снижение АД с использованием пероральных гипотензивных средств короткого действия. Пациенты с такими симптомами, как головная боль, шум и тяжесть в голове, одышка, носовое кровотечение или беспокойство, с большей вероятностью получат пользу от этих препаратов, по крайней мере, с точки зрения улучшения качества жизни [12, 16]. При бессимптомной АГ теоретически достаточно разъяснений и психотерапевтической беседы, но с практической точки зрения использование мягкого гипотензивного препарата быстрого действия может быть оправданным. Когда АД снизится, следует назначить или скорректировать уже постоянно применяющуюся гипотензивную терапию. На рисунке 1 представлена схема тактики ведения тяжелой АГ, рекомендованная американскими кардиологами [5].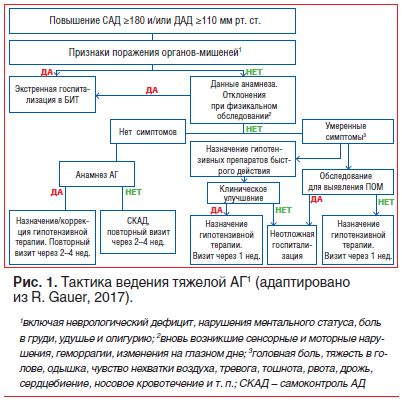
Прежде всего следует оценить наличие ПОМ и исключить острые состояния, о чем говорилось выше. На этом этапе большая роль отводится сбору анамнеза. В таблице 1 представлены вопросы, которые рекомендуют задавать больному американские руководства для врачей амбулаторного звена [17, 18].![Таблица 1. Жизненно важные вопросы, которые нужно задавать больному при сборе анамнеза (адаптировано из: D. Indarawis, 2017) [19] Таблица 1. Жизненно важные вопросы, которые нужно задавать больному при сборе анамнеза (адаптировано из: D. Indarawis, 2017) [19]](https://medblog.su/wp-content/uploads/2019/04/1556511321_657_arterialnaya-gipertoniya-urgency-protiv-emergency-voprosy-terminologii-differentsialnoj-diagnostiki-i-lecheniya-m-d-smirnova.png)
Следует помнить, что часто гипертонические кризы связаны с применением трициклических антидепрессантов (амитриптилин, кломипрамин, имипрамин и др.), кокаина, амфетаминов, симпатомиметиков, циклоспорина, эритропоэтинов, употреблением продуктов, содержащих тирамин, приемом ингибиторов моноаминоксидазы, глюкокортикоидов, нестероидных противовоспалительных препаратов, а также с резкой отменой ряда гипотензивных препаратов.
После тщательного сбора анамнеза и физикального обследования решается вопрос о необходимости более детального обследования и/или неотложной госпитализации. Если поводов для экстренной госпитализации нет, неосложненные гипертонические кризы (urgency hypertension) купируются амбулаторно. Скорость снижения АД не должна превышать 25% в первые 2 ч с последующим достижением целевого АД в течение нескольких часов, но не более 24 ч от начала терапии [2]. Далее необходим подбор или коррекция постоянной гипотензивной терапии. Согласно отечественным рекомендациям [2] при впервые выявленном неосложненном гипертоническом кризе у больных с неясным генезом АГ, при некупирующемся гипертоническом кризе, частых повторных кризах показана госпитализация в кардиологическое или терапевтическое отделение стационара. Показаниями к госпитализации больных АГ служат неясность диагноза и необходимость специальных (часто инвазивных) методов исследований для уточнения формы АГ, трудности в подборе медикаментозной терапии.
Препараты для неотложной помощи при тяжелой АГ
Для неотложной помощи используются препараты с относительно быстрым и коротким действием: каптоприл, моксонидин, нифедипин, клонидин, пропранолол и др. (табл. 2) [2].![Таблица 2. Пероральные препараты для купирования гипертонического криза [3] Таблица 2. Пероральные препараты для купирования гипертонического криза [3]](https://medblog.su/wp-content/uploads/2019/04/1556511321_742_arterialnaya-gipertoniya-urgency-protiv-emergency-voprosy-terminologii-differentsialnoj-diagnostiki-i-lecheniya-m-d-smirnova.png)
При выборе препарата следует уточнить, принимал ли пациент какие-либо лекарства ранее, когда и с каким эффектом. Это поможет не только более рационально выбрать препарат, но и избежать нежелательных лекарственных взаимодействий. Необходимо учесть и противопоказания к применению препаратов (см. табл. 2).
Препаратом первого выбора для лечения неосложненного гипертонического криза является каптоприл (Капотен, компания АО «Акрихин»). Это единственный представитель класса ингибиторов ангиотензинпревращающего фермента, рекомендованный не только для плановой терапии АГ, но и для неотложной помощи, поскольку, являясь активным веществом, а не пролекарством, он действует быстро. После приема каптоприл быстро абсорбируется — около 75% от принятой дозы. Биодоступность снижается на 30–55% при приеме пищи, но без существенного влияния на фармакокинетические и фармакодинамические показатели. Максимальная концентрация в плазме крови отмечается через час, однако гипотензивное действие проявляется уже через 15–30 мин после приема препарата внутрь. Максимальный эффект развивается через 1–2 ч. Таким образом, снижение АД происходит достаточно плавно, это, бесспорно, положительный момент, однако надо обязательно предупредить пациента, что не следует ждать немедленной реакции и нет смысла измерять АД ранее чем через 30 мин. Незнание этого аспекта часто приводит к необоснованному повторному приему препарата с неизбежным развитием гипотонии или к повышенной тревожности, способствующей дальнейшему повышению АД.
С другой стороны, каптоприл — препарат короткого действия, что в данном случае скорее плюс, чем минус. Препарат метаболизируется в печени с образованием двух фармакологически неактивных метаболитов. Период полувыведения каптоприла составляет около 2–3 ч, и его действие продолжается до 6–8 ч. Через сутки после приема препарата его концентрация в крови составляет не более 7–8%. Таким образом, при приеме каптоприла нет риска нежелательных взаимодействий с плановой гипотензивной терапией и развития избыточной гипотонии. Необходимо помнить, что каптоприл в основном (около 95%) выводится почками, поэтому требуются коррекция дозы и соблюдение кратности введения препарата у больных с ХБП. Период полувыведения при почечной недостаточности колеблется от 3,5 до 32 ч [18].
Каптоприл следует предпочесть, если у пациента имеется ХСН или он перенес инфаркт миокарда. При сублингвальном приеме эффект наступает значительно быстрее, иногда уже через 5–10 мин. Однако при сублингвальном приеме, хотя и редко, возможно развитие коллапса, особенно у пациентов с высокорениновой формой АГ, а также находящихся на бессолевой диете [19.] Для предотвращения этого нежелательного эффекта рекомендуют посидеть или, если есть возможность, полежать в течение получаса при первом приеме препарата.
Второй по популярности препарат в данной ситуации — моксонидин. Это препарат с центральным механизмом действия, который селективно стимулирует имидазолин-чувствительные рецепторы, принимающие участие в тонической и рефлекторной регуляции симпатической нервной системы. Он тоже характеризуется мягким и достаточно быстрым действием, но имеет больше противопоказаний, чем каптоприл. Например, его применение противопоказано при ХСН, что, пожалуй, является самым значимым ограничением. Кроме этого, моксонидин — препарат длительного действия, что при купировании криза нежелательно из-за риска развития гипотонии при возобновлении приема плановой терапии.
Нифедипин упоминается в рекомендациях, однако применение его обычной лекарственной формы (без замедленного высвобождения), особенно сублингвальное, для купирования гипертонических кризов не рекомендуется большинством клиницистов. Имеется достаточно убедительных данных о возможности развития тяжелых осложнений при использовании нифедипина, которые связаны с быстрым и значительным снижением АД и гиперактивацией симпатоадреналовой системы, приводящими к ухудшению коронарного и церебрального кровотока [12, 20]. Таким образом, он не должен назначаться для лечения гипертонических кризов, а при приеме внутрь (5–10 мг) следует соблюдать большую осторожность (при доказанной неэффективности других препаратов). Нифедипин абсолютно противопоказан больным с острым коронарным синдромом, инсультом, стенокардией напряжения III–IV функционального класса.
Для терапии гипертонического криза, сопровождающегося выраженными вегетативными проявлениями, пациентам, у которых криз развился в рамках панической атаки, спровоцирован физической активностью или эмоциональным перенапряжением, может быть назначен короткодействующий бета-блокатор: пропранолол или метопролола тартрат. В таких случаях еще более эффективным и патогенетически обоснованным будет использование препаратов с седативным действием.
Использование диуретиков, особенно петлевых, для купирования гипертонических кризов ограничено их многочисленными побочными эффектами. Однако они могут быть препаратами выбора у больных с признаками задержки жидкости, при повышении АД, спровоцированном избыточным потреблением соли, и при кризе на фоне ХСН. При приеме фуросемида per os (по 40 мг, а при необходимости повторно до 80 мг) эффект развивается в течение 60 мин и продолжается 3–6 ч). C осторожностью следует назначать фуросемид пациентам с доброкачественной гиперплазией, или аденомой, предстательной железы из-за риска развития острой задержки мочи. Гидрохлортиазид действует значительно мягче, но менее эффективен и может быть использован при относительно невысоком АД.
Прием таких средств, как папаверин, папазол, андипал, в современных рекомендациях по лечению АГ не рассматривается.
Таким образом, арсенал средств, показанных к использованию на госпитальном этапе, достаточно велик. Большинство из них могут применяться пациентами самостоятельно как доврачебная помощь. Задача лечащего врача — четко и доступно проинструктировать больного о том, какой препарат и как принимать [21, 22]. Надо помнить, что быстрое снижение АД требуется только при наличии клинической симптоматики (независимо от уровня АД), и не следует ждать немедленного эффекта. Не имеет смысла повторно измерять АД раньше чем через 30–40 мин. Также следует объяснить пациентам, что АД не следует снижать «до нормы». Препаратом выбора для доврачебной помощи может считаться каптоприл, имеющий широкие показания к применению и относительно малое количество ограничений, оказывающий мягкое и достаточно быстрое действие. При его неэффективности могут быть рекомендованы моксонидин или гидрохлортиазид.
Заключение
При определении тактики лечения больного с гипертоническим кризом первостепенная задача — оценка состояния органов-мишеней. При подозрении на острое поражение органов-мишеней (ОИМ, ОНМК, отек легких и т. п.) больному показана экстренная госпитализация в блок интенсивного наблюдения. При неосложненном кризе помощь осуществляется амбулаторно. Используются пероральные гипотензивные препараты с быстрым и непродолжительным действием. При бессимптомной тяжелой АГ прием гипотензивных препаратов короткого действия нецелесообразен, показана коррекция базовой терапии.
Информация с rmj.ru