Введение
Острые инфекции верхних дыхательных путей множественной и неуточненной локализации (острые респираторные инфекции, ОРИ) до настоящего времени занимают лидирующие позиции в структуре инфекционной патологии детей и остаются актуальной проблемой здравоохранения в целом. По официальным данным, в 2022 г. в Российской Федерации было зарегистрировано 42,4 млн случаев ОРИ, при этом основной вклад в заболеваемость совокупного населения вносят дети1. Согласно данным Всемирной организации здравоохранения ОРИ являются одной из пяти главных причин смертности во всем мире, а во многих развивающихся странах — главной причиной смертности детей в возрасте до 5 лет. Среди возбудителей ОРИ наиболее значимыми являются респираторные вирусы [1, 2], которые вызывают поражение респираторного тракта со схожей клинической картиной (катаральные явления, лихорадка, кашель). Актуальную на сегодняшний день проблему представляют респираторные инфекции, вызываемые несколькими возбудителями одновременно и которые можно определить как «процесс антагонистических отношений нескольких патогенов с макроорганизмом с учетом влияния различных форм взаимодействия между самими возбудителями» [3]. До настоящего времени актуальной проблемой современной клинической практики является полипрагмазия и избыточное использование антибактериальных препаратов (до 70% и выше), применяемых врачами амбулаторного звена с первых дней болезни без учета этиологического фактора (вирусная или бактериальная инфекция). Вместе с тем назначение антибиотиков (АБ) в дебюте болезни при вирусных респираторных инфекциях утяжеляет течение инфекционного процесса и способствует развитию осложнений, пролонгирует выздоровление пациента и длительность госпитализации, а следовательно, возрастает риск внутрибольничного инфицирования. Развивающаяся резистентность возбудителей бактериальных инфекций к АБ диктует необходимость пересмотра подходов к их назначению: отказ от необоснованного использования (прежде всего, при неосложненных острых респираторных вирусных инфекциях, ОРВИ), оптимизацию выбора препаратов и совершенствование режимов их применения. Вместе с тем обосновано назначение АБ при осложнениях ОРИ, прежде всего, риносинуситах, пневмониях, отитах и др., а также при затяжных бронхитах, в том числе и у детей. Активное использование в терапии ОРВИ лекарственных препаратов различных классов (противовирусных, антибактериальных) требует проведения сравнительного анализа различных схем лечения для определения их эффективности, прогноза продолжительности болезни и возникновения осложнений.
Цель исследования: определить влияние различных схем терапии на течение ОРВИ (моно- и сочетанной этиологии) и выделить факторы риска.
Содержание статьи
Материал и методы
Обследовано 506 детей в возрасте от 1 мес. до 17 лет, госпитализированных в профильный стационар в 2017–2019 гг. с клиническими проявлениями ОРИ. Диагностика ОРИ проводилась в соответствии с клиническими рекомендациями Национального научного общества инфекционистов России (2014 г.) и Клиническими рекомендациями Минздрава России2. Лабораторную диагностику для уточнения этиологии проводили с помощью метода полимеразной цепной реакции на наличие вирусов респираторной группы (риновирус, вирус парагриппа, аденовирус, метапневмовирус, бокавирус, коронавирус сезонный, респираторно-синцитиальный вирус). В основную группу вошли 122 пациента, у которых было лабораторно подтверждено сочетание двух респираторных вирусов. В группу сравнения включали тех, у кого возбудителем ОРВИ являлся один вирус. Группы были сопоставимы по основным параметрам (пол, возраст, преморбидный фон, сроки поступления в стационар). Все дети получали терапию в соответствии с имеющимися стандартами лечения. От родителей и подростков старше 14 лет было получено информированное согласие на использование обезличенных данных историй болезней в научных целях и в публикациях. Статистическую обработку данных проводили с помощью методов вариационной статистики на компьютере с использованием лицензионных программ (Microsoft Excel). Статистический анализ включал в себя анализ количественных и порядковых данных с расчетом значений среднего арифметического (M), ошибки среднего (m). Статистическую значимость различий количественных и порядковых переменных между группами оценивали после проверки допущений для применения параметрического многофакторного одномерного дисперсионного анализа с последующим расчетом достигнутых уровней значимости по t-критериям для связанных и несвязанных выборок или непараметрическим критериям. Различия считались достоверными при р
Результаты и обсуждение
Отсутствие патогномоничных симптомов и схожесть клинической симптоматики ОРВИ послужили основанием для назначения идентичной терапии независимо от количества респираторных вирусов, вызвавших болезнь. Количество назначенных пациентам лекарственных препаратов врачами на амбулаторном этапе представлено на рисунке 1.
Пациенты на амбулаторном этапе в большинстве случаев получали терапию с назначением двух и более препаратов. В качестве монотерапии больные дети получали жаропонижающие средства.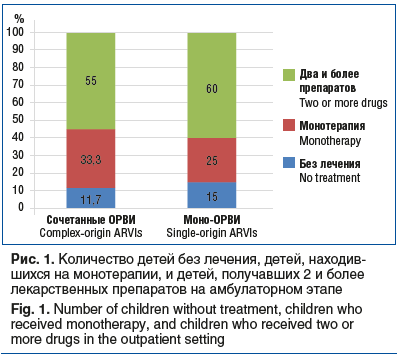
Противовирусные препараты в амбулаторных условиях получал лишь каждый десятый ребенок. В качестве одного из таких препаратов врачами назначался Циклоферон®, содержащий меглюмина акридонацетат — низкомолекулярный индуктор синтеза интерферона (ИФН) с выраженной интерфероногенной активностью, что и определяет широкий спектр его биологической активности — противовирусной, иммуномодулирующей, противовоспалительной и др. Препарат широко применяется в педиатрической практике в соответствии с существующими стандартами лечения ОРВИ. Основная особенность системы ИФН — способность быстро активизироваться и мгновенно реагировать на чужеродные патогены (вирусы и бактерии). Известно, что при патологических состояниях изменяется соотношение уровней циркулирующего и индуцированного ИФН [6]. Семейство ИФН — ключевой компонент естественного и адаптивного иммунитета [7].
Антибактериальная терапия на амбулаторном этапе была назначена каждому четвертому пациенту, при этом в 5% случаев происходила замена АБ (табл. 1).
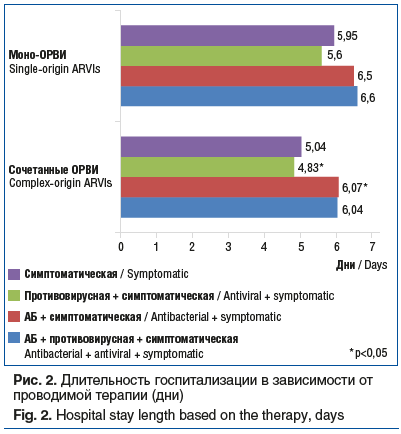
В стационаре пациенты получали различные схемы лечения, при этом антибактериальную терапию назначали в большинстве случаев: 76,1% с ОРВИ сочетанной этиологии и 67,3% с моноинфекцией (р>0,05), в то время как противовирусную назначали только в 14,8 и 14,0% случаев соответственно (р>0,05). Вместе с тем от проводимой терапии зависела продолжительность госпитализации детей: назначение антибактериальных препаратов способствовало увеличению сроков госпитализации в среднем на 1 день. В частности, терапия ОРВИ сочетанной этиологии антибактериальными + симптоматическими препаратами по сравнению с терапией противовирусными + симптоматическими препаратами увеличивала продолжительность госпитализации пациента больше чем на 1 день (6,07±0,3 дня против 4,83±0,45 дня, р=0,02) (рис. 2). В остальных случаях статистически значимой разницы получено не было. С конкретным классом АБ увеличение длительности госпитализации детей связано не было.
При назначении антибактериальной терапии в первые дни болезни частота развития осложнений со стороны ЛОР-органов (отит, синусит) и нижних дыхательных путей (пневмония) в группах была одинаковой (р>0,05), однако частота развития осложнений напрямую зависела от назначаемой терапии (АБ, противовирусные препараты или симптоматическое лечение) и регистрировалась чаще у детей, получавших АБ (рис. 3). Обратная ситуация наблюдалась при назначении противовирусных препаратов.
Было установлено, что риск развития осложнений выше у пациентов, которые получали антибактериальную терапию (независимо от количества этиологических агентов, вызвавших ОРВИ), по сравнению с пациентами, которые данное лечение не получали. Наиболее значимым в качестве профилактики развития осложнений является назначение в комплексной терапии противовирусных препаратов. Даже если в терапии использовались только симптоматические средства, риск развития осложнений был меньше, чем при назначении АБ. Аналогичная картина наблюдалась и при моно-ОРВИ (табл. 2).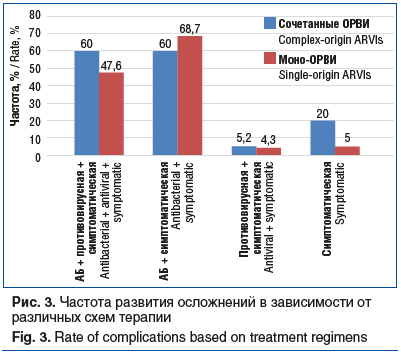

Назначение АБ в последние годы, особенно при острых инфекциях дыхательных путей, нередко избыточно и нерационально [4, 7–10]. В США необоснованное назначение системных АБ при ОРИ достигает 48% (39 млн курсов на 81 млн случаев болезни). В Российской Федерации получены аналогичные результаты: в исследовании ПАТРИОТ (Практика антибактериальной терапии инфекций дыхательных путей и ЛОР-органов у детей), проведенном в 18 городах страны с участием 4952 детей, установлено, что антибактериальную терапию при неосложненных ОРВИ назначают в 59,6% случаев; при этом в 8 из перечисленных городов АБ назначали всем без исключения обратившимся за первичной медицинской помощью детям [11].
Безусловно, педиатры признают необоснованность назначения антибактериальной терапии, но сложности дифференциальной диагностики вирусных и бактериальных инфекций из-за схожести симптоматики заболеваний, ограниченное время приема пациента в условиях поликлиники, недоступность современных экспресс-методов этиологической диагностики инфекций нередко способствуют необоснованному ее назначению [11]. Широкое и зачастую бесконтрольное применение АБ привело к возникновению антибиотикорезистентности возбудителей бактериальных инфекций, что затрудняет лечение ранее легкоизлечимых заболеваний, удлиняет продолжительность госпитализации и даже может приводить к смерти пациентов: из-за резистентности к АБ ежегодно умирает свыше 700 тыс. человек [12].
В настоящее время разработаны алгоритмы выбора эмпирической антибактериальной терапии при инфекциях дыхательных путей у детей (остром стафилококковом тонзиллофарингите, остром среднем отите, остром бактериальном риносинусите, остром бактериальном бронхите, среднетяжелой внебольничной пневмонии), обусловливающие эффективное предупреждение распространения резистентности возбудителей к АБ [13–15]. Использование этих стандартов повысит не только качество оказания медицинской помощи пациентам, но и позволит замедлить рост антибиотикорезистентности, снизить риск развития нежелательных явлений и стоимость лечения.
Заключение
Необходимо подчеркнуть особую актуальность ОРИ на современном этапе. Наиболее частой причиной ОРИ являются респираторные вирусы, поэтому назначение антибактериальной терапии пациентам нецелесообразно. Неадекватное назначение АБ способствует большей частоте развития осложнений со стороны ЛОР-органов и нижних отделов респираторного тракта у пациентов, удлиняет сроки их выздоровления. Напротив, назначение при ОРВИ препаратов с противовирусной активностью позволяет избежать данных негативных явлений. Необходимо принципиальное изменение подхода к повышению уровня знаний врачей относительно применения антибактериальных средств.
1О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2022 году. Государственный доклад. М.: Федеральная служба по надзору в сфере защиты прав по- требителей и благополучия человека, 2023
2Клинические рекомендации Минздрава России «Острая респираторная вирусная инфекция (ОРВИ) у детей». 2016. (Электронный ресурс.) URL: http://www.pediatr-russia.ru/sites/default/files/file/ kr_orvi.pdf (дата обращения: 14.07.2023).
Сведения об авторах:
Николаева Светлана Викторовна — д.м.н., ведущий научный сотрудник клинического отдела инфекционной патологии ФБУН ЦНИИ Эпидемиологии Роспотребнадзора; 111123, Россия, г. Москва, ул. Новогиреевская, д. 3A; ORCID iD 0000-0003-3880-8112.
Хлыповка Юлия Николаевна — к.м.н., научный сотрудник клинического отдела инфекционной патологии ФБУН ЦНИИ Эпидемиологии Роспотребнадзора; 111123, Россия, г. Москва, ул. Новогиреевская, д. 3A.
Горелов Александр Васильевич — д.м.н., профессор, академик РАН, заместитель директора по научной работе ФБУН ЦНИИ Эпидемиологии Роспотребнадзора; 111123, Россия, г. Москва, ул. Новогиреевская, д. 3A; заведующий кафедрой инфекционных болезней и эпидемиологии ФГБОУ ВО МГМСУ им. А.И. Евдокимова Минздрава России; 127006, Россия, г. Москва, ул. Долгоруковская, д. 4; ORCID iD 0000-0001-9257-0171.
Контактная информация: Николаева Светлана Викторовна, e-mail: nikolaeva008@list.ru.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 25.08.2023.
Поступила после рецензирования 19.09.2023.
Принята в печать 12.10.2023.
About the authors:
Svetlana V. Nikolaeva — C. Sc. (Med.), senior researcher of the Clinical Division of Infectious Disorders, Central Research Institute of Epidemiology of the Russian Federal Service for Supervision of Consumer Rights Protection and Human Well-Being; 3A, Novogireevskaya str., Moscow, 111123, Russian Federation; ORCID iD 0000-0003-3880-8112.
Yuliya N. Khlypovka — C. Sc. (Med.), researcher of the Clinical Division of Infectious Disorders, Central Research Institute of Epidemiology of the Russian Federal Service for Supervision of Consumer Rights Protection and Human Well-Being; 3A, Novogireevskaya str., Moscow, 111123, Russian Federation; ORCID iD 0000-0003-4821-676X.
Aleksandr V. Gorelov — Dr. Sc. (Med.), Professor, Academician of RAS, Deputy Director for Scientific Work, Central Research Institute of Epidemiology of the Russian Federal Service for Supervision of Consumer Rights Protection and Human Well-Being, 3A, Novogireevskaya str., Moscow, 111123, Russian Federation; Head of the Department of Infectious Diseases and Epidemilology, A.I. Yevdokimov Moscow State University of Medicine and Dentistry; 4, Dolgorukovskaya str., Moscow, 127006, Russian Federation; ORCID iD 0000-0001-9257-0171.
Contact information: Svetlana V. Nikolaeva, e-mail: nikolaeva008@list.ru.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interest.
Received 25.08.2023.
Revised 19.09.2023.
Accepted 12.10.2023.
Информация с rmj.ru





