Введение
Кожный барьер и микробиом формируют взаимосвязанную систему защиты. Повреждение барьера (воспаление, мацерация, расчесы) и сдвиги микробиома (снижение видового разнообразия, рост популяции Staphylococcus aureus) усиливают воспаление, зуд и замедляют репарацию [1]. На коже взрослых доминируют устойчивые к липидам грибковые сообщества (в том числе Malassezia), а при нарушении барьера возможна суперинфекция Candida spp. [2].
При аллергическом контактном дерматите (АКД) типичны острое воспаление, эритема, мокнутие, зуд [3]. Присоединение стрепто- и стафилодермии распознается по медово‑желтым коркам, экссудации и положительным посевам [4]. В случаях наличия у пациента с дерматитом признаков бактериального и/или грибкового компонента (корки, мокнутие, положительные посевы на S. aureus, Malassezia/Candida) целесообразна краткосрочная комбинированная местная терапия, закрывающая все патогенетические мишени одновременно с целью быстрого купирования зуда и воспаления (глюкокортикостероиды, ГКС) для разрыва связи «зуд — расчес — инфекция», санации бактериальной и грибковой колонизации (антибиотик + антимикотик), восстановления целостности барьера [5]. Лекарственные формы в виде крема удобны как на деликатных зонах (не стекают, их легко дозировать тонким слоем), так и на других участках с менее чувствительной кожей (достаточно окклюзивны для проникновения, но не провоцируют мацерацию) [6].
Ограничениями подобного подхода являются лимитированный курс применения стероидсодержащих комбинаций по длительности (с последующей деэскалацией на эмоленты/монотерапию при необходимости), особенно на лице и в складках, необходимость оценки эффекта и учета анатомической локализации [7].
В данной статье мы представляем серию клинических наблюдений осложненного вторичной инфекцией аллергического дерматита, успешной терапии тройной топической комбинацией с беклометазоном (крем Кандидерм) на различных участках кожи. Сочетание противовоспалительной, антибактериальной и противогрибковой активности в одной лекарственной форме позволило добиться санации и быстрого клинического ответа. Согласие пациентов на публикацию клинических наблюдений получено.
Содержание статьи
Клиническое наблюдение 1
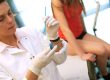
Пациентка А., 40 лет, жительница г. Санкт‑Петербурга. Обратилась на амбулаторном приеме к дерматологу с жалобами на зуд и шелушение в области правой ушной раковины, возникшие после регулярных расчесов. Симптомы начались на ушной раковине и постепенно распространялись на прилежащую кожу. Кожные покровы вне очагов обычной окраски, ногтевые пластины кистей и стоп без патологических изменений.
Объективно до лечения: процесс локализован в области правой ушной раковины. Отмечается эритема с относительно четкими границами, более выраженная на внутренней поверхности ушной раковины; на коже ушной раковины определяются поверхностные эрозии, покрытые желто‑медовыми корками (рис. 1А). Вовлечения наружного слухового прохода не отмечено (по данным осмотра).
С учетом типичной клинической картины и данных краткого анамнеза установлен диагноз: аллергический контактный дерматит правой ушной раковины, осложненный вторичной бактериальной инфекцией. При бактериологическом исследовании были высеяны S. aureus, Malassezia globosa.
Лечение: нанесение крема Кандидерм (беклометазон дипропионат + гентамицин + клотримазол) на очаги поражения 2 р/день в течение 7 дней. Рекомендовано: избегать травмирования и расчесов, проводить щадящий туалет кожи без агрессивных моющих средств, наносить препарат только на кожу ушной раковины, избегая области наружного слухового прохода.
Динамика: при повторном визите через 7 дней отмечено значительное улучшение — полное отсутствие воспаления и зуда, эпителизация эрозий, отторжение корок; кожные покровы чистые, структура кожи восстановлена (рис. 1В). Нежелательных явлений на фоне терапии не отмечено.
Клиническое наблюдение 2
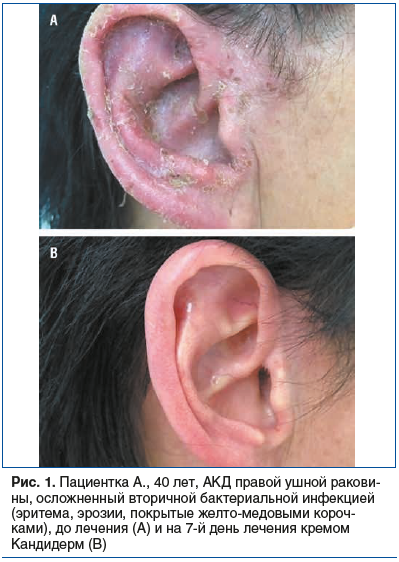
Пациентка В., 20 лет, жительница г. Санкт‑Петербурга. Обратилась на амбулаторном приеме к дерматологу с жалобами на сильный зуд, корки и шелушение в области ушных раковин и шеи, возникшие после окрашивания волос новой краской. Локальные проявления возникли на ушных раковинах и постепенно распространялись на кожу шеи и кожный покров головы по линии роста волос. Кожные покровы вне очагов обычной окраски, ногтевые пластины кистей и стоп без патологических изменений.
Объективно до лечения: процесс распространенный, с вовлечением ушных раковин, шеи и кожного покрова головы по линии роста волос. Отмечается эритема, более выраженная на внутренней поверхности ушных раковин, с распространением на кожу шеи; определяются поверхностные эрозии, покрытые желто‑медовыми корками на коже ушных раковин и позади них по линии роста волос (рис. 2А). Вовлечения наружного слухового прохода по данным осмотра не отмечено.
С учетом типичной клинической картины и анамнестической связи с окрашиванием волос установлен диагноз: аллергический контактный дерматит ушных раковин, шеи и кожного покрова головы по линии роста волос, осложненный вторичной бактериальной инфекцией. При бактериологическом исследовании были высеяны S. aureus, M. globosa.
Лечение: нанесение крема Кандидерм (беклометазон дипропионат + гентамицин + клотримазол) на очаги поражения 2 р/день в течение 7 дней. Рекомендовано: избегать механического травмирования и расчесов, проводить щадящий туалет кожи без агрессивных моющих средств, наносить препарат только на кожные покровы ушных раковин и шеи, избегая области наружного слухового прохода.
Динамика: при повторном визите через 7 дней отмечено значительное улучшение — полное отсутствие воспаления и зуда, эпителизация эрозий, отторжение корок; кожные покровы чистые, структура кожи полностью восстановлена (рис. 2В). Нежелательных явлений на фоне терапии не отмечено.
Клиническое наблюдение 3
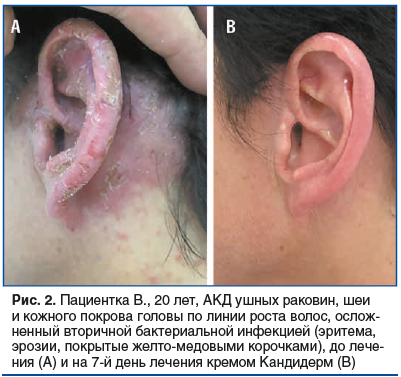
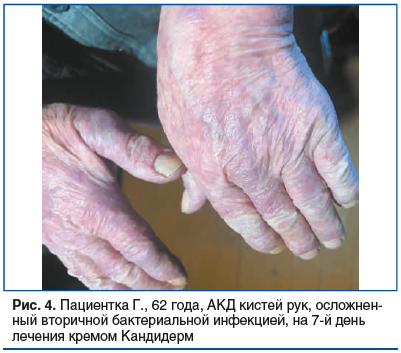
Пациентка Г., 62 года, жительница г. Санкт‑Петербурга. Обратилась на амбулаторном приеме к дерматологу с жалобами на сильный зуд, покраснение и образование корок на кистях рук, возникшие после работы с растениями в саду. Симптомы появились за 2 нед. до обращения. Самостоятельно применяла эмоленты и «четырехкомпонентную» мазь, без клинического эффекта; эритема и количество корок прогрессировали. На момент обращения кожные покровы вне очагов обычной окраски, ногтевые пластины кистей и стоп без патологических изменений.
Объективно до лечения: процесс локализован на кистях рук. Отмечается эритема с относительно четкими границами, на тыльной поверхности кистей — участки мокнутия. Определяются поверхностные эрозии, покрытые желто‑медовыми корками (рис. 3). Признаков выраженного отека, флюктуации или регионарной лимфаденопатии не выявлено. Микробиологическое исследование: по результатам посева выявлен S. aureus.
Диагноз: аллергический контактный дерматит кистей рук, осложненный вторичной бактериальной инфекцией.
Лечение: нанесение крема Кандидерм (беклометазон дипропионат + гентамицин + клотримазол) на очаги поражения 2 р/день в течение 7 дней. Рекомендованы меры ухода: щадящий туалет кожи (без агрессивных моющих средств и частого мытья), исключение расчесов и механической травматизации; при работе в саду — использование хлопковых перчаток‑вкладышей под защитные нитриловые перчатки, минимизация контакта с предполагаемыми триг-герами. После купирования мокнутия — возобновление эмолентной терапии для восстановления кожного барьера.
Динамика: при повторном визите через 7 дней — зуд не беспокоит; воспаление купировано: отсутствуют эритема и мокнутие; кожа очищена от чешуек‑корок, эрозии эпителизировались, кожные покровы чистые, структура кожи полностью восстановлена (рис. 4). Нежелательных эффектов на фоне терапии не отмечено.
Клиническое наблюдение 4
Пациент Д., 72 года, житель г. Санкт‑Петербурга. Обратился на амбулаторном приеме к дерматологу с жалобами на сильный зуд, покраснение и образование корок на коже спины, а также на воспаление очагов себорейного кератоза. На момент обращения кожные покровы вне очагов обычной окраски, ногтевые пластины кистей и стоп без патологических изменений. В анамнезе — множественные очаги себорейного кератоза, локализованные на спине.
Объективно до лечения: процесс ограничен областью спины и распространен по ее поверхности. Отмечается диффузная эритема без четких границ; на участках высыпаний выявляются линейные экскориации, покрытые геморрагическими корками (рис. 5A). Часть очагов себорейного кератоза с признаками раздражения (эритема по периферии, поверхностные корочки). Результаты микробиологического исследования: высеян S. aureus. При микологическом исследовании обнаружены Candida albicans и M. globosa (высеяны C. albicans, S. aureus, M. globosa). С учетом клинической картины и локализации наличие C. albicans и M. globosa расценено как колонизация с возможным вкладом в поддержание воспаления на фоне нарушенного кожного барьера.
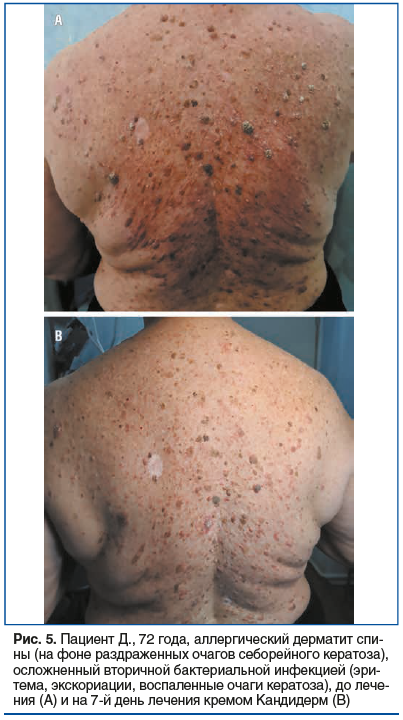
Диагноз: аллергический дерматит спины (на фоне раздраженных очагов себорейного кератоза), осложненный вторичной бактериальной инфекцией.
Лечение: нанесение крема Кандидерм (беклометазон дипропионат + гентамицин + клотримазол) на очаги поражения 2 р/день в течение 7 дней. Рекомендованы меры ухода: щадящий туалет кожи без агрессивных моющих средств, исключение расчесов и механической травматизации; после купирования острого процесса — регулярные эмоленты для восстановления кожного барьера. Контроль очагов себорейного кератоза в динамике; при сохранении воспаления отдельных очагов — рассмотрение их удаления (криодеструкция/кюретаж) или дерматоскопии/биопсии для исключения иной патологии.
Динамика: при повторном визите через 7 дней — зуд практически не беспокоит; выраженность воспаления и эритемы значительно снизилась; кожа очищена от экскориаций и корок, кожные покровы чистые, структура кожи восстановлена; очаги себорейного кератоза без признаков воспаления (рис. 5В). Нежелательных явлений на фоне терапии не отмечено.
Обсуждение
При дерматитах нарушается барьер, меняется рН и липидный состав, усиливается колонизация S. aureus, а в себорейных зонах — Malassezia; при мацерации присоединяется Candida. Эти микроорганизмы усиливают воспаление (в том числе через суперантигены S. aureus) и зуд, формируя порочный круг заболевания [8].
Тройные фиксированные комбинации «топический ГКС + антимикотик + антибиотик» широко используются в рутинной практике при воспалительных дерматозах, в том числе у пациентов с АКД и клиническими признаками вторичной инфекции[1]. Одновременное воздействие на три звена: воспаление/зуд, бактерии, грибы — ускоряет купирование симптомов и восстановление барьера по сравнению с последовательной монотерапией, особенно на проблемных локализациях и при микробиологически подтвержденной колонизации [9].
Использование топических фиксированных комбинаций в терапии осложненных аллергических дерматитов требует особого внимания к профилю безопасности и разумной осторожности: применение ГКС возможно максимально короткими курсами, избегание попадания препаратов в слуховой проход (риск ототоксичности аминогликозидов при перфорации), на слизистые и в область глаз; после купирования остроты симптомов — переход на поддерживающий уход (смягчающие/барьерные средства), коррекция триггеров (например, исключение пара‑фенилендиамина в красках для волос) [10, 11].
На этом фоне потенциальные преимущества выбора беклометазона вместо бетаметазона дипропионата в составе тройных фиксированных комбинаций могут заключаться, прежде всего, в профиле безопасности: меньший атрофогенный риск при длительных/повторных курсах у пациентов с АКД, лучшая пригодность для чувствительных зон (лицо, складки, гениталии), снижение риска tinea incognito и повышенной роли антибиотиков на фоне избыточной иммуносупрессии, меньшая вероятность системной абсорбции и подавления гипоталамо-гипофизарно-надпочечниковой оси при обширных или окклюзированных поражениях (учитывая нарушенный барьер при АКД) [12–14].
В настоящей работе во всех 4 клинических случаях тройная фиксированная комбинация с беклометазоном в виде крема продемонстрировала выраженный клинический эффект в течение 5–7 дней: быстрое снижение зуда, очищение от корок, эпителизацию эрозий и восстановление структуры кожи как на деликатных зонах (ушные раковины), так и на участках с более грубой кожей (кисти, спина), санацию очагов и эпителизацию эрозий к концу первой недели. Результаты согласуются с патофизиологией АКД и доступными данными о роли кожного барьера.
С практической точки зрения важно учитывать: комбинированное действие топических препаратов — противовоспалительное (ГКС) + антибактериальное (покрытие частых грамположительных кожных патогенов) + противогрибковое (активность против Malassezia и Candida); локализацию (на ушные раковины необходимо наносить препарат тонким слоем, избегать попадания в слуховой проход, при болях или любом подозрении на отит и перфорацию рекомендовать консультацию оториноларинголога до начала лечения; при поражении участков с менее деликатной кожей (руки/спина) учитывать фактор бытовых раздражителей и после купирования острой симптоматики рекомендовать барьерный уход и контроль триггеров); ориентироваться на краткость курса (обычно 5–7, максимум 10–14 дней); при отсутствии эффекта пересмотреть диагноз (в том числе АКД к различным аллергенам, дерматофитии, демодекоз); на лице, в складках и других чувствительных зонах следует предпочесть кремовые формулы с беклометазоном (крем Кандидерм); избегать повторных или длительных курсов и переходить на поддержание эмолентами при выраженном клиническом улучшении.
Заключение
Представленная серия клинических наблюдений подтверждает патофизиологически обоснованную эффективность краткосрочного применения фиксированной тройной комбинации с беклометазоном в терапии аллергического дерматита, осложненного вторичной бактериально‑грибковой колонизацией. Одновременное воздействие на ключевые звенья: воспаление/зуд, бактериальную и дрожжевую колонизацию, дефект барьера — обеспечило быстрый клинический ответ в течение 5–7 дней на различных участках кожи, включая деликатные зоны.
Источник финансирования: статья подготовлена при поддержке компании «Гленмарк». Это никаким образом не повлияло на мнение автора.
[1] Клинические рекомендации. Атопический дерматит. 2024. (Электронный ресурс.) URL: https://cr.minzdrav.gov.ru/preview-cr/265_3 (дата обращения: 26.12.2025).
Информация с rmj.ru