Введение
Ожоги глаз составляют весомую долю (от 6,1% до 38,4%) в структуре глазных повреждений и приводят к значительному поражению глазной поверхности [1, 2]. Рубцовые исходы тяжелых ожогов требуют выполнения сложных пластических и оптико-реконструктивных вмешательств, однако они не позволяют восстановить функциональные микроструктуры, обеспечивающие базальную секрецию слезной жидкости. Это ведет к нарушению сложноорганизованной клеточной структуры глазной поверхности и нарушению стабильности слезной пленки [3, 4]. Поэтому в отдаленном послеожоговом периоде, как правило, наблюдаются сочетанные анатомо-функциональные изменения глазной поверхности: симблефарон, нарушение прозрачности роговицы (бельмо), неравномерность ее поверхности, нарушение целостности эпителия (эрозии), воспаление (кератит), врастание новообразованных сосудов (неоваскуляризация роговицы). Таким образом, пациентам, перенесшим ожог глаза, в отдаленном периоде требуется адекватная медикаментозная поддержка, направленная на коррекцию патологических анатомо-функциональных изменений глазной поверхности, а в тяжелых случаях — и хирургическое лечение.
В статье на примере клинического наблюдения продемонстрирована эффективность местного применения стимуляторов репаративных процессов, содержащих витамины группы В, у пациентов с постожоговым симблефароном.
Клиническое наблюдение
Пациент, 47 лет, поступил на стационарное лечение. Из анамнеза известно, что за 3 года до обращения он получил ожог правого глаза расплавленным металлом. Сразу после травмы проводилось медикаментозное противовоспалительное, антибактериальное и кератопротекторное лечение. Предпринимались неоднократные попытки хирургически устранить симблефарон. На момент обращения в клинику никаких препаратов не применялось.
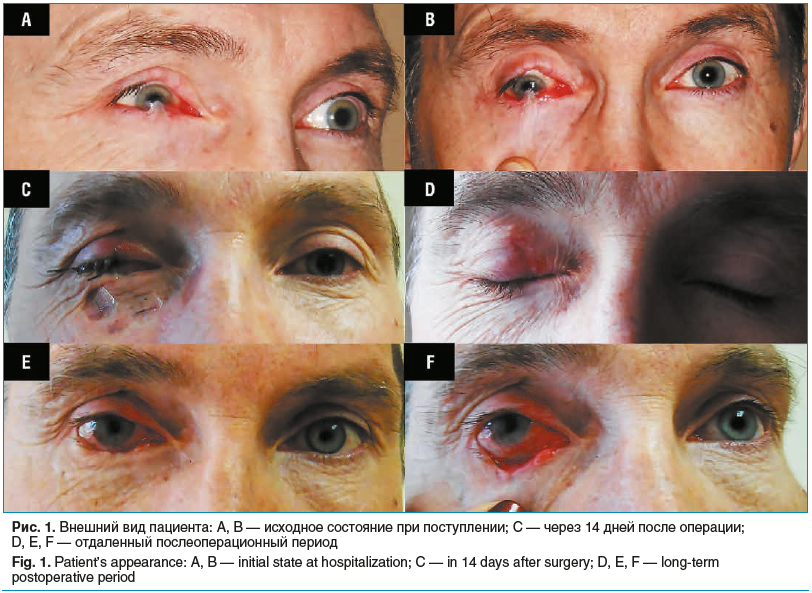
Пациент предъявлял жалобы на выраженный дискомфорт, тянущие боли при движении глазами, резкое ограничение подвижности правого глазного яблока, ощущение инородного тела в правом глазу и снижение зрения на нем. При офтальмологическом обследовании справа — глаз резко раздражен (выраженная смешанная инъекция конъюнктивы), на верхнем веке колобома свободного края в центральной части, край нижнего века подтянут кверху, рубцово спаян с бульбарной конъюнктивой в нижней части глазного яблока и с роговицей в нижнем квадранте, включая оптическую зону; роговица в нижнем квадранте и центральной зоне мутная с васкуляризацией, отмечалось вертикальное косоглазие книзу и существенное ограничение подвижности правого глазного яблока во всех направлениях, особенно при взгляде вверх (рис. 1 А, В).
Острота зрения правого глаза снижена до 0,1, нормотонус. Показатели слезопродукции и стабильности слезной пленки резко снижены: тест Ширмера 1 — 1 мм, время разрыва слезной пленки — 1 с. Левый глаз интактен, зрительные функции в пределах возрастной нормы.
На основании анамнеза и клинических данных выставлен диагноз: последствие термического ожога справа, колобома верхнего века, локальный симблефарон в нижнем отделе, псевдоптеригиум, васкуляризированное бельмо роговицы, синдром «сухого глаза» (ССГ), посттравматическое (рестриктивное) вертикальное косоглазие.
В связи с нарушением слезопродукции и в качестве предоперационной подготовки с момента поступления пациента в стационар назначены регулярные инстилляции слезозаместительного препарата, содержащего стимулятор репаративных процессов — витамин В12 (Артелак Баланс). В плановом порядке в условиях общей анестезии проведено хирургическое лечение, которое включало рассечение сращений между пальпебральной конъюнктивой и поверхностью глазного яблока с последующим замещением образовавшихся обширных дефектов конъюнктивы свободными аутотрансплантатами слизистой оболочки губы по описанной ранее методике [3] и устранение колобомы верхнего века (информированное согласие у пациента предварительно получено).
После операции назначена местная антибактериальная терапия — проводились в правый глаз инстилляции глазных капель левофлоксацина 0,5% по 2 капли 4 раза в день курсом 10 дней, затем — глазные капли пиклоксидина 0,05% и дексаметазона 0,1% по 2 капли 4 раза в день в течение 1 мес. Кроме этого, обширный деэпителизированный участок роговицы, образовавшийся после рассечения симблефарона и удаления патологически измененной конъюнктивы с поверхности роговицы (псевдоптеригиума), потребовал назначения стимулятора репаративных процессов, содержащего высокую концентрацию декспантенола. Инстилляции препарата искусственной слезы с витамином В12 продолжались в течение всего периода наблюдения. На фоне проводимого лечения отмечалась быстрая эпителизация роговицы в зоне дефекта, которая на 10-й день полностью завершилась, однако полупрозрачное помутнение в строме роговицы в параоптической зоне (в проекции псевдоптеригиума) сохранилось.
Уже в раннем послеоперационном периоде (рис. 1 С) на фоне восстановления правильного положения нижнего века и освобождения роговицы отмечалось устранение дискомфорта, увеличение объема движения правого глазного яблока и повышение остроты зрения на нем до 0,4 при отсутствии диплопии.
В отдаленном послеоперационном периоде подвижность правого глаза восстановилась в полном объеме. Роговица имела практически сферическую форму, астигматизм не превышал 0,5 дптр. При этом острота зрения была стабильна и составляла 0,4. Согласно данным биомикроскопии сохранялось локальное полупрозрачное помутнение в средних слоях параоптической зоны роговицы (рис. 1 D, Е). Показатели слезопродукции и параметры слезной пленки улучшились: тест Ширмера 1 — до 5 мм за 5 мин, время разрыва слезной пленки — до 5 с. На протяжении 2 лет послеоперационного наблюдения результаты комбинированного лечения оставались стабильными.
Обсуждение
Ожоги глаз приводят к расстройству зрительных функций, анатомо-функциональным нарушениям со стороны век и глазной поверхности, нарушению иннервации роговицы. Ряд исследований подчеркивают важную роль, которую играют нервы роговицы в поддержании здоровья глазной поверхности [11]. Повреждение нервов, проходящих в роговице, может способствовать развитию эпителиопатии и препятствовать нормальному заживлению эпителиальных дефектов [11–13].
Медицинская помощь в остром периоде направлена на уменьшение распространения зоны и глубины повреждения, подавление воспалительного ответа роговицы, стимуляцию восстановления нервных структур роговицы и реэпителизации глазной поверхности, профилактику формирования симблефарона за счет использования кортикостероидов [5, 6].
Поддержание нормального состояния слезной пленки с помощью слезозаместительных препаратов (лубрикантов) крайне важно как в остром, так и в отдаленном постожоговом периоде, поскольку слеза играет важную роль в питании роговицы и защите глазной поверхности. Значительное снижение показателей слезопродукции и стабильности слезной пленки усугубляет состояние глазной поверхности и самочувствие пациента. Согласно клиническим рекомендациям в остром периоде при любой стадии ожога глаза рекомендуется использовать слезозаместительные препараты [5, 6]. А в случае формирования симблефарона или других необратимых последствий ожога, в связи со стойкой утратой слезопродуцирующих структур конъюнктивы глаза и (или) век, препараты искусственной слезы рекомендуются к постоянному применению [5]. При этом целесообразно использовать увлажняющие препараты, дополнительно обогащенные стимуляторами репаративных процессов, например витамином В12 (цианокобаламин).
Репаративные свойства витамина В12 были продемонстрированы в ряде исследований. Так, согласно исследованию M.R. Romanо et al., степень реиннервации роговицы была выше на 10-е и на 30-е сутки в глазах крыс, получавших витамин В12 в виде глазных капель, по сравнению с животными контрольной группы [14]. Несколько зарубежных исследований, посвященных применению цианокобаламина при ССГ, показали повышение эффективности лечения за счет значительного увеличения плотности эпителиоцитов, сокращения числа дендритных клеток и повышения выработки нейротрофических факторов нервными сплетениями для усиления адгезии вновь образованных клеток, что положительно сказывается на чувствительности роговицы [7–9]. Российские исследователи отмечают более быстрое исчезновение симптомов сухого кератоконъюнктивита тяжелой степени у пациентов, получавших дополнительно к стандартной терапии слезозаменитель с витамином В12 [15]. Кроме этого, витамин В12, являясь антиоксидантом, защищает клетки глазной поверхности от воздействия свободных радикалов, оказывая дополнительное протективное действие в условиях ожоговой травмы.
После рассечения симблефарона и удаления патологически измененной конъюнктивы с поверхности роговицы в представленном клиническом наблюдении у пациента образовался обширный деэпителизированный участок роговицы, что потребовало назначения кератопротектора. С этой целью широко используется лекарственное средство, содержащее производное витамина В5 — декспантенол в концентрации 5% в виде геля, который в организме трансформируется в пантотеновую кислоту. Она, в свою очередь, стимулирует регенерацию тканей, нормализует клеточный метаболизм, ускоряет митоз и увеличивает прочность коллагеновых волокон и при этом, наряду с репаративным, оказывает метаболическое и слабое противовоспалительное действие [10]. Преимуществом использования декспантенола в форме глазного геля является в 4 раза более длительный контакт активного вещества с глазной поверхностью по сравнению с глазными каплями, содержащими декспантенол [16], а также дополнительное облегчение скольжения рубцово измененных поверхностей век и глазного яблока. Это важно как в острый период после ожога, так и в раннем послеоперационном периоде после устранения симблефарона. В условиях нарушенной слезопродукции у пациентов с симблефароном после ожоговой травмы, помимо декспантенола, немаловажно присутствие в лекарственном препарате карбомера, который за счет своей выраженной адгезирующей способности удерживает воду, что позволяет создать защитный увлажняющий слой на роговице, увеличив толщину муцинового и водного слоя слезной пленки. Вышеизложенные свойства лекарственного средства в виде геля, содержащего 5% декспантенол, способствуют наступлению полной эпителизации пораженной поверхности в более короткие сроки [17]. Также ряд исследователей отмечают большую эффективность формы геля для увлажнения глазной поверхности и предупреждения ее сухости по сравнению с глазными каплями [18, 19].
Благодаря хирургическому лечению в описанном клиническом случае удалось восстановить нормальную анатомию нижнего века, конъюнктивальной полости и сводов, а медикаментозное лечение, в свою очередь, обеспечило улучшение показателей слезопродукции и параметров слезной пленки. Комплексный подход к лечению позволил купировать дискомфорт со стороны правого глаза пациента и частично восстановить прозрачность роговицы, за счет чего повысилась острота зрения. Однако сохранилось остаточное помутнение в глубоких слоях параоптической зоны роговицы, связанное с необратимыми изменениями в строме роговицы, возникшими в результате ожога.
Заключение
Ожоги глаз сопровождаются комплексом анатомо-функциональных нарушений, при которых может потребоваться как консервативное, так и хирургическое лечение. Хирургическое лечение симблефарона позволяет восстановить анатомию век, конъюнктивальной полости и сводов, восстановить подвижность глазного яблока. В свою очередь, комплексное медикаментозное сопровождение стимуляторами репарации роговицы и увлажняющими препаратами с витаминами группы В в составе способствует быстрой эпителизации роговицы, улучшению показателей слезопродукции и стабильности слезной пленки. Таким образом, комплексный подход к коррекции дисфункции глазной поверхности у пациентов после ожогов глаз позволяет достигать оптимальной анатомо-функциональной реабилитации с улучшением зрения и повышением качества жизни.
Сведения об авторах:
1,2Гущина Марина Борисовна — к.м.н., научный сотрудник отдела разработки высокотехнологичных методов реконструктивной челюстно-лицевой хирургии, врач-офтальмолог; ORCID iD 0000-0003-1134-8064.
3Афанасьева Дарья Сергеевна — к.м.н., врач-офтальмолог; ORCID iD 0000-0001-6950-6497.
1ФГБУ НМИЦ «ЦНИИСиЧЛХ» Минздрава России; 119991, Россия, г. Москва, ул. Тимура Фрунзе, д. 16, стр. 1.
2ФГАУ НМИЦ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России, Калужский филиал; 248007, Россия, г. Калуга, ул. Святослава Федорова, д. 5.
3БУЗОО «Клиническая офтальмологическая больница им. В.П. Выходцева»; 644024, Россия, г. Омск, ул. Лермонтова, д. 60.
Контактная информация: Афанасьева Дарья Сергеевна, e-mail: ada-tomsk@yandex.ru.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует.
Статья поступила 11.08.2021.
About the authors:
1,2Marina B. Gushсhina — C. Sc. (Med.), researcher, ophthalmologist; ORCID iD 0000-0003-1134-8064.
3Daria S. Afanasyeva — C. Sc. (Med.), ophthalmologist; ORCID iD 0000-0001-6950-6497.
1NMRC Central Research Institute of Dentistry and Orthodontic Surgery. 16, Timura Frunze str., Moscow, 119991, Russian Federation.
2Kaluga Branch of the S. Fyodorov Eye Microsurgery Federal State Institution. 5, S. Fedorova str., Kaluga, 248007, Russian Federation.
3V.P. Vykhodtsev Clinical Ophthalmological Hospital. 60, Lermontova str., Omsk, 644024, Russian Federation.
Contact information: Daria S. Afanasyeva, e-mail:
ada-tomsk@yandex.ru.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 11.08.2021.
.
материал rmj.ru
