Введение
Широкая распространенность сахарного диабета (СД) в мире и ожидаемый рост числа новых случаев заболевания [1] заставляют задуматься над возможными последствиями, а именно увеличением количества осложнений, которые, несомненно, увеличат нагрузку на систему здравоохранения. С учетом последних тенденций в отношении возрастных характеристик развития заболевания, в частности СД 2 типа (СД2), это напрямую коснется работающего населения1, что подчеркивает сохраняющуюся социальную значимость проблемы. Помимо лечения основной патологии врачами-эндокринологами, к оказанию помощи данной категории пациентов будут привлечены смежные специалисты. По этой причине проведение профилактических и скрининговых мероприятий должно стать основополагающим в отношении мониторинга СД. В частности, это касается и диабетической ретинопатии (ДР). Ежегодный осмотр сетчатки глаза входит в стандарт обязательного обследования пациентов с СД без признаков ДР [1]. Однако следует помнить о возможных изменениях в макулярной области, а именно диабетическом макулярном отеке (ДМО) — серьезном осложнении СД, которое приводит к значительному снижению зрительных функций и требует дорогостоящего лечения. Данное изменение характеризуется утолщением сетчатки ввиду накопления жидкости в межклеточном пространстве нейроэпителия вследствие нарушения гематоретинального барьера (ГРБ) и несоответствия между транссудацией жидкости и способностью к ее реабсорбции клетками пигментного эпителия. При этом ДМО может развиваться при любой стадии ДР [1]. Частота развития ДМО увеличивается с тяжестью ДР и длительностью СД: при непролиферативной ДР — на 2–6%, при препролиферативной — на 20–63%, при пролиферативной — на 70–74%2. По данным популяционных исследований, распространенность ДМО среди пациентов с СД 1 типа (СД1) варьировала от 4,2 до 7,9%, а при СД2 — от 1,3 до 12,8% [2]. Еще одной особенностью данного осложнения является долгое отсутствие функциональных изменений при наличии структурных: пациенты могут иметь высокую остроту зрения при наличии интраретинальных кист в наружных слоях сетчатки по данным оптической когерентной томографии (ОКТ). При проведении офтальмоскопии такие изменения не всегда возможно сразу идентифицировать, так как это напрямую зависит от квалификации специалиста [3]. Понимание важности сохранения центрального зрения у пациентов с СД подталкивает к изменению подхода к анализу состояния сетчатки, а именно к проведению ежегодного скрининга в виде фундус-фотографирования, позволяющего выявить начальные проявления диабетической макулопатии (ДМ) в виде микроаневризм и локальных экссудатов. Коррекция терапии основного заболевания в большинстве случаев приводит к стабилизации состояния макулярной области и минимизирует риск развития ДМО.
Помимо диабетических изменений, в центральной области сетчатки могут наблюдаться изменения иного характера, связанные с возрастной макулярной дегенерацией (ВМД). Важность дифференцировки этих двух состояний необходима при составлении плана лечения и наблюдения пациентов. Заболевания имеют и общие патогенетические черты: повышенная проницаемость сосудов, неоваскуляризация и роль воспалительных факторов [4]. Причиной этого является изменение ГРБ, нарушение работы которого играет решающую роль в развитии ДМО и ВМД. ДР инициируется изменением внутреннего ГРБ, а неоваскулярная форма ВМД — внешнего. Данный барьер регулирует поток ионов, белков и воды в сетчатку и из нее. Внутренний ГРБ образован плотными соединениями между эндотелиальными клетками капилляров сетчатки, а внешний — плотными соединениями между пигментными эпителиальными клетками сетчатки [5]. Согласно эпидемиологическому исследованию, проведенному в Великобритании, риск развития ВМД у больных СД1 и СД2 соответственно в 2 и 1,4 раза выше по сравнению с популяционными данными [6]. Лечение такой сочетанной патологии будет иметь определенные сложности, несмотря на единый стандарт стартовой терапии ингибиторами ангиогенеза3,4. При этом стоит отметить, что заболевания сетчатки занимают второе место в структуре инвалидизации по зрению среди взрослого населения, в которой наибольшую долю занимают ВМД и ДР [7]. Имеющиеся данные подчеркивают важность ранней диагностики патологий заднего отдела глаза, а также обоснованность трансформации существующих скрининговых программ.
Цель исследования: оценить распространенность патологии макулы среди пациентов с СД1 и СД2 разных возрастных групп и полов по данным фоторегистрации глазного дна.
Содержание статьи
Материал и методы
Дизайн исследования, характеристика выборки пациентов, методы исследования, в том числе статистическая обработка данных, подробно описаны в ранее опубликованной работе [8]. Настоящая публикация является ее продолжением и освещает аспекты, касающиеся макулярной патологии, выявленной в ходе исследования.
Для удобства представим краткую характеристику пациентов. В исследовании приняло участие 367 пациентов (средний возраст 50,88±20,55 года) с диагнозом СД, не имевших офтальмологических жалоб, которым ранее не был поставлен диагноз ДР и ДМ. Среди обследованных большинство составили женщины — 239 (65,12%) человек. СД1 страдали 128 (34,88%) человек, СД2 — 239 (65,12%). Длительность заболевания составила менее 10 лет у 148 (40,33%) обследованных, 10–15 лет — у 46 (12,53%), 15–20 лет — у 26 (7,08%), 20–25 лет — у 12 (3,27%), 25–30 лет — у 6 (1,63%), более 30 лет — у 1 (0,27%). У 214 (58,31%) пациентов в анамнезе была артериальная гипертензия, а у 48 (13,08%) — курение.
Офтальмологи-ретинологи (ридеры) оценивали состояние глазного дна на фундус-фотографии, шифруя изменения следующим образом: М0 — диабетических изменений в макуле нет (рис. 1А), М1 — диабетические изменения в макуле есть (рис. 1B–D). Перечень изменений, которые трактовались как диабетические, соответствовал таковым в международных скрининговых исследованиях [9, 10]. Ридер оценивал наличие следующих диабетических изменений: экссудат в пределах 1 диаметра диска (DD) от центра фовеа, циркулярные или в виде группы экссудаты в макулярной области, любые микроаневризмы или кровоизлияния в пределах 1 DD от центра фовеа.
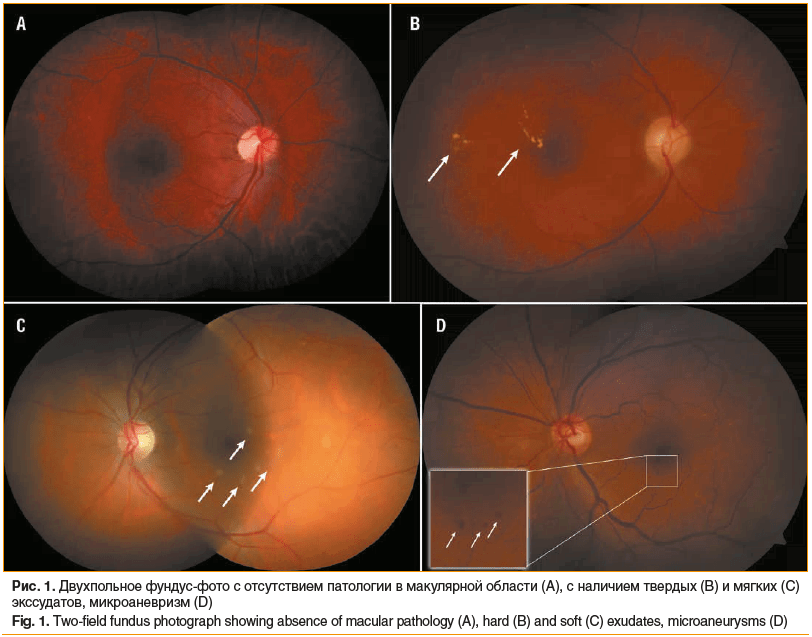
Если в центральной области сетчатки у пациента обнаруживались изменения недиабетического характера (например, связанные с ВМД), то ридер фиксировал их как М0, чтобы эти данные не вошли в статистическую обработку. Однако рекомендовал таким пациентам сделать ОКТ и обратиться к офтальмологу для полного обследования.
Результаты исследования
Первичная и поисковые конечные точки в исследовании касались оценки ретинопатии и были описаны в ранее опубликованной статье [8]. Оценка макулярной патологии являлась одной из вторичных конечных точек.
Диабетическая макулопатия была выявлена у 47 (12,81%) пациентов исследуемой популяции, у 18 (4,90%) пациентов ДМ сочеталась с ДР. Результаты определения частоты выявления диабетических изменений в макулярной области представлены в таблице.
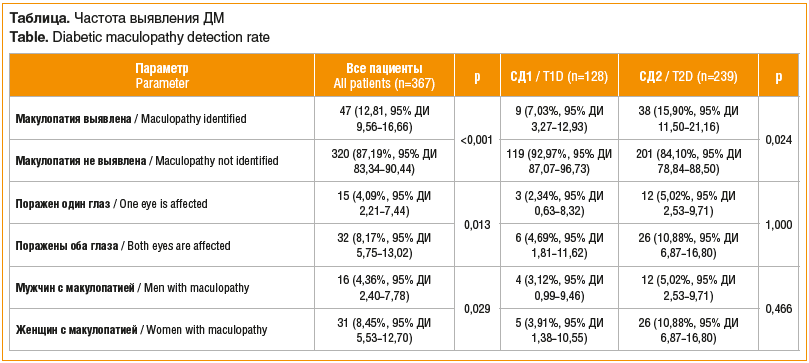
Макулопатия главным образом наблюдалась у пациентов с СД2 (15,90%), женского пола (8,45%), на обоих глазах (8,17%).
Статистически значимых различий в остроте зрения между пациентами с ДМ и без нее, а также с сочетанием ДМ с ДР и без данных изменений выявлено не было.
Частота выявления ДМ у пациентов с СД2 в возрастных группах до и после 65 лет, ранжированная по времени, прошедшему с момента диагностики основного заболевания, представлена на рисунке 2.
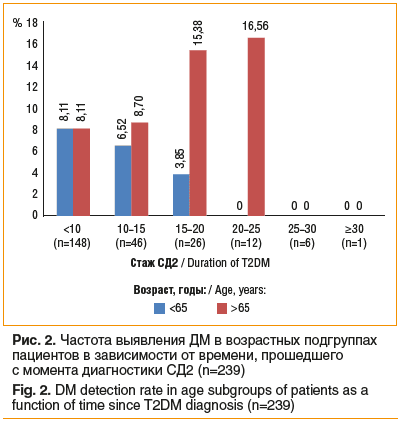
Наблюдается увеличение распространенности макулярной патологии у пациентов более старшего возраста со стажем СД2 от 15 до 25 лет. Однако данная тенденция не достигает уровня статистической значимости.
Также не выявлено значимых различий в частоте возникновения ДМ и ДМ+ДР в зависимости от уровня гликированного гемоглобина (HbA1c). Так, среди всех пациентов, включенных в исследование, у 234 человек уровень HbA1c был ≤7,5%, ДМ развилась у 26 из них (11,11%, 95% ДИ 7,39–15,86). У 133 пациентов уровень HbA1c был >7,5%, ДМ развилась у 21 из них (15,79%, 95% ДИ 10,05–23,12). Сравнение данных подгрупп не выявило статистически значимых различий (р=0,260). Частота выявления ДМ и ДМ+ДР, ранжированная по стажу СД2 и уровню HbA1c, представлена на рисунке 3.
Обсуждение
По данным проведенного исследования с оценкой состояния центральной области сетчатки зафиксирована распространенность бессимптомной макулопатии на уровне 12,81% от общего числа обследованных (n=367). Полученные результаты соотносятся с результатами международных исследований, в которых значение изучаемого показателя достигает 12,8% [2]. Показатели частоты развития ДМ при СД2 также не противоречат как мировым результатам проведения скрининга ДР [2], так и отечественному опыту [11]. При этом не было получено достоверных различий в остроте зрения между группами обследованных с макулопатией и без нее, что соотносится с полученными ранее данными [3, 12]. Отсутствие изменения зрительных функций при наличии структурных изменений сетчатки подчеркивает важность и необходимость проведения скрининга и мониторинга пациентов с СД с обязательной оценкой состояния макулярной области для выявления ранних изменений, профилактики их прогрессирования и сохранения высокой остроты зрения.
В текущей работе не было выявлено значимых связей между наличием ДМ и возрастом пациентов, а также стажем СД. Однако наблюдалась тенденция к увеличению распространенности макулярной патологии у пациентов с длительностью СД2 от 15 до 25 лет и относящихся к возрастной группе старше 65 лет. Данная выборка пациентов требует особого внимания офтальмологов, так как, согласно данным исследований, риск развития ДМО при СД2 увеличивается именно с продолжительностью основного заболевания [13, 14], так же как и риск развития ВМД [15]. В работе Ф.Е. Шадричева и соавт. [11] подчеркивается влияние длительности основного заболевания на развитие клинически значимого макулярного отека и у пациентов с СД1.
Более высокая распространенность макулярной патологии среди женщин, вероятнее всего, связана с их преобладанием в общей выборке пациентов в нашем исследовании. Интерес вызывает бόльшая частота двустороннего поражения макулярной области, что, видимо, свидетельствует о роли системных факторов в развитии ДМ и ДМО в будущем. Так, ряд исследований демонстрируют влияние повышенного АД и уровня HbA1c, дислипидемии и других биохимических показателей на развитие ДМО [14, 16–19]. Это указывает на необходимость мониторинга общесоматических маркеров, возможно, даже в рамках скрининга, и важность междисциплинарного взаимодействия для профилактики этого грозного осложнения СД у пациентов групп риска.
При анализе связи между курением и наличием ДМ статистически значимого влияния выявлено не было (р=0,12). Однако эта связь значительней, чем между курением и развитием ДР (р=0,856). Известно, что курение, в том числе пассивное, является фактором риска развития ВМД и другой глазной патологии [20, 21]. Возможно, оно негативно влияет и на течение ДМ, что требует исследований на большей выборке пациентов.
Ограничения исследования, которые могли повлиять на полученные результаты, были сформулированы нами ранее [8].
Заключение
Поражение макулярной области сетчатки на фоне СД является весьма значимой проблемой не только из-за снижения центральной остроты зрения, но и из-за длительного бессимптомного развития. Поздняя диагностика ДМ напрямую влияет на эффективность и стоимость лечения и возможность сохранения высоких зрительных функций. Это подчеркивает важность и ценность мероприятий по ранней диагностике.
Проведенное исследование с оценкой двухпольной фундус-фотографии показало высокую выявляемость бессимптомной макулопатии, что соотносится с результатами международных и отечественных исследований, в которых проводился анализ на основании в том числе шести- и семипольной фотографии заднего отдела глаза. С учетом относительно небольшого времени, затраченного на фотографирование, оценку ридерами изображения, данный подход является весьма эффективным и экономически оправданным. Внедрение обязательной фоторегистрации глазного дна в рамках диспансеризации пациентов с СД позволило бы решить задачу ранней диагностики ДМ и привело бы к снижению затрат на ее лечение в будущем. Такой подход становится особенно интересным и актуальным с развитием искусственного интеллекта и разработкой программ с применением нейросетевого обучения, что в недалеком будущем сделает возможным машинный анализ большого количества снимков за минимальное время.
Конечно, информированность пациентов в отношении развития данного осложнения также играет немаловажную роль. Этому могли бы способствовать школы для пациентов с СД, в рамках которых проводилось бы обучение самообследованию с помощью теста Амслера для выявления макулярной патологии. А доступность теста Амслера на бумажном носителе в общественных местах (например, в переходах между станциями метро) и диабетологических центрах увеличила бы охват самообследовавшихся и повысило бы раннее выявление ДМ и ВМД.
Такой разнонаправленный и комплексный подход востребован по ряду медицинских, организационных и экономических причин и требует дополнительного анализа финансовых, страховых и образовательных составляющих.
1Statistics About Diabetes. (Electronic resource.) URL: https://diabetes.org/about-diabetes/statistics/about-diabetes?_gl=1×195ytw7*_gcl_au*MTEyMDU2NTU0Ny4x… (access date: 10.04.2024).
2Клинические рекомендации. Сахарный диабет 1 типа у взрослых. 2022. (Электронный ресурс.) URL: https://cr.minzdrav.gov.ru/recomend/286_2 (дата обращения: 10.04.2024).
3Клинические рекомендации. Макулярная дегенерация возрастная. 2021. (Электронный ресурс.) URL: https://cr.minzdrav.gov.ru/schema/114_2 (дата обращения: 10.04.2024).
4Клинические рекомендации. Сахарный диабет: ретинопатия диабетическая, макулярный отек диабетический. 2023. (Электронный ресурс.) URL: https://cr.minzdrav.gov.ru/schema/115_2 (дата обращения: 10.04.2024).
Благодарность
Выражаем признательность всем коллегам, которые оказывали помощь в выполнении исследования, в частности Ф.Е. Шадричеву (г. Санкт-Петербург), А.Н. Трубилину (г. Москва), Г.Т. Хачатряну (г. Москва), С.Р. Шишкиной (г. Пермь), М.В. Карпенко (г. Санкт-Петербург), Д.В. Нестереву (г. Ижевск); Коровиной А.Д. (г. Москва), ООО «Карл Цейсс» и лично В.А. Стреженцовой за предоставление фундус-камеры, АО «Рош-Москва» за помощь в организации профессиональной статистической обработки результатов скрининга.
Acknowledgements
We would like to thank all colleagues who helped with the study, especially F.E. Shadrichev (St. Petersburg), A.N. Trubilin (Moscow), G.T. Khachatryan (Moscow), S.R. Shishkina (Perm), M.V. Karpenko (St. Petersburg), D.V. Nesterev (Izhevsk), A.D. Korovina (Moscow), Carl Zeiss LLC and personally V.A. Strezhentsov. V. Nesterev (Izhevsk); A.D. Korovina (Moscow), «Carl Zeiss» LLC and personally V.A. Strezhentsova for providing the fundus camera, «Roche-Moscow» JSC for assistance in organizing professional statistical processing of the screening results.
Сведения об авторах:
Аванесова Татьяна Андреевна — к.м.н., врач-офтальмолог ООО «Лига+»; 143964, Россия, г. Реутов, ул. Ленина, д. 19/10, пом. V; врач-офтальмолог ООО «ЦМГ Подмосковье»; 141304, Россия, г. Сергиев Посад, пр-т Красной Армии, д. 74, пом. 5; ORCID iD 0000-0002-5207-8462.
Оганезова Жанна Григорьевна — к.м.н., доцент кафедры офтальмологии им. акад. А.П. Нестерова лечебного факультета РНИМУ им. Н.И. Пирогова Минздрава России; 117997, Россия, г. Москва, ул. Островитянова, д. 1; доцент кафедры офтальмогенетики Института ВиДПО ФГБНУ «МГНЦ»; 115522, Россия, г. Москва, ул. Москворечье, д. 1; ORCID iD 0000-0002-4437-9070.
Анисимова Виктория Владимировна — врач-офтальмолог офтальмологического отделения ФГБУ «ЦКБ с поликлиникой»; 121359, Россия, г. Москва, ул. Маршала Тимошенко, д. 15; ORCID iD 0009-0004-1043-4811.
Баева Анна Борисовна — ассистент кафедры офтальмологии им. акад. А.П. Нестерова лечебного факультета РНИМУ им. Н.И. Пирогова Минздрава России; 117997, Россия, г. Москва, ул. Островитянова, д. 1; врач-офтальмолог офтальмологического отделения ГБУЗ «ГВВ № 2 ДЗМ»; 109472, Россия, г. Москва, Волгоградский пр-т, д. 168;ORCID iD 0000-0001-8233-0385.
Миаев Далгат Хасбулатович — ООО «Лига+»; 143964, Россия, г. Реутов, ул. Ленина, д. 19/10, пом. V; ORCID iD 0009-0009-8468-7308.
Контактная информация: Оганезова Жанна Григорьевна, e-mail: jannaogan@gmail.com.
Источник финансирования: работа проведена при поддержке компании «Л’Окситан» в рамках выполнения их социальной программы EyeCarе, а также РетинаФонда (Фонд исследований и лечения заболеваний сетчатки глаза) в рамках благотворительной программы.
Конфликт интересов отсутствует.
Статья поступила 10.05.2024.
Поступила после рецензирования 04.06.2024.
Принята в печать 28.06.2024.
About the authors:
Tatyana A. Avanesova — C. Sc. (Med.), ophthalmologist, LLC «Liga+»; 19/10, Lenin str., Reutov, 143964, Russian Federation; LLC Eye Microsurgery Center of Moscow Region; 74, Krasnoi Armii av., Sergiev Posad, 141304, Russian Federation; ORCID iD 0000-0002-5207-8462.
Janna G. Oganezova — C. Sc. (Med.), associate professor of the Academician A.P. Nesterov Department of Ophthalmology, Pirogov Russian National Research Medical University; 1, Ostrovityanov str., Moscow, 117437, Russian Federation; associate professor of Department of Ophthalmogenetics of the Institute of Higher and Additional Professional Education, Research Center for Medical Genetics; 1, Moskvorechye str., Moscow, 115522, Russian Federation; ORCID iD 0000-0002-4437-9070.
Viktoriya V. Anisimova — ophthalmologist of the Ophthalmological Department, Central Clinical Hospital and Polyclinic of the Department for Presidential Affairs; 15, Marshal Timoshenko str., Moscow, 121359, Russian Federation; ORCID iD 0009-0004-1043-4811.
Anna B. Baeva — ophthalmologist of the Ophthalmology Department, Hospital for War Veterans No. 2; 168, Volgogradskiy av., Moscow, 109472, Russian Federation; assistant of the Acad. A.P. Nesterov Department of Ophthalmology of the Faculty of Medicine, Pirogov Russian National Research Medical University; 1, Ostrovityanov str., Moscow, 117997, Russian Federation; ORCID iD 0000-0001- 8233-0385.
Dalgat Kh. Miaev — ophthalmologist, LLC «Liga+»; 19/10, Lenin str., Reutov, 143964, Russian Federation; ORCID iD 0009-0009-8468-7308.
Contact information: Janna G. Oganezova, e-mail: jannaogan@gmail.com.
Financial disclosure: the work was supported by L’Occitane Company within the framework of its social program EyeCare and RetinaFond (Foundation for Research and Treatment of Retinal Diseases) within the framework of its charitable program.
There is no conflict of interest.
Received 10.05.2024.
Revised 04.06.2024.
Accepted 28.06.2024.
Информация с rmj.ru




