
Введение
Инфекция вирусом иммунодефицита человека (ВИЧ) по-прежнему остается неизлечимым заболеванием. Тем не менее с момента введения в практику в 1996 г. комбинированной антиретровирусной терапии (АРТ) ВИЧ-инфекцию стали рассматривать как заболевание, поддающееся лечению, управляемое и хроническое [1]. Несмотря на противовирусную терапию и иммунный ответ, ВИЧ способен персистировать в клетках, что связано с так называемой «латентностью» — общим свойством всех ретровирусов, обеспечивающим формирование их резервуаров в организме человека [1]. Центральная нервная система (ЦНС) представляет собой анатомический субстрат, в котором возможно формирование резервуаров ВИЧ [2], что в последние годы служит темой для активного обсуждения. Данный процесс начинается с момента первичного инфицирования вирусом и впоследствии может привести к развитию ВИЧ-ассоциированных нейрокогнитивных поражений [3], в патогенезе которых наиболее значима активация периваскулярных макрофагов или клеток микроглии, участвующих в формировании резервуаров ВИЧ в ЦНС, что приводит к высвобождению провоспалительных цитокинов (фактор некроза опухоли α, интерлейкин (ИЛ) 6, ИЛ-8, ИЛ-1β) и развитию воспаления [4]. В то же время продукция определенных вирусных белков, таких как Tat или gp120, инфицированными клетками может приводить к непосредственному повреждению нервной ткани [5]. Поражение ЦНС у ВИЧ-инфицированных пациентов чаще всего протекает в виде энцефалита (менингоэнцефалита) и лейкоэнцефалопатии. Энцефалит у большинства пациентов клинически проявляется лихорадкой, слабостью, изменением настроения и уровня сознания, эпилептическими припадками. Кроме того, у 5–10% пациентов поражаются черепно-мозговые нервы (чаще V, VII и VIII пары). Морфологически в веществе головного мозга выявляются диссеминированные инфильтраты макрофагов, лимфоцитов и многоядерных гигантских клеток [4–6]. Лейкоэнцефалопатия характеризуется медленным прогрессированием заболевания с постепенным развитием глубокого неврологического дефицита, затрагивающего в первую очередь интеллектуально-мнестическую и волевую сферы деятельности человека. Морфологически представляет собой двустороннюю диффузную демиелинизацию в белом веществе полушарий головного мозга наряду с астроцитозом и микроглиальной инфильтрацией [7, 8].
В настоящее время глобальная распространенность ВИЧ-ассоциированных нейрокогнитивных заболеваний составляет 23,5%, при этом больше всего таких пациентов среди ВИЧ-инфицированных в Латинской Америке и странах Карибского бассейна (50,6%), Северной Америке, Западной и Центральной Европе (24,3%), Африке к югу от Сахары (19,0%) и Азии (18,3%) [9]. Данные многочисленных международных исследований свидетельствуют, что ВИЧ-ассоциированные нейрокогнитивные поражения существенно влияют на все сферы жизни человека, ухудшая ее качество, уменьшая приверженность пациентов лечению, ограничивая повседневную активность вплоть до инвалидизации [10–12].
Таким образом, несмотря на широкую доступность и значительную эффективность АРТ, проблема ВИЧ-ассоциированных поражений ЦНС актуальна, особенно в контексте возможного формирования резервуара ВИЧ. Поражение ЦНС ВИЧ — одна из значимых причин летального исхода при ВИЧ-инфекции и синдроме приобретенного иммунодефицита (СПИД). Именно поэтому, для улучшения качества оказания медицинской помощи данной когорте пациентов, требуются дальнейшее изучение, разработка и внедрение современных подходов к диагностике, ведению и лечению различных поражений ЦНС.
Цель исследования: анализ причин ВИЧ-ассоциированного поражения ЦНС у пациентов, принимающих АРТ.
Содержание статьи
Материал и методы
Представлены результаты клинического наблюдения и лечения 12 пациентов с ВИЧ-ассоциированным поражением ЦНС, госпитализированных в специализированное отделение стационара МГЦ СПИД ГБУЗ ИКБ № 2 ДЗМ в 2023 г.
При первичной госпитализации проведена комплексная диагностика: клиническое исследование крови и спинномозговой жидкости (СМЖ) рутинными методами, исследование крови для установления этиологии заболевания, изучение иммунологических показателей, нейровизуализация (магнитно-резонансная томография (МРТ) или компьютерная томография (КТ) головного мозга). Проведена коррекция АРТ. При повторной госпитализации осуществляли динамический контроль всех показателей с целью определения эффективности проводимой терапии.
У всех пациентов рассчитывали средние значения клинических и лабораторных показателей с учетом линейных отклонений. Расчеты выполняли с использованием программы Microsoft Office Excel 2016.
Результаты исследования
Все пациенты были госпитализированы с диагнозом: ВИЧ-инфекция, стадия вторичных заболеваний, фаза прогрессирования на фоне АРТ. Менингоэнцефалит неуточненной этиологии.
Средний возраст пациентов составил 40,3±4,1 года, среди пациентов было 8 (67%) женщин и 4 (33%) мужчины. Длительность инфицирования ВИЧ составляла 10,9±7,1 года (от 5 до 18 лет). На момент госпитализации пациенты более 3 лет получали АРТ по различным схемам, однако приверженность лечению у всех пациентов была низкая или сомнительная. Несмотря на проводимую противовирусную терапию, на догоспитальном этапе (по данным амбулаторных карт наблюдения в поликлинике МГЦ СПИД, г. Москва) у всех пациентов была отмечена недостаточная эффективность АРТ в текущих режимах, что подтверждалось повышенным уровнем РНК ВИЧ в крови, составлявшим 1795±1257 копий/мл (113–4102 копий/мл). У 7 (58%) пациентов схема АРТ уже корректировалась на амбулаторном этапе, а у 4 из них была установлена резистентность к антиретровирусным препаратам некоторых групп.
У 44% пациентов при госпитализации в стационар на фоне лихорадки в пределах 37,5–38,7 °C наблюдалась неврологическая симптоматика: у 83,3% — общемозговая (головокружение, головная боль), у 50% — очаговая (тремор, дизартрия, дисфагия, вялый гемипарез), у 41% — когнитивные нарушения (снижение работоспособности, памяти, концентрации внимания), у 21% — снижение зрения. Продолжительность клинических симптомов составляла от 8 до 265 дней.
Учитывая неврологическую симптоматику, всем пациентам была проведена диагностическая люмбальная пункция. Исследование СМЖ продемонстрировало следующие изменения: умеренное повышение цитоза до 40,7±8,90 кл/мкл за счет лимфоцитарной фракции, увеличение содержания белка до 1,055±0,176 г/л. Бактериологическое исследование и полимеразная цепная реакция (ПЦР) не выявили оппортунистических возбудителей.
В качестве примера приводим данные 5 пациентов, обследованных в полном объеме, включая нейровизуализацию (МРТ или КТ головного мозга).
Данные, характеризующие иммунный статус (ИС) и вирусную нагрузку (ВН) РНК ВИЧ в крови у пациентов с ВИЧ-инфекцией и поражением ЦНС, представлены в таблице 1.
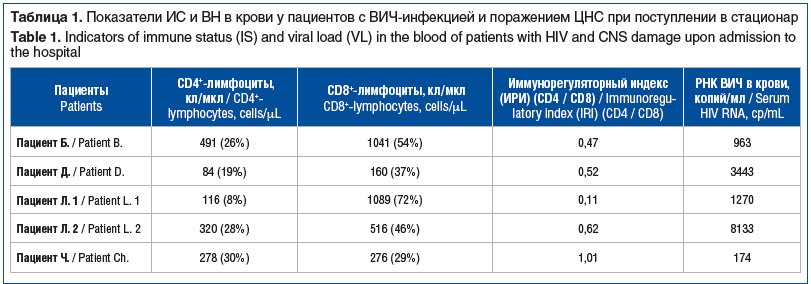
Средний уровень CD4+ составил 257,8±126,24 кл/мкл, а ВН РНК ВИЧ в крови — 2796,6±2393,12 копий/мл.
По результатам специфического обследования (определение ИС и ВН) можно сделать вывод, что у большинства пациентов не наблюдалось глубокой иммуносупрессии, а уровень ВИЧ в крови был относительно невысокий. В клиническом и биохимическом анализах крови отсутствовали какие-либо клинически значимые отклонения, в том числе уровня С-реактивного белка.
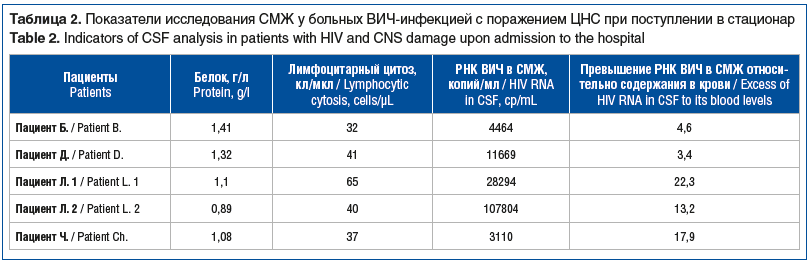
Учитывая наличие ВИЧ-инфекции, неврологическую симптоматику, отрицательный результат этиологического исследования СМЖ на известные оппортунистические патогены, последняя была исследована на наличие ВИЧ методом количественной ПЦР. Результаты исследования показали высокий уровень ВН в СМЖ — 31 068,2±23 694,92 копий/мл. Важно отметить, что уровень РНК ВИЧ в СМЖ превышал таковой в крови в 11 раз, или на 4,071±0,514 lg. Сводные данные клинического и специфического обследования СМЖ приведены в таблице 2.
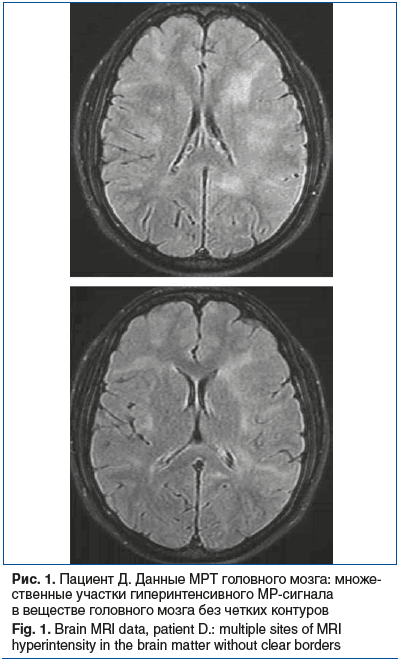
С диагностической целью у 4 пациентов проведена МРТ и у 1 — КТ головного мозга. По данным нейровизуализации при первичной госпитализации были выявлены следующие изменения в веществе головного мозга: у 1 пациента — множественные участки гиперинтенсивного МР-сигнала без четких контуров в лобной, теменных и височных долях, локализующиеся преимущественно перивентрикулярно и субкортикально (рис. 1); у 2 пациентов — немногочисленные мелкие очаги повышенного МР-сигнала, расположенные субкортикально в лобных и теменных долях; у 1 — гиподенсный очаг с нечеткими контурами в лобной доле правого полушария; у 1 — обширные зоны повышенного МР-сигнала, распространяющиеся от стенок боковых желудочков до субкортикальных отделов в белом веществе обоих полушарий головного мозга (рис. 2).
На основании клинической картины, данных лабораторного исследования СМЖ (повышение уровня белка и умеренный лимфоцитарный цитоз), сохранения ВН ВИЧ в крови на фоне иммунодефицита, высокого титра РНК ВИЧ в СМЖ и данных МРТ головного мозга у пациентов диагностирован ВИЧ-ассоциированный менингоэнцефалит [13, 14].
С учетом результатов обследования схемы АРТ были пересмотрены (оптимизированы), назначены препараты с высокой степенью проникновения через гематоэнцефалический барьер (ГЭБ) [15]. Новые схемы АРТ обязательно включали сочетание ингибиторов интеграз (ралтегравир у 80%, долутегравир у 20%) и ингибиторов протеаз (ритонавир, дарунавир у 80%) с нуклеозидной основой (ламивудин у 80%, тенофовир у 20%, зидовудин у 60%, абакавир у 20%). Итоговая схема АРТ включала 4 препарата у 8 (67%) пациентов, трое больных принимали 6 препаратов с учетом вероятного профиля резистентности (зидовудин / ламивудин, тенофовир, дарунавир, ритонавир, долутегравир). У одного пациента была подобрана индивидуальная схема АРТ с учетом отсутствия эффективности ингибиторов протеаз при предшествующем лечении, которая представляла собой сочетание нуклеозидных ингибиторов обратной транскриптазы, ненуклеозидных ингибиторов обратной транскриптазы и ингибиторов интегразы: ламивудин, этравирин, ралтегравир.
У большинства (83%) пациентов на фоне лечения отмечалась положительная динамика (клиническая, лабораторная), пациенты были выписаны в удовлетворительном состоянии с рекомендациями приема новых схем АРТ и повторной госпитализации через 5–6 нед. для контрольного обследования. Средняя длительность госпитализации составила 23,8±7,49 дня.
В удовлетворительном состоянии были повторно госпитализированы для обследования 4 (80%) пациента из 5 (один пациент отказался от госпитализации, сославшись на хорошее самочувствие). Неврологические жалобы у всех отсутствовали, грубых неврологических дефектов при осмотре не зафиксировано, обращений к врачам на фоне проводимого лечения на догоспитальном этапе не было. Все пациенты хорошо переносили АРТ по новой схеме, нежелательных явлений отмечено не было, приверженность АРТ была высокая.
В контрольном исследовании крови на ИС и ВН у пациентов отмечалась положительная вирусологическая и иммунологическая динамика: прирост числа CD4+-клеток составил 306,1±158,2 кл/мкл. У одного пациента показатели ИС остались без значимых изменений. Содержание РНК ВИЧ в крови 2 пациентов оказалось ниже диагностического порога (не была обнаружена), в 2 других случаях уровень РНК ВИЧ составил 23–31 копий/мл. Показатели ИС и ВН ВИЧ при повторной госпитализации приведены в таблице 3.
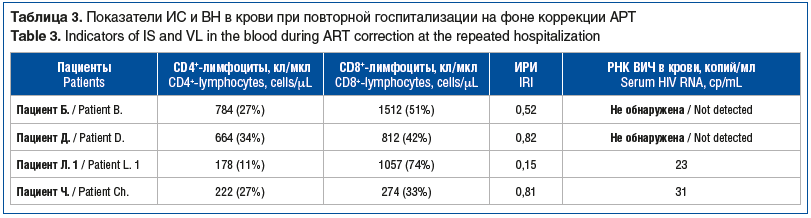
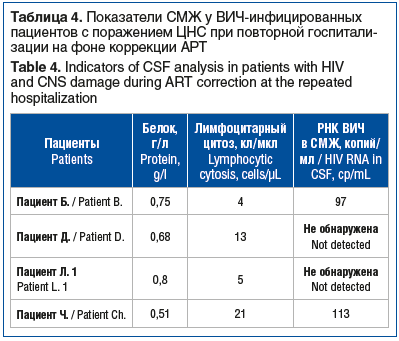
В СМЖ при контрольном исследовании также отмечена положительная динамика показателей по сравнению со значениями в остром периоде: лимфоцитарный цитоз снизился в 4 раза, до 10,75±11,3 кл/мкл, белок — в 1,6 раза, до 0,68±0,12 г/л. РНК ВИЧ в СМЖ у половины пациентов не определялась, у остальных сохранялась в количестве 97–113 копий/мл. Показатели СМЖ в динамике представлены в таблице 4.
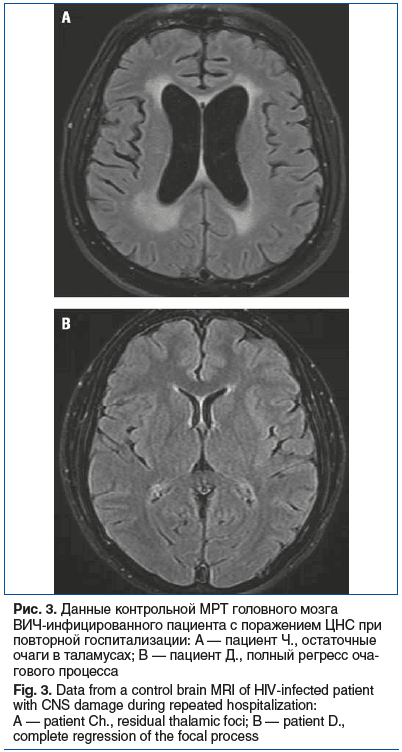
Контрольная МРТ головного мозга проведена у 2 пациентов. На фоне коррекции АРТ установлена положительная динамика в виде уменьшения размеров зон лейкопатии в обоих полушариях головного мозга, уменьшения количества и размеров очагов в таламусах и полный регресс очагового процесса (рис. 3).

Обсуждение
По результатам проведенного исследования следует обратить внимание на несколько общих аспектов в клинике, диагностике и лечении ВИЧ-ассоциированных поражений головного мозга.
Во-первых, у пациентов в нашем исследовании поражение ЦНС протекало в форме менингоэнцефалита с характерными ликворологическими изменениями — белково-клеточной диссоциацией в СМЖ (незначительный лимфоцитарный цитоз, значительно повышенный уровень белка). У всех пациентов можно отметить схожие паттерны иммунологических и вирусологических параметров на догоспитальном этапе: некритичный уровень CD4+, умеренно повышенный уровень РНК ВИЧ в крови, значительную длительность заболевания ВИЧ-инфекцией и неудовлетворительную приверженность АРТ.
Во-вторых, несмотря на высокий разброс уровней ВН в СМЖ — от 3110 до 107 804 копий/мл, у всех пациентов содержание РНК ВИЧ в СМЖ превышало таковое в крови в среднем в 11 раз, или на 4,071±0,514 lg.
В-третьих, при диагностике ВИЧ-ассоциированного менингоэнцефалита у всех пациентов корректировали АРТ, которая выходила за рамки стандартных схем лечения ВИЧ-инфекции, с обязательным включением препаратов с высокой степенью проникновения через ГЭБ (согласно международным рекомендациям) [16]. Схемы АРТ включали от 4 до 6 активных антиретровирусных препаратов, и у большинства (83%) пациентов на фоне их приема отмечался выраженный положительный эффект в виде регресса неврологических симптомов, прироста количества CD4+-лимфоцитов в крови и снижения ВН ВИЧ как в крови, так и в СМЖ.
Суммируя все вышесказанное, можно предположить, что у пациентов с длительным анамнезом применения АРТ, низкой приверженностью диспансерному наблюдению и лечению, недостаточной вирусологической и иммунологической эффективностью предыдущих режимов АРТ происходит кумуляция мутантных вирусов в фармакокинетически труднодоступных тканях, в том числе в веществе головного мозга. Итогом данного процесса может стать развитие клинически выраженного поражения ЦНС, что подтверждается инструментальными и лабораторными исследованиями. Таким образом, у пациентов с клинически выраженной неврологической симптоматикой целесообразно исследовать СМЖ на наличие РНК ВИЧ (количественным методом) в рамках диагностического поиска для уточнения причины поражения ЦНС. Пациентам, у которых обнаружена РНК ВИЧ в СМЖ, особенно если ее концентрация в разы превышает содержание РНК ВИЧ в крови, показана смена АРТ с включением препаратов, имеющих высокую степень проникновения через ГЭБ. В этом случае может понадобиться до 4–6 препаратов в схеме АРТ для оптимального подавления ВИЧ в ЦНС.
Заключение
Изучение механизмов формирования резервуаров ВИЧ, их иммунной активации и способов противодействия им крайне актуально для достижения «клинического» излечения ВИЧ-инфекции. Включение ПЦР-исследования СМЖ на РНК ВИЧ (количественным методом) в протоколы обследования ВИЧ-инфицированных с диагнозом «менингоэнцефалит неустановленной этиологии» позволит повысить качество специализированной медицинской помощи, установить этиологический фактор поражения и оптимизировать лечение с помощью назначения противовирусных препаратов, проникающих через ГЭБ.
Разработка методов, позволяющих типировать ВИЧ на мутации резистентности в СМЖ и других биологических средах, ассоциированных с резервуарами ВИЧ, а также расширение исследований проницаемости антиретровирусных препаратов в различные фармакокинетически труднодоступные ткани, могут оказать значимое влияние на формирование принципов борьбы с распространением ВИЧ как в Российской Федерации, так и во всем мире.
Сведения об авторах:
Смирнов Никита Алексеевич — врач-инфекционист организационно-методического отдела МГЦ СПИД ГБУЗ ИКБ № 2 ДЗМ; 105275, Россия, г. Москва, 8-я ул. Соколиной Горы, д. 15; ORCID iD 000-0003-4991-3241
Нагибина Маргарита Васильевна — д.м.н., профессор кафедры инфекционных болезней и эпидемиологии ФГБОУ ВО «Российский университет медицины» Минздрава России; 127006, Россия, г. Москва, ул. Долгоруковская, д. 4; ORCID iD 0000-0001-5327-9824
Мартынова Наталия Николаевна — к.м.н., заведующая 10-м инфекционным отделением МГЦ СПИД ГБУЗ ИКБ № 2 ДЗМ; 105275, Россия, г. Москва, 8-я ул. Соколиной Горы, д. 15; ORCID iD 0000-0002-5326-2472
Бессараб Тимур Петрович — заслуженный врач РФ, к.м.н., завотделом профилактики ВИЧ-инфекции МГЦ СПИД ГБУЗ ИКБ № 2 ДЗМ; 105275, Россия, г. Москва, 8-я ул. Соколиной Горы, д. 15; ORCID iD 0000-0001-6565-7407
Мазус Алексей Израилевич — д.м.н., главный специалист по проблемам диагностики и лечения ВИЧ-инфекции Минздрава России и Департамента здравоохранения г. Москвы, руководитель МГЦ СПИД ГБУЗ ИКБ № 2 ДЗМ; 105275, Россия, г. Москва, 8-я ул. Соколиной Горы, д. 15; ORCID iD 0000-0003-2581-1443
Сидорук Людмила Михайловна — врач 10-го инфекционного отделения МГЦ СПИД ГБУЗ ИКБ № 2 ДЗМ; 105275, Россия, г. Москва, 8-я ул. Соколиной Горы, д. 15; ORCID iD 0009-0003-8199-3234
Кулагина Маргарита Георгиевна — к.м.н., доцент кафедры инфекционных болезней и эпидемиологии ФГБОУ ВО «Российский университет медицины» Минздрава России; 127006, Россия, г. Москва, ул. Долгоруковская, д. 4; ORCID iD 0000-003-2587-4911
Контактная информация: Нагибина Маргарита Васильевна, e-mail infector03@gmail.com
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 12.09.2024.
Поступила после рецензирования 07.10.2024.
Принята в печать 30.10.2024.
About the authors:
Nikita A. Smirnov — infectious diseases specialist of the Organizational and Methodological Department, Infectious Diseases Clinical Hospital No. 2; 15, 8th of Socolinoi Gory str., Moscow, 105275, Russian Federation; ORCID iD 000-0003-4991-3241
Margarita V. Nagibina — Dr. Sc. (Med.), Professor of the Department of Infectious Diseases and Epidemiology, Russian University of Medicine; 4, Dolgorukovskaya str., Moscow, 127006, Russian Federation; ORCID iD 0000-0001-5327-9824
Natalia N. Martynova — C. Sc. (Med.), Head of the 10th Department of Infectious Diseases, Infectious Diseases Clinical Hospital No. 2; 15, 8th of Socolinoi Gory str., Moscow, 105275, Russian Federation; ORCID iD 0000-0002-5326-2472
Timur P. Bessarab — Honored Doctor of the Russian Federation, C. Sc. (Med.), Head of the Department of HIV Prevention, Infectious Diseases Clinical Hospital No. 2; 15, 8th of Socolinoi Gory str., Moscow, 105275, Russian Federation; ORCID iD 0000-0001-6565-7407
Alexey I. Mazus — MD, Leading Specialist in the Problems of Diagnosis and Treatment of HIV infection of the Ministry of Health of the Russian Federation and the Ministry of Health of Moscow, Head of the Infectious Diseases Clinical Hospital No. 2; 15, 8th of Socolinoi Gory str., Moscow, 105275, Russian Federation; ORCID iD 0000-0003-2581-1443
Lyudmila M. Sidoruk — doctor of the 10th Department of Infectious Diseases, Infectious Diseases Clinical Hospital No. 2; 15, 8th of Socolinoi Gory str., Moscow, 105275, Russian Federation; ORCID iD 0009-0003-8199-3234
Margarita G. Kulagina — C. Sc. (Med.), Associate Professor of the Department of Infectious Diseases and Epidemiology, Russian University of Medicine; 4, Dolgorukovskaya str., Moscow, 127006, Russian Federation; ORCID iD 0000-003-2587-4911
Contact information: Margarita V. Nagibina, e-mail: infector03@gmail.com
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interest.
Received 12.09.2024.
Revised 07.10.2024.
Информация с rmj.ru







