Содержание статьи
- 1 Актуальность
- 2 Алгоритм подбора метода контрацепции
- 3 Целенаправленный опрос
- 4 Дополнительные диагностические методы
- 5 Факторы, влияющие на выбор метода контрацепции
- 6 Возраст
- 7 Курение
- 8 Ожирение
- 9 Артериальная гипертензия
- 10 Варикозное расширение вен нижних конечностей
- 11 Средства экстренной контрацепции
- 12 Заключение
Актуальность
Тот факт, что гормональная контрацепция является высокоэффективным методом, не вызывает сомнений у врачей и даже у пациенток, что подтверждается широким применением препаратов в мире. Например, в Англии и Италии гормональную контрацепцию используют 22–27% женщин в возрасте от 15 до 45 лет, в Германии — более 30%, в Нидерландах — более 40%, в Бельгии и Франции — 50%. Однако в нашей стране так и не произошла «контрацептивная революция», и в настоящее время в России высокоэффективную гормональную контрацепцию используют только 8–13% женщин фертильного возраста [1–5]. При этом более 95% жительниц России в возрасте 20–40 лет заинтересованы в надежной контрацепции [4].
Следует отметить давно известное положительное влияние современной гормональной контрацепции на состояние здоровья женщины любой возрастной категории, на качество ее жизни. Это профилактика и лечение предменструального синдрома (ПМС), дисменореи, овуляторных болей, нарушений менструального цикла, гиперандрогении, кист яичника, доброкачественных образований молочных желез, вегетативных изменений периода перименопаузы, онкологических заболеваний яичника и эндометрия, колоректального рака [3, 5–7], кроме того, профилактика развития железодефицитной анемии, ряда аутоиммунных заболеваний (аутоиммунный тиреоидит, увеит, ревматоидный артрит) [3].
С чем же связана гормонофобия большинства наших докторов и почему современные данные о высокой эффективности и безопасности гормональной контрацепции, широком спектре неконтрацептивных эффектов не могут их переубедить? На данные вопросы попытались ответить авторы статьи «Знание как лекарство» [8].
Основными причинами, по нашему мнению, являются боязнь побочных эффектов, осложнений и наличие противопоказаний. Однако многие страхи необоснованны, несмотря на широкую распространенность. Еще одна причина — отсутствие современного регламентирующего национального нормативного документа, который бы стал единым стандартом для работы врачей разных специальностей. До настоящего времени основным документом по использованию средств контрацепции в Российской Федерации являются Национальные медицинские критерии приемлемости методов контрацепции (2012) — адаптированный документ ВОЗ (2009) [9]. Обновленные рекомендации ВОЗ опубликованы в 2015 г., но российские национальные рекомендации не пересматривались, видимо, потому, что документ 2015 г. незначительно отличается от варианта 2009 г. [10]. Недостаточная осведомленность врача ведет к дефектам консультирования, и пациентка либо получает искаженную информацию об эффектах и безопасности гормональных противозачаточных средств, либо совсем не получает сведений о гормональной терапии как терапии первого выбора. Кроме того, если не учитывать индивидуальных особенностей организма пациентки, может потребоваться неоднократная замена препарата, что подрывает приверженность пациенток данному методу контрацепции.
В данной статье мы хотели бы обратить внимание на основные требования к выбору оральных контрацептивов (ОК), обосновать необходимость применения гормональной терапии при некоторых заболеваниях на основании современных международных клинических рекомендаций и развеять часть мифов, которые мешают врачам трезво оценить широкие возможности гормональных контрацептивов. Важными критериями выбора являются возраст женщины, ее индивидуальные особенности, наличие заболеваний. Для примера мы выбрали линейку препаратов Модэлль, которая появилась в 2015 г. и постоянно расширяется. Данная группа препаратов позволяет подобрать контрацептив женщине любого возраста с учетом ее намерений. Крайне важно знать состав препаратов, режим применения, а также показания к применению в соответствии с инструкциями (табл. 1) [11–17]. 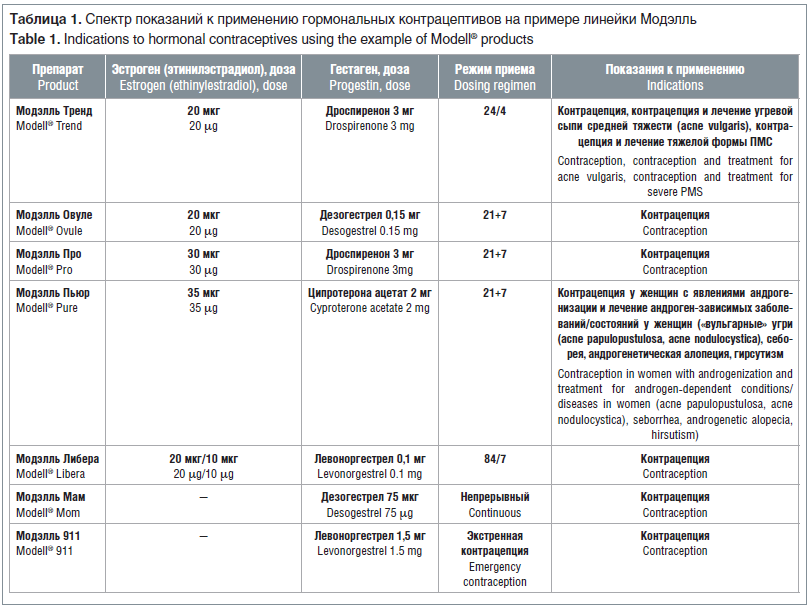
Алгоритм подбора метода контрацепции
Подбор метода контрацепции, с одной стороны, достаточно прост, с другой — требует пристального внимания к индивидуальным особенностям каждой пациентки: характеру сексуальной активности, особенностям менструального цикла, наличию сопутствующих заболеваний и т. д. Определенное значение имеют экономическая доступность, конфиденциальность и удобство в применении. Основные требования, предъявляемые пациентками к современным методам контрацепции, — надежность, лечебное и профилактическое действие, минимальный риск развития осложнений [3, 5].
Алгоритм подбора метода защиты от нежелательной беременности основан на критерии приемлемости методов контрацепции [9]. Различают 4 категории приемлемости метода контрацепции:
1-я категория — нет ограничений к применению того или иного метода контрацепции. Метод можно использовать в любом случае;
2-я категория — преимущества метода в целом превосходят теоретический или доказанный риск. В большинстве случаев метод можно использовать;
3-я категория — теоретический или доказанный риск в целом превосходит преимущества метода. Как правило, метод не рекомендуют, если существуют другие, более приемлемые и доступные способы контрацепции;
4-я категория — неприемлемо высокий риск для здоровья при использовании данного метода контрацепции. Метод не рекомендуется к применению.
В статье рассмотрены наиболее часто встречающиеся в практической деятельности врача факторы, которые могут явиться ограничением или показанием к использованию гормональной контрацепции. В случае наличия у пациентки нескольких факторов рекомендуется ориентироваться на наиболее неблагоприятный. Мы провели анализ литературы с рекомендациями по использованию методов контрацепции [9, 10, 18].
Целенаправленный опрос
Согласно существующим рекомендациям основным этапом консультирования, на основании которого назначается конкретный гормональный контрацептив, является целенаправленный опрос. Цель этого этапа — выяснить наличие абсолютных противопоказаний к приему комбинированных оральных контрацептивов (КОК). Напомним эти противопоказания: тромбоз глубоких вен (ТГВ) или тромбоэмболия легочной артерии (ТЭЛА); предстоящее оперативное вмешательство, связанное с длительной иммобилизацией, врожденной тромбофилией и патологическими уровнями факторов свертывания; артериальная гипертензия (АГ) II–III степени и/или с ангиопатией; осложненные заболевания клапанного аппарата сердца; сахарный диабет с ангиопатией; сочетание нескольких факторов риска сердечно-сосудистых заболеваний (курение, сахарный диабет, гипертензия); болезни печени (острые вирусные гепатиты, хронический активный гепатит, цирроз печени, гепатоцеребральная дистрофия, опухоль печени); мигрень с аурой; подтвержденный или подозреваемый рак молочных желез; послеродовой период с грудным вскармливанием до 6 нед., беременность) [9].
Кроме того, необходимо опросить пациентку относительно ранее использованных ею методов контрацепции, в частности КОК, и достигнутом терапевтическом эффекте [4, 5, 19].
Дополнительные диагностические методы
Дополнительные диагностические методы крайне просты: для оценки безопасности гормональной контрацепции требуется лишь измерение артериального давления (АД). Оправданы также рутинное обследование молочных желез, тазовых органов, подсчет индекса массы тела (ИМТ) [9, 10, 18].
Рутинный скрининг на наличие генетических факторов тромбогенного риска (среди которых к тромбофилиям высокого риска относят лишь гомозиготные мутации фактора V (лейденская мутация) и фактора II (протромбина) [20]) не рекомендуется ввиду редкости подобных случаев и высокой стоимости обследования [4, 9, 10, 18].
Нередко ввиду излишней боязни возникновения тромботических осложнений на этапе подбора оральных контрацептивов пациентке назначают большое количество исследований, в т. ч. дорогостоящих, таких как расширенная коагулограмма, исследование на наследственные тромбофилии и др. Однако это неоправданно и не дает гарантии безопасности [4].
Факторы, влияющие на выбор метода контрацепции
При консультировании женщин по поводу выбора метода контрацепции необходимо принимать во внимание некоторые факторы. Учитывая, что повышенный риск тромбообразования является одной из самых частых причин отказа от применения гормональной контрацепции как со стороны врачей, так и со стороны пациенток, при консультировании необходимо рекомендовать к применению безопасные гормональные контрацептивы с учетом индивидуальных особенностей организма женщины и периода ее жизни. В сравнении с мужчинами риск тромбообразования у женщин выше в 2–3 раза, однако наиболее опасны периоды беременности и послеродовой, когда риск тромботических осложнений повышается в 10–60 раз [20]. ТГВ и ТЭЛА, острая или в анамнезе, вне зависимости от применения антикоагулянтной терапии, в настоящее время является противопоказанием к применению КОК (4-я категория приемлемости) ввиду высокого риска рецидива. Наличие лишь семейного анамнеза у ближайших родственников соответствует 2-й категории приемлемости [9].
К наиболее безопасным препаратам относятся чисто прогестиновые оральные контрацептивы (ЧПОК, 2-я категория приемлемости). Данные о возможности применения ЧПОК при наличии ТГВ и ТЭЛА в анамнезе противоречивы, однако риски в любом случае ниже, чем при приеме КОК [9, 10, 18].
Возраст
Согласно данным литературы в мире около 25–35% девушек начинают половую жизнь до 16 лет, 40–75% — в возрасте от 16 до 19 лет. Данные по России сходны с мировой статистикой: до 16 лет — 15%, в 16–19 лет — 25–60% [1, 6, 19, 21]. Раннее начало половой жизни сопряжено с высоким риском наступления непланируемой беременности, которая в 80% случаев у подростков заканчивается абортом [6, 21]. Частота подростковых абортов в России в последнее десятилетие составляет 10–15% [1, 6, 21]. Аборты влекут за собой ранние и поздние осложнения, что значительно ухудшает репродуктивное здоровье и снижает потенциал деторождения.
Кроме того, в период становления репродуктивной функции чрезвычайно актуальными являются проблемы нерегулярного менструального цикла, дисменореи, ПМС и андроген-зависимой дермопатии (угревая сыпь, жирная себорея, гипертрихоз, гирсутизм). В структуре гинекологической заболеваемости учащейся молодежи удельный вес дисменореи достигает 20%, дермопатии — 70%, ПМС — 50–70% [6, 22, 23].
Согласно медицинским критериям приемлемости методов контрацепции возраст не является ограничением для назначения КОК: возраст от менархе до 40 лет соответствует 1-й категории приемлемости; 40 лет и старше — 2-й категории (ввиду повышения риска развития сердечно-сосудистых заболеваний), при отсутствии неблагоприятных факторов — 1-й категории вплоть до менопаузы и в течение 1 года после нее; ЧПОК — 1-й категории для любого возраста [9, 18].
Старт контрацепции в юном возрасте идеально проводить с помощью микродозированных препаратов, содержащих до 20 мкг этинилэстрадиола, что является достаточным для контроля цикла и реализации лечебных эффектов, максимальной метаболической нейтральности [1, 6, 23]. Примером могут быть препараты Модэлль Тренд и Моделль Овуле.
В случае ПМС предпочтение следует отдавать КОК, содержащим гестагенный компонент дроспиренон, с режимом 24/4 (Модэлль Тренд), при дермопатии — КОК с антиандрогенным эффектом (гестаген — дроспиренон, ципротерона ацетат, возможно применение Модэлль Тренд, Модэлль Про, Модэлль Пьюр) [4, 21].
При наличии у подростков абсолютных противопоказаний к применению КОК (тяжелая АГ, тяжелая дислипидемия, системные заболевания с поражением почек и печени, мигрень с аурой) можно рекомендовать контрацептивы, содержащие только гестагенный компонент (дезогестрел 75 мкг, например Модэлль Мам) [19].
Для профилактики нарушения режима приема таблеток (удлинения безгормонального интервала) подросткам можно рекомендовать назначение препаратов, имеющих неактивные таблетки в составе блистера с режимом приема 24/4, 84/7 (например, Модэлль Тренд или Модэлль Либера) [19].
Кроме того, с учетом частой смены половых партнеров и риска заражения инфекциями, передающимися половым путем, подросткам необходимо разъяснить значение и рекомендовать использование так называемого двойного голландского метода — сочетания КОК (с учетом лечебных эффектов) и барьерного метода (презерватива).
В репродуктивном возрасте средством первого выбора гормональной контрацепции становятся низкодозированные КОК. В последнее время среди женщин молодого репродуктивного возраста набирает популярность непрерывный прием комбинированных гормональных контрацептивов, минуя безгормональный интервал, в течение нескольких месяцев с целью уменьшения количества менструаций в год. Однако при таком режиме могут возникать внеочередные кровянистые выделения [19]. Данной категории пациенток можно рекомендовать КОК, содержащие этинилэстрадиол и левоноргестрел, с режимом приема 84/7 (Модэлль Либера) [4].
С целью купирования симптомов ПМС пациенткам среднего возраста рекомендуются КОК с этинилэстрадиолом 30 мкг и дроспиреноном 3 мг в стандартном режиме приема (Модэлль Про) [5, 22].
Если пациенткам молодого и среднего репродуктивного возраста ранее назначали КОК с целью лечения ПМС и дисменореи, но лечебный эффект не был достигнут, то им рекомендуются КОК, имеющие в составе этинилэстрадиол и левоноргестрел (например, Модэлль Либера) с режимом приема 84/7 [4].
Женщины позднего репродуктивного возраста и периода перименопаузы относятся к высокой группе риска по возникновению беременности. По данным статистики, частота искусственного аборта у женщин после 40 лет составляет около 60%. Осложнения при абортах у данной категории женщин возникают в 2–3 раза чаще, чем у женщин более молодого возраста. Кроме того, в этом возрасте проявляются первые симптомы, связанные с дефицитом эстрогенов (вегетососудистые — приливы жара, повышенная потливость, головные боли, озноб, приступы сердцебиения; обменно-эндокринные — прибавка массы тела, колебание АД, сухость и старение кожи, ломкость ногтей, выпадение волос; психоэмоциональные — раздражительность, сонливость/бессонница, слабость, беспокойство, депрессия, забывчивость, невнимательность, снижение либидо) [3, 23]. Современные микродозированные препараты последнего поколения (содержащие этинилэстрадиол 20 мкг, например Модэлль Тренд и Моделль Овуле) не оказывают или оказывают минимальное метаболическое действие на женский организм. В связи с этим их можно рекомендовать некурящим женщинам после 40 лет при отсутствии прочих факторов риска, связанных с гиперкоагуляцией (сердечно-сосудистые заболевания, болезни печени) [24].
При наличии противопоказаний к применению КОК в любом возрасте и/или при желании пациентки принимать КОК в непрерывном режиме (данный режим позволяет значительно уменьшить и практически исключить менструалоподобную реакцию) препаратами выбора становятся ЧПОК (Модэлль Мам). Представление о данных препаратах как препаратах, предназначенных только для кормящих грудью женщин в послеродовом периоде, является ошибочным.
Курение
Курение в сочетании с применением КОК является фактором повышенного риска развития сердечно-сосудистых заболеваний. Риск развития инфаркта миокарда возрастает пропорционально количеству выкуриваемых сигарет в течение одного дня. На фоне приема гормональных контрацептивов увеличивается частота ТЭЛА и ТГВ в 10 раз (около 40 случаев на 10 тыс. женщин в год), а у женщин старше 35 лет — в сотни раз (485 случаев на 10 тыс. женщин в год) [9, 23, 25]. Поэтому курящие женщины старше 35 лет не должны использовать КОК.
Согласно критериям приемлемости случаи использования КОК курящими женщинами в возрасте до 35 лет относят ко 2-й категории приемлемости; в возрасте старше 35 лет и выкуривании менее 15 сигарет в сутки — к 3-й категории, более 15 сигарет — к 4-й категории. Если женщина отказалась от курения менее чем за год до использования КОК, метод относят к 3-й категории, больше года — ко 2-й категории [9].
В качестве препаратов выбора у таких пациенток можно рассматривать прогестиновые контрацептивы, содержащие дезогестрел 75 мкг (Модэлль Мам). ЧПОК не обладают активирующим влиянием на свертывающую систему крови, поэтому их можно рекомендовать курящим женщинам в любом возрасте. Первая категория приемлемости КОК имеет место вне зависимости от возраста и количества выкуриваемых сигарет [25].
Ожирение
Ожирение стало глобальной проблемой во всем мире. Из более чем 1,7 млрд женщин с избыточной массой тела у 312 млн диагностируют ожирение. Ожирением страдают около 25% женщин репродуктивного возраста. Беременность у данной категории женщин сопряжена с высоким риском осложнений (материнская смертность, преждевременные роды, преждевременная отслойка плаценты, мертворождения, пороки развития плода) [2].
При выборе метода контрацепции важно учитывать потенциальное влияние используемых препаратов на углеводный и липидный обмен, систему коагуляции, сердечно-сосудистую систему и функцию других органов, вовлеченных в патологическую цепь обменных нарушений. Ожирение повышает риск венозных тромбоэмболий, особенно у женщин моложе 40 лет [2].
В случае ожирения (ИМТ ≥30 кг/м2) приемлемость использования КОК относят ко 2-й категории вне зависимости от возраста пациентки, ЧПОК — к 1-й категории [9].
Современные низкодозированные контрацептивы не оказывают отрицательного влияния на углеводный обмен у здоровых и некурящих женщин. Если женщина страдает ожирением, но не курит, не имеет сопутствующей сердечно-сосудистой патологии и моложе 40 лет, то можно рекомендовать КОК, содержащие 30–35 мкг этинилэстрадиола [19, 25]. Предположение о том, что у женщин с избыточным весом контрацепция может оказаться менее эффективной за счет увеличенного объема распределения половых стероидов и неадекватного подавления гипоталамо-гипофизарно-яичниковой оси, не доказано [2].
При ожирении рекомендуется использовать КОК с дроспиреноном в качестве гестагенного компонента. Они оказывают нейтральное действие на углеводный, липидный обмен и систему гемокоагуляции. Современные исследования показали, что более 60% женщин, применявших микродозированные КОК с дроспиреноном, отмечают снижение массы тела уже в течение первых месяцев приема препарата и отсутствие предменструальной гиперфагии — повышенного аппетита в период перед менструацией [2, 4, 19, 22]. Применение производных тестостерона (левоноргестрел, дезогестрел) нежелательно в связи с часто сопровождающей ожирение овариальной гиперандрогенией [2].
При наличии противопоказаний к эстрогенсодержащим оральным контрацептивам женщинам с избыточной массой тела рекомендуется назначать ЧПОК (Модэлль Мам). В многочисленных исследованиях применение ЧПОК у женщин с ожирением показало такую же контрацептивную надежность (по индексу Перля), как и применение КОК. Прогестагенные контрацептивы не оказывают клинически значимого влияния на сывороточную концентрацию глюкозы, инсулина и гликированного гемоглобина, поэтому безопасны для женщин с ожирением [25].
Артериальная гипертензия
Известно, что при нормальном уровне АД низко- и микродозированные КОК самостоятельно не приводят к развитию АГ [3]. Однако имеющаяся уже у женщины АГ является фактором риска развития сердечно-сосудистых заболеваний и при использовании эстрогенсодержащих препаратов увеличивает риск развития инсульта [25]. Напомним, что измерение АД — обязательное требование и единственная строгая рекомендация перед назначением гормональной контрацепции.
КОК даже при адекватно контролируемой АГ относятся к средствам 3-й категории приемлемости контрацепции и к 4-й — в случае повышения АД выше 160/100 мм рт. ст., ЧПОК — к 1-й категории при любом уровне АД (согласно критериям приемлемости США при повышении АД ≥160/100 мм рт. ст. — ко 2-й категории). Поэтому данным пациенткам рекомендуется назначать ЧПОК, содержащие 75 мкг дезогестрела, с непрерывным режимом приема (Модэлль Мам) [9, 18].
Варикозное расширение вен нижних конечностей
Варикозное расширение вен нижних конечностей называют «болезнью цивилизации», отмечая омоложение контингента больных. В развитых странах заболевание выявляется у 6–10% взрослого населения, среди женщин — у 25–33%, прослеживается наследственная зависимость [26]. Мы обратились к данному заболеванию, т. к. часто на практике встречаем необоснованный запрет на применение гормональной контрацепции пациентками с варикозным расширением вен нижних конечностей со стороны хирургов, гематологов, кардиологов и врачей других специальностей.
Варикозное расширение вен не является противопоказанием к применению гормональной контрацепции. КОК и ЧПОК можно рекомендовать без ограничений, категория приемлемости — 1-я [2, 9].
Средства экстренной контрацепции
Осведомленность женщин о современных высокоэффективных методах контрацепции, несмотря на просветительскую работу и широкий ассортимент доступных средств, остается низкой. При нежелательной беременности женщины до сих пор часто прибегают к аборту [4], и в этих условиях обязательным элементом консультирования должно быть информирование всех женщин о наличии экстренной контрацепции. Существует несколько вариантов экстренной контрацепции: использование КОК, левоноргестрела, мифепристона, посткоитальное введение внутриматочной спирали. Наиболее широкое распространение получили препараты, содержащие левоноргестрел, что соответствует рекомендациям ВОЗ [6, 27]. На российском рынке появился препарат Модэлль 911 (левоноргестрел 1,5 мг). Способ применения позволяет воспользоваться экстренной контрацепцией в течение 72 ч после незащищенного полового акта. Следует отметить ограниченный перечень противопоказаний к использованию препарата: повышенная чувствительность к левоноргестрелу или другому компоненту препарата, возраст до 16 лет, тяжелая печеночная недостаточность, беременность, непереносимость лактозы, дефицит лактазы или глюкозо-галактозная мальабсорбция [17].
Приемлемость использования таблеток экстренной контрацепции, содержащих левоноргестрел, относят к 1-й категории приемлемости вне зависимости от возраста, курения, наличия АГ [9]. Согласно критериям приемлемости США при ожирении таблетки могут быть менее эффективными при ИМТ ≥30 кг/м2 (2-я категория приемлемости) [18].
Заключение
Таким образом, необходим персонализированный подход при выборе метода контрацепции. Широкий перечень существующих оральных контрацептивов позволяет врачу индивидуально подобрать препарат с учетом возраста, конституциональных особенностей и заболеваний женщины, а также предпочтений того или иного режима применения. Современные препараты обладают высокой степенью безопасности и при этом имеют большое число неконтрацептивных лечебных и профилактических эффектов, в т. ч. в отношении онкопатологии. Все вышесказанное позволяет надеяться, что мы сможем преодолеть исторически сложившееся ошибочное негативное мнение о гормональной контрацепции и повысить число использующих данный вид контрацепции до уровня развитых стран мира.
Сведения об авторах:
1Олина Анна Александровна — профессор, д.м.н., заместитель директора по развитию; ORCID iD 0000-0001-9101-7569;
2Метелева Татьяна Александровна — ассистент кафедры акушерства и гинекологии; ORCID iD 0000-0002-1448-1840.
1ФГБНУ «НИИ АГиР им. Д.О. Отта». 199034, Россия, г. Санкт-Петербург, Менделеевская линия, д. 3.
2ФГБОУ ВО ПГМУ им. академика Е.А. Вагнера. 614990, Россия, г. Пермь, ул. Петропавловская, д. 26.
Контактная информация: Олина Анна Александровна, e-mail: olina29@mail.ru. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 07.04.2019.
About the authors:
1Anna A. Olina — MD, PhD, DSc, Professor, Deputy Director for the Development; ORCID iD 0000-0001-9101-7569;
2Tatyana A. Meteleva — MD, assistant lecturer of the Department of Obstetrics and Gynecology; ORCID iD 0000-0002-1448-1840.
1D.O. Ott Research Institute of Obstetrics, Gynaecology and Reproduction. 3, Mendeleevskaya line, St. Petersburg, 199034, Russian Federation.
2E.A.Vagner Perm State Medical University. 26, Petropavlovskaya str., Perm, 614990, Russian Federation.
Contact information: Anna A. Olina , E-mail: olina29@mail.ru
Financial Disclosure: no author has a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 07.04.2019.
Информация с rmj.ru






