Введение
Бактериальный вагиноз (БВ) на протяжении многих лет продолжает оставаться одним из самых распространенных заболеваний нижних отделов полового тракта у женщин репродуктивного возраста [1]. По данным различных источников, частота встречаемости этого заболевания, включающего как бессимптомное течение, так и наличие явных проявлений, которые вынуждают пациенток обращаться за помощью к акушерам-гинекологам, может колебаться от 16 до 65% [2–4].
В норме вагинальная микробиота представляет собой первый барьер на пути восходящего распространения различных инфекций и представлена лактобациллами, синтезирующими пероксид водорода и молочную кислоту [5]. Поддержание низких значений рН вагинальной среды (менее 4,5) ассоциировано со здоровой вагинальной микро-экосистемой ввиду токсического действия продуктов жизнедеятельности различных видов лактобактерий в отношении условных и облигатных патогенов [6, 7].
Нарушение соотношения лактобацилл и анаэробных представителей вагинальной микробиоты, приводя к развитию БВ, повышает уязвимость женщин к инфекциям, передаваемым половым путем (ИППП): ВИЧ-инфекции, герпесвирусной инфекции 2-го типа, хламидийной и гонококковой инфекциям, а также к репродуктивным неудачам, приводя к ранним спонтанным потерям беременности, развитию гнойно-септических послеродовых осложнений [8, 9]. В этой связи лечение БВ представляет собой важную стратегию с точки зрения предупреждения развития осложнений — воспалительных заболеваний органов малого таза (ВЗОМТ), а также неблагоприятных перинатальных исходов.
Согласно российским клиническим рекомендациям первой линией терапии БВ является пероральный прием метронидазола в дозе 500 мг дважды в сутки на протяжении 7 дней. Возможно и вагинальное использование метронидазола 0,75% геля в дозе 5 г/сут в течение 5 дней [4]. Несмотря на доступность данного метода лечения, рецидив возникает у 50% женщин в течение 12 мес. [10].
Американский протокол CDC лечения БВ предлагает альтернативную схему, которая заключается в однократном пероральном применении 2 г секнидазола [11], однако в отечественной литературе недостаточно данных [12], которые бы показали преимущество такого вида лечения перед традиционным. В документе CDC секнидазол указан в качестве альтернативного препарата из-за его более высокой стоимости и отсутствия отдаленных последствий по сравнению с рекомендуемыми схемами лечения БВ, однако его преимущества, на наш взгляд, заключаются в коротком курсе терапии и отсутствии значимого влияния на желудочно-кишечный тракт и, как следствие, в меньшей частоте побочных эффектов по сравнению с метронидазолом.
Цель исследования: оценить клиническую и лабораторную эффективность однократного применения препарата секнидазол в лечении БВ.
Материал и методы
После одобрения локальным этическим комитетом для достижения поставленной цели нами было проведено одноцентровое проспективное исследование. В протокол включили 40 женщин репродуктивного возраста с диагностированным БВ.
Набор пациенток осуществляли согласно разработанным критериям включения: возраст от 18 до 45 лет; подтвержденный диагноз БВ; отсутствие хронического рецидивирующего БВ в анамнезе (более 4 эпизодов за год); готовность принять участие в исследовании и подписание добровольного информированного согласия.
Критерии невключения в исследование: возраст моложе 18 и старше 45 лет; менопауза в возрасте менее 45 лет; нежелание принимать участие в исследовании; острые или хронические (в стадии обострения) ВЗОМТ; беременность и лактация; сопутствующие ИППП (хламидийная, гонококковая инфекция, урогенитальный трихомониаз, инфекция, вызванная M. genitalium) и/или другая инфекция, требующая дополнительной антибактериальной и/или антимикотической терапии (вульвовагинальный кандидоз, аэробный вагинит); хронический рецидивирующий БВ; указания на непереносимость изучаемого препарата в анамнезе.
Случайным образом пациентки были рандомизированы на 2 группы для проведения лечения. Основную группу составили 20 пациенток, которые получали терапию секнидазолом (Секнидокс) 2 г однократно. Контрольную группу составили 20 участниц, которым была назначена традиционная терапия метронидазолом по схеме 500 мг 2 р/сут на протяжении 7 дней.
Для лабораторной верификации диагноза БВ использовали рН-метрию, выполненную во время гинекологического осмотра пациенток, микроскопию мазков цервико-вагинального отделяемого и тест, предназначенный для диагностики инфекций репродуктивного тракта и представляющий собой ПЦР-тест-систему «Флороценоз — бактериальный вагиноз», показатели чувствительности и специфичности которой сопоставимы с международными клинико-лабораторными критериями диагностики указанных инфекций («золотой стандарт»).
Диагноз БВ устанавливали на основании значения рН вагинального отделяемого выше 4,5, обнаружения 3 из 4 критериев Amsel [13] и ПЦР в реальном времени, в основе которого лежит расчет соотношений логарифмов концентраций ДНК Lactobacillus spp., общего количества ДНК бактерий и ДНК G. vaginalis и A. vaginae во влагалище.
Обработку данных осуществляли с применением современных пакетов прикладных программ (StatTech v. 1.2.0, Statistica 13) математико-статистического анализа. Характер распределения оценивали по критериям Шапиро — Уилка и Колмогорова — Смирнова. В случае отсутствия нормального распределения количественные данные описывались с помощью медианы (Me) и интерквартильного диапазона (Q1–Q3). Категориальные данные описывались с указанием абсолютных значений и процентных долей. Производили расчет показателей структуры (в процентах). Определение значимости различий между категориальными переменными проводили посредством критерия χ2, для малых групп — χ2 с поправкой Йейтса, точного критерия Фишера. Отличия между группами считали статистически достоверными при р<0,05.
Результаты исследования
Группы были сопоставимы по среднему возрасту обследованных — 29,7±8,2 и 29,9±8,5 года в основной и контрольной соответственно.
При анализе частоты встречаемости гинекологических заболеваний оказалось, что у 3 (15%) пациенток основной группы и у 4 (20%) пациенток контрольной группы был диагностирован эндометриоз. ВЗОМТ в анамнезе наблюдались у 7 (35%) и 10 (50%) пациенток соответственно и не требовали антибактериального лечения на момент включения в исследование. Гиперпластические заболевания эндометрия, которые требовали проведения гистероскопии и раздельного диагностического выскабливания, встречались с одинаковой частотой (15%) в обеих группах.
Значимых различий также не было найдено и при анализе частоты встречаемости экстрагенитальной патологии. Так, сахарный диабет 2 типа наблюдался в 5% случаев в обеих группах, хронический пиелонефрит в анамнезе был у 6 (30%) пациенток основной группы и у 5 (25%) — контрольной, хронический цистит — у 7 (35%) и 8 (40%), воспалительные заболевания ЖКТ — у 7 (35%) и 8 (40%) соответственно.
Надо отметить, что достаточно высокая частота встречаемости воспалительных заболеваний со стороны половых органов, мочевыводящих путей и желудочно-кишечного тракта может объяснить наличие у пациенток высокой частоты обнаружения БВ. Статистически значимые связи с повышенным значением рН цервико-вагинального отделяемого (при установленном диагнозе БВ) определялись у пациенток с ВЗОМТ в анамнезе, а также у обследованных с инфекцией, вызванной вирусом папилломы человека (ВПЧ) (табл. 1).
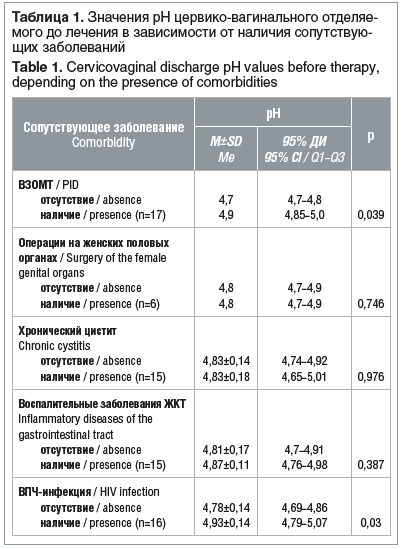
При обследовании участниц на момент включения в исследование среднее количество лейкоцитов в мазке у пациенток основной группы было равно 12,4±3,0 в поле зрения, у пациенток контрольной группы — 11,3±1,8 в поле зрения. Значение рН вагинального отделяемого равнялось 4,8±0,2 и 4,9±0,1 соответственно. Ключевые клетки до начала проведения лечения были обнаружены у 13 (65%) и 14 (70%) пациенток соответственно.
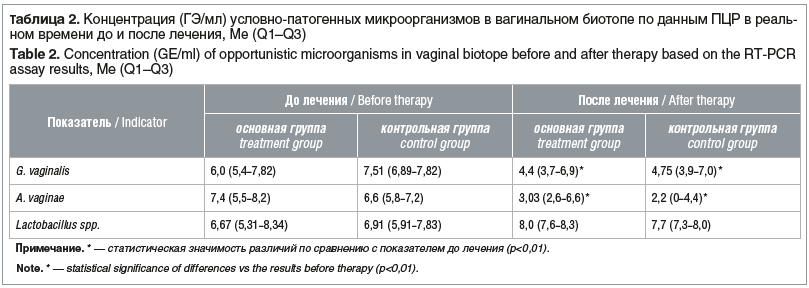
При исследовании состава микробной флоры цервико-вагинального отделяемого были получены следующие данные. Так, частота обнаружения видов-ассоциантов БВ в основной группе составляла: G. vaginalis — 80% (n=16), A. vaginae — 60% (n=12), в контрольной группе — 95% (n=19) и 55% (n=11) соответственно.
В обеих группах средняя концентрация условно-патогенных микроорганизмов (G. vaginalis, A. vaginae) была сопоставимой или превышала концентрацию Lactobacillus spp. (табл. 2).
Через 2 нед. после окончания лечения повторно проводили микроскопическое исследование вагинального отделяемого и рН-метрию. Среднее количество лейкоцитов в мазке у пациенток основной группы после лечения было равно 9,2±1,2 в поле зрения, что статистически значимо меньше, чем до лечения (р<0,01), у пациенток контрольной группы — 10,1±4,4 в поле зрения. Значение рН вагинального отделяемого равнялось 4,4±0,1 (р<0,05) и 4,3±0,1 (р<0,05) соответственно.
Ключевые клетки после лечения не были обнаружены ни у одной пациентки в обеих группах. Однако у 4 (20%) пациенток контрольной группы был обнаружен мицелий в отличие от основной группы, в которой ни в одном случае не было обнаружено признаков вульвовагинального кандидоза (ВВК).
При повторном ПЦР-тестировании нами получены результаты, которые оказались сопоставимы в группах исследования. Так, медиана концентраций G. vaginalis и A. vaginae в обеих группах была значительно ниже по сравнению с медианой концентрации Lactobacillus spp. (см. табл. 2).
Обсуждение
Бактериальный вагиноз представляет собой одну из самых частых причин появления патологических влагалищных выделений у женщин репродуктивного возраста, встречается он и в других возрастных группах женского населения [13, 14]. Полимикробная этиология заболевания, формирование защитных биопленок и уменьшение количества лактобактерий, по разным данным, может быть обусловлено иммунологическими и эндокринными механизмами [15]. Отдельное внимание уделяется устойчивости микроорганизмов к антибактериальной терапии у пациенток с рецидивирующим БВ и неэффективности применяемых стандартных схем лечения [16]. Немаловажно учитывать сроки проведения лечения и переносимость препаратов, а также личные предпочтения каждой пациентки.
Секнидазол относится к группе 5-нитроимидазолов и зарегистрирован для лечения паразитарных и бактериальных инфекций [17]. Препарат имеет длительный период полувыведения (17–29 ч) [18] и характеризуется высокими и устойчивыми концентрациями в плазме крови, что позволяет применять режим однократного дозирования. Данная терапевтическая стратегия повышает приверженность пациенток лечению и в настоящее время уже включена в протокол CDC по БВ [11]. Проведенные исследования доказывают сопоставимость результатов при использовании однократной дозы секнидазола (2 г) и стандартной семи-дневной схемы применения метронидазола, а также высокие (около 80%) показатели излеченности [19].
Полученные нами результаты подтверждают статистически значимую взаимосвязь между БВ и наличием в анамнезе ВЗОМТ [20], что, вероятно, может являться индикатором хронического воспалительного процесса и повышать восприимчивость к ИППП, приводить к неоднократным попыткам лечения. Выявленные связи между наличием БВ и инфекцией, вызванной ВПЧ (р=0,03), подтверждают результаты проведенных ранее исследований относительно облегчения персистенции вируса и развития цервикальных интраэпителиальных неоплазий шейки матки на фоне дисбиотических состояний [21], что требует раннего выявления и лечения данной патологии с целью профилактики онкозаболеваний.
Отсутствие ключевых клеток во всех влагалищных образцах исследуемых пациенток подтверждает недостаточную специфичность микроскопического исследования цервико-вагинального отделяемого в качестве монодиа-гностики БВ и диктует необходимость использования комплексного тестирования: индикаторных тест-полосок для определения рН и молекулярно-биологического метода, основанного на определении концентрации условно-патогенных микроорганизмов.
Для обследованных нами пациенток было характерно высокое содержание бактерий, ассоциированных с БВ, а именно G. vaginalis и A. vaginae, которые являются представителями условно-патогенной флоры. В сумме концентрация патогенов была выше, чем лактобактерий, что лабораторно подтверждало диагноз БВ. Выявленное нами падение уровня Lactobacillus spp. во влагалище ниже значения 6,67 lg ГЭ/мл ассоциировалось с острым процессом на фоне увеличения представителей условно-патогенной флоры.
При сравнительном анализе после проведенного лечения установлено достоверное снижение уровня рН у пациенток как основной, так и контрольной групп. Уровень лейкоцитов статистически значимо уменьшился только у пациенток основной группы, которые в качестве лечения использовали секнидазол (р<0,01). В отношении улучшения микробиологических показателей (соотношение условно-патогенных G. vaginalis и A. vaginae и лактобацилл) в исследуемых группах получены сопоставимые результаты.
Одним из недостатков традиционного лечения посредством перорального приема метронидазола является развитие ВВК [22], что нашло подтверждение в нашем исследовании (у 20% пациенток, принимавших метронидазол по схеме, развился ВВК). Хотя в международной литературе описывается побочный эффект от приема секнидазола в виде ВВК [23], это не нашло подтверждения в нашей работе.
Заключение
В нашем исследовании лабораторная оценка после лечения БВ при помощи стандартного и альтернативного методов продемонстрировала сопоставимые результаты. Учитывая клиническую и микробиологическую эффективность (нормализация уровня рН, снижение количества лейкоцитов в вагинальном отделяемом, отсутствие ключевых клеток, а также отсутствие вероятности развития кандидоза, который может наблюдаться после традиционного лечения БВ), однократный режим приема препарата секнидазол может быть рекомендован в качестве альтернативного средства лечения пациенток с БВ.
Сведения об авторах:
Доброхотова Юлия Эдуардовна — д.м.н., профессор, заведующая кафедрой акушерства и гинекологии лечебного факультета РНИМУ им. Н.И. Пирогова Минздрава России; 117997, Россия, г. Москва, ул. Островитянова, д. 1; ORCID iD 0000-0002-7830-2290.
Шадрова Полина Андреевна — аспирант кафедры акушерства и гинекологии лечебного факультета РНИМУ им. Н.И. Пирогова Минздрава России; 117997, Россия, г. Москва, ул. Островитянова, д. 1; ORCID iD 0000-0002-3721-1421.
Контактная информация: Шадрова Полина Андреевна, e-mail: shadrovapolina@hotmail.com.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 21.09.2022.
Поступила после рецензирования 14.10.2022.
Принята в печать 09.11.2022.
About the authors:
Yulia E. Dobrokhotova — Dr. Sc. (Med.), Professor, Head of the Department of Obstetrics & Gynecology of the Medical Faculty, Pirogov Russian National Research Medical University; 1, Ostrovityanova str., Moscow, 117997, Russian Federation; ORCID iD 0000-0002-7830-2290.
Polina A. Shadrova — postgraduate student of the Department of Obstetrics & Gynecology of the Medical Faculty, Pirogov Russian National Research Medical University; 1, Ostrovityanova str., Moscow, 117997, Russian Federation; ORCID iD 0000-0002-3721-1421. Contact information: Polina A. Shadrova, e-mail: shadrovapolina@hotmail.com.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 21.09.2022.
Revised 14.10.2022.
Accepted 09.11.2022.
Информация с rmj.ru