Содержание статьи
Введение
Мониторинг состояния беременной и плода предполагает применение различных методов диагностики и выявление симптомокомплекса преэклампсии (ПЭ), указывающего на развитие критической ситуации. Частота ПЭ составляет 2–8%. Согласно данным Минздрава России гипертензивные осложнения беременности занимают 4-е место среди причин материнской смертности [1]. Вызванная беременностью гипертензия со значительной протеинурией на сегодняшний день остается недостаточно изученной, так как не существует ни одного предиктора, по которому можно было бы провести раннюю диагностику развития ПЭ. Рассматриваются комбинации различных диагностических тестов, включая снижение уровня PAPP-A (связанного с беременностью плазменного протеина А), не объяснимое другими причинами повышение уровня α-фетопротеина) и хорионического гонадотропина во II триместре, ингибина А [1].
Клиническими проявлениями ПЭ со стороны ЦНС принято считать головную боль и различные зрительные нарушения. Характерными диагностическими критериями считаются изменения глазного дна в виде отека зрительного диска [1]. Вместе с тем артериальная гипертензия, гиповолемия, олиго-анурия с протеинурией и нередко боли в эпигастральной области наряду с диспептическими эпизодами тошноты и рвоты позволяют врачу выполнить раннюю диагностику и начать терапию ПЭ.
При ведении беременности целесообразно учитывать тромбоцитопению, присутствие маркеров активации системы свертывания крови и продуктов лизиса фибрина [1–3]. Системные изменения гемостатического и фибринолитического звена крови, протромбогенные эффекты эндотелия кровеносных сосудов и снижение антикоагулянтной защиты, которые являются физиологическими в период беременности, при развитии ПЭ усугубляются, отражая активацию внутрисосудистого тромбогенеза [1–6, 7–10].
Офтальмологическое обследование пациенток с ПЭ помогает не только в диагностике проблем со зрением, но и в оценке тяжести и прогрессирования заболевания, реакции на лечение, а также в определении прогноза [11–13]. Зрительные нарушения отмечены у 25% женщин с ПЭ и у 50% — с эклампсией. Субъективные симптомы включают помутнение зрения, фотопсии, дефекты полей зрения, скотомы (слепые участки в поле зрения) и диплопию (двойное зрение) [12–17].
Актуальность изучения зрительных нарушений у беременных обусловлена необходимостью выявления ранних предикторов ПЭ и предупреждения осложнений беременности, опасных для жизни матери и ребенка.
Цель исследования: анализ субъективных и объективных показателей функционирования органов зрения беременной и оценка нарушений в системе свертывания крови в целях формирования групп высокого риска по возникновению ПЭ.
Материал и методы
Научно-исследовательская работа проведена в соответствии с Хельсинкской декларацией Всемирной медицинской ассоциации «Этические принципы проведения научных медицинских исследований с участием человека» (с поправками 2000 г.) и правилами клинической практики в Российской Федерации (приказ Минздрава России № 266 от 19.06.2003). Исследование выполнено на базе ГБУЗ НСО «ЦКБ», женской консультации при ГБУЗ НСО ГКБ № 1 и женской консультации при ГБУЗ НСО КДП № 2.
Всего в исследовании приняли участие 58 пациенток в III триместре беременности, подписавшие добровольное информированное согласие на обследование.
Критерии исключения: I и II триместры беременности, антифосфолипидный синдром, отсутствие информированного добровольного согласия на обследование.
Было сформировано 4 группы, в каждой из которых выделены подгруппы в зависимости от срока беременности: 28–34 нед. (подгруппа А) и 35–40 нед. (подгруппа Б). Группу 1 составили 18 женщин с физиологическим течением беременности, не имевших в анамнезе заболеваний органов зрения. В группу 2 включены 13 женщин с установленной ПЭ без заболеваний органов зрения. Группа 3 (n=12) состояла из женщин с ПЭ и установленной до беременности миопией, группа 4 (n=15) — из женщин с физиологическим течением беременности и миопией (см. таблицу).
Проведена клинико-анамнестическая оценка данных амбулаторной и стационарной документации: индивидуальных (форма № 111/у-20), обменных карт беременных (форма 113/у-20), историй родов (форма 96/у). Выполнен анализ субъективных и объективных данных (жалоб, динамики функциональных показателей органа зрения, состояния глазного дна), численности тромбоцитов периферической крови, параметров плазменно-коагуляционного гемостаза (активированное частичное тромбопластиновое время (АЧТВ), протромбиновое время), уровня фибриногена плазмы крови, а также уровня растворимых фибрин-мономерных комплексов (РФМК) как маркеров тромбинемии, в тесте с ортофенантролином с учетом срока беременности. Полученные данные сопоставлены с нормами показателей системы гемостаза для III триместра беременности [2, 9]. Сравнительный анализ параметров гемостаза проведен в подгруппах А и Б.
Статистическая обработка данных выполнена в программе Statistica 10. Значения количественных показателей представлены как среднее и среднеквадратичное отклонение (М±SD). Для анализа выборки использовали дисперсионный анализ, U-критерий Манна — Уитни, Хи-квадрат Пирсона.
Результаты исследования
Особенности соматического анамнеза. Каждая третья пациентка групп 2 и 3 с ПЭ имела заболевания мочевой системы (30,8% и 33,3%) и проявления варикозной болезни (30,8% и 29%), тогда как в группах 1 и 4 заболевания мочевой системы отсутствовали, а варикозная болезнь выявлялась реже (16,7% и 6,7%). У каждой второй пациентки установлены заболевания сердечно-сосудистой системы в виде хронической артериальной гипертензии или соматоформной вегетативной дисфункции (53,8% и 50%), в группах 1 и 4 эти заболевания наблюдались статистически значимо (p<0,05) реже (11,1% и 20%). Частота заболеваний пищеварительной и дыхательной систем достоверно не различалась.
Особенности репродуктивного анамнеза. Наиболее уязвимыми к репродуктивным потерям оказались женщины групп 2 и 3: каждая вторая пациентка с ПЭ имела отягощенный репродуктивными потерями анамнез. Обращает на себя внимание тот факт, что замершая беременность имелась в анамнезе у каждой шестой беременной (15,4%) с ПЭ без исходных заболеваний органов зрения и у каждой пятой (16,7%) с ПЭ и заболеваниями органов зрения, обнаруженными до беременности. В группе 1 замершую беременность констатировали статистически значимо реже (5,6%, p<0,01), а в группе 4 подобные наблюдения отсутствовали. Самопроизвольный выкидыш в анамнезе имели 16,7, 30,8, 16,7 и 6,7% беременных из групп 1, 2, 3 и 4 соответственно.
Особенности течения анализируемой беременности. Головную боль наиболее часто отмечали женщины групп 2 и 3 (31,0% и 41,7% соответственно) в сравнении с 11,1% женщин группы 1. В группе 4 жалоб на головную боль женщины не предъявляли (p<0,001). Тошнота и единичные эпизоды рвоты наблюдались только у женщин групп 3 и 4 — 16,7% и 13,3% соответственно. Наибольшая прибавка массы тела за время беременности выявлена у женщин с ПЭ (480 г и 450 г в неделю), тогда как в группах 1 и 4 она составила 410 г (p<0,001). Отеки конечностей установлены у каждой третьей беременной группы 2 (31%) и каждой пятой — группы 3 (16,7%). У беременных групп 1 и 2 отеки отсутствовали.
Течение беременности осложнилось железодефицитной анемией легкой степени тяжести у пациенток всех групп, однако наибольший дефицит железа установлен у пациенток группы 2 (23,1); в группах 1, 3 и 4 железодефицитная анемия наблюдалась в 16,7, 8,3 и 20,0% случаев соответственно. Патологическая плацентация в виде низкого или краевого прикрепления плаценты определена у 15,6% и 16,7% женщин с ПЭ и у 6,7% беременных группы 4, в группе 1 патологическая плацентация отсутствовала. Угроза самопроизвольного выкидыша установлена у женщин с ПЭ (группы 2 и 3) и исходными (до беременности) нарушениями зрения (группа 4): каждая четвертая беременная с ПЭ (23,1% и 25% соответственно) и каждая пятая из группы 4 (20%) находились на стационарном лечении по поводу данного осложнения. Характерно наличие симптомов угрожающего выкидыша в I триместре у каждой четвертой пациентки группы 2 (23,1%) и во II триместре — группы 3 (25%). У беременных без ПЭ только пациентки с исходными нарушениями зрения в группе 4 в 20% случаев имели угрозу самопроизвольного выкидыша в I триместре. Клиника угрозы преждевременных родов (p<0,01) в III триместре наблюдалась в группах 2 и 3 в 7,7% и 16,7% случаев соответственно. Плацентарная недостаточность с нарушением кровообращения 1А степени и допплерометрические изменения в маточно-плацентарном кровотоке обнаружены среди беременных с ПЭ (p<0,01) — у каждой четвертой женщины из группы 2 и каждой третьей из группы 3 (23,1% и 33,1% соответственно).
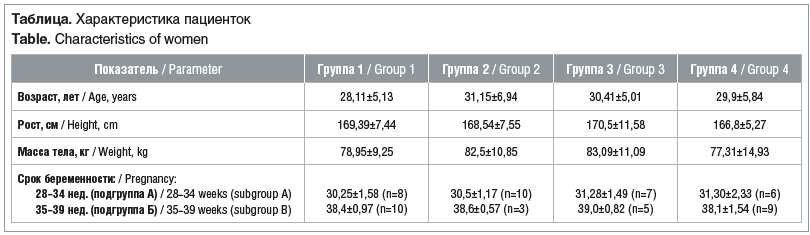
Характеристика субъективных симптомов со стороны органа зрения. Анализ субъективных симптомов нарушений зрения выявил следующие различия. У каждой четвертой (25%) беременной с ПЭ из группы 2 установлены повышенная чувствительность глаз (восприимчивость) к дневному свету и снижение дальнего зрения, у каждой второй (41,67%) — тяжесть в глазах. Пациентки с ПЭ и миопией (группа 3) такие симптомы отмечали недостоверно реже (15,38, 7,69 и 23,08%). Каждая пятая пациентка с физиологической беременностью отмечала повышенную чувствительность к дневному свету (20%) и каждая третья — тяжесть в глазах (33,33%). Вместе с тем пациентки, не имевшие клинических проявлений ПЭ, но с заболеваниями органов зрения также жаловались в 11,11% случаев на повышенную чувствительность к дневному свету во время беременности и в 16,67% — на тяжесть в глазах. Наиболее часто пациентки с ПЭ из группы 3 отмечали снижение дальнего зрения в сравнении с женщинами из групп 1, 2 и 4 (20, 7,69 и 11,11%). Встречаемость ухудшения ночного зрения во всех группах статистически не различалась (рис. 1).
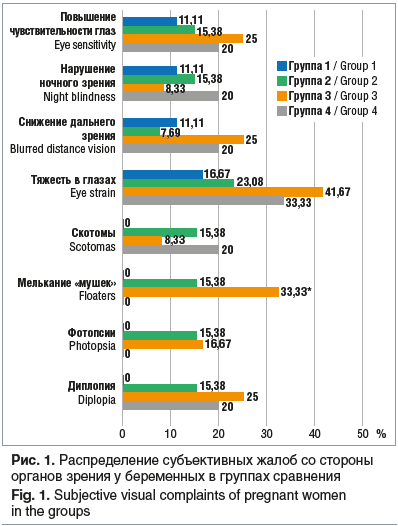
При оценке клинических проявлений со стороны органов зрения в группах сравнения установлено, что среди женщин с физиологически протекающей беременностью без заболеваний органов зрения (группа 1) отсутствовали жалобы на скотомы, диплопию (p<0,04), фотопсии и мелькание «мушек». В то же время в обеих группах пациенток с ПЭ отмечались все вышеуказанные жалобы, ухудшение дальнего зрения, а каждая пятая женщина с миопией и физиологически протекающей беременностью жаловалась на скотомы и диплопию (см. рис. 1).
Результаты офтальмологического исследования. Установлено, что у пациенток с исходными (до беременности) зрительными нарушениями и субъективными жалобами в III триместре отмечались изменения глазного дна. Наименее выраженными они были у женщин без исходных заболеваний органов зрения и с физиологически протекающей беременностью (5,6%). В то же время у каждой четвертой беременной группы 2 и каждой третьей из группы 3 установлены изменения глазного дна в виде ангиопатии сетчатки (23,1% и 33,3% соответственно), в группах 1 и 4 подобные изменения выявлялись статистически значимо (p<0,01) реже (5,56% и 6,67% соответственно). В группах с ПЭ у женщин на глазном дне определены венозный застой крови, спазм артерий сетчатки, в некоторых случаях микрогеморрагии и кровоизлияния в сетчатку, отек диска зрительного нерва и экссудативная отслойка сетчатки.
Характеристика лабораторных параметров. В поздние сроки физиологически протекающей беременности наблюдается рост гемостатического потенциала с усилением продукции тромбина. Вместе с тем в организме беременной имеются компенсаторные защитные механизмы, предохраняющие от внутрисосудистого свертывания крови и тромбообразования, что лабораторно проявляется тромбинемией (увеличением концентрации РФМК и D-димеров) и свидетельствует о подавлении внутрисосудистых фибринолитических реакций в III триместре [3, 4]. Повышенная склонность к тромбообразованию в поздние сроки беременности может отразиться на состоянии зрительной системы, что важно учитывать при ведении пациенток.
Обнаружено (p<0,01) снижение численности тромбоцитов (рис. 2А) в группах беременных с ПЭ: 206,2±19,6 и 210,3±18,1 в подгруппах 2А и 3А, 186,3±12,0 и 202,0±16,9 в подгруппах 2Б и 3Б в сравнении с беременными без ПЭ: 265,2±38,3 и 233,6±19,6 в подгруппах 1А и 4А и 219,4±39,6 и 232,3±43,1 в подгруппах 1Б и 4Б соответственно (p<0,02).
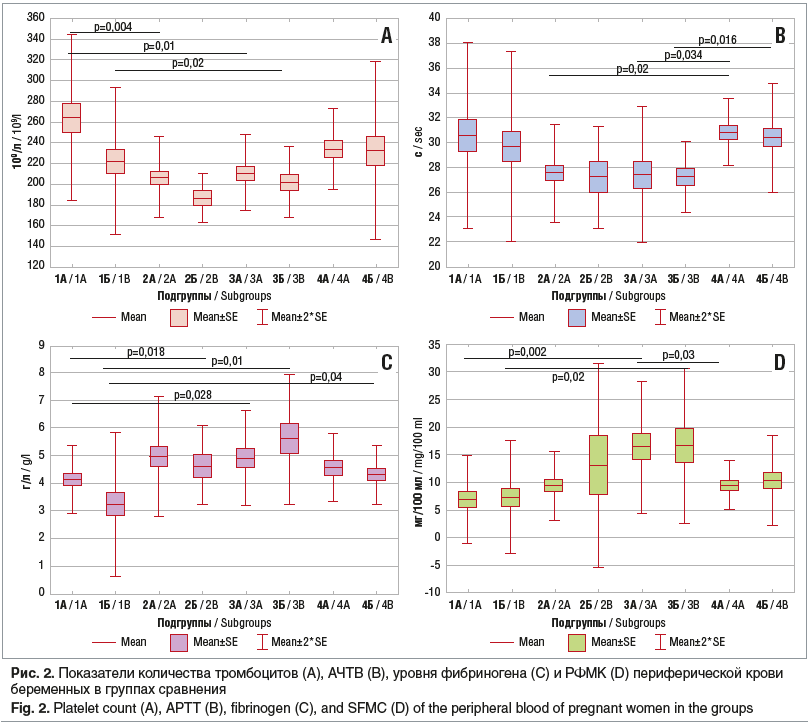
Вместе с тем у беременных с ПЭ определено укорочение (p<0,02) АЧТВ: 27,5±1,8 с и 27,4±2,7 с в подгруппах 2А и 3А и 27,2±2,0 с и 27,2±1,5 с в подгруппах 2Б и 3Б (p<0,03) в сравнении с аналогичными показателями в подгруппах 1А, 4А и 1Б, 4Б: 30,8±3,7, 30,8±1,4 и 29,6±3,9, 30,4±2,2 соответственно (рис. 2B), что свидетельствует об активации внутреннего пути свертывания, внутрисосудистого тромбообразования в группах беременных с ПЭ.
Одновременно отмечены более высокие значения показателей фибриногена плазмы крови (рис. 2С) у беременных с ПЭ (p<0,01), превышающие таковые в группе пациенток с физиологически протекающей беременностью: 4,9±1,1 г/л и 4,9±1,0 г/л в подгруппах 2А и 3А и 4,6±0,7 г/л и 5,6±1,2 г/л в подгруппах 2Б и 3Б в сравнении с подгруппами 1А, 1Б и 4А, 4Б: 4,1±0,6, 3,9±0,8 г/л и 4,6±0,6, 4,3±0,5 г/л соответственно. Характерным оказалось снижение значений фибриногена к окончанию беременности в группах 1, 2 и 4. У женщин с ПЭ и исходными зрительными нарушениями отмечен наибольший уровень фибриногена в сравнении с другими группами, что требует дальнейшего изучения, хотя параметры фибриногена соответствовали референсным в III триместре с учетом проведенных в последние годы исследований [2, 6, 9].
Анализ длительности протромбинового времени, отражающего активность факторов внешнего пути свертывания крови (II, V, VII и Х), не выявил достоверных различий между группами. Однако уменьшение данного показателя у пациенток с ПЭ и исходными нарушениями органов зрения оказалось наиболее выраженным в сравнении с другими пациентками: 11,6±1,6, 11,0±0,8 с и 11,9±2,4, 11,4±0,6 с в подгруппах 2А, 3А и 2Б, 3Б соответственно, в группах без ПЭ: 11,1±0,9, 12,8±1,1 с и 12,0±1,6, 12,9±1,1 с в подгруппах 1А, 4А и 1Б, 4Б соответственно.
Оценка тромбинемии позволила выявить достоверные различия у пациенток с ПЭ и беременных без ПЭ. У пациенток с ПЭ без исходных зрительных объективных нарушений (подгруппа 2А) значения РФМК соответствовали 9,4±3,1 мг/100 мл, у пациенток же с ПЭ и зрительными нарушениями (подгруппа 3А) значения РФМК оказались статистически значимо выше: 16,4±5,9 мг/100 мл (p<0,02). Вместе с тем беременные без ПЭ в начале III триместра (подгруппы 1А и 4А) имели более низкие значения маркеров тромбинемии: 6,9±3,9 мг/100 мл и 9,4±2,1 мг/100 мл соответственно. Во второй половине III триместра уровни маркеров тромбинемии были выше во всех группах, что закономерно в связи с увеличением срока беременности. Однако у беременных с ПЭ уровни РФМК оказались наиболее высокими (p<0,002) в сравнении с остальными группами: 16,6±7,1, 13,1±9,2, 10,3±4,1 и 7,1±3,9 мг/100 мл в подгруппах 3Б, 2Б, 4Б и 1Б соответственно (рис. 2D).
Обсуждение
Комбинация тестов, направленных на определение предикторов ПЭ начиная с ранних сроков беременности, многообразна. Например, офтальмологическое обследование пациенток и выявление маркеров прогрессирующей активации системы гемостаза для принятия клинического решения и назначения комплексной терапии.
В ходе анализа субъективных и объективных симптомов со стороны органов зрения, предшествующих появлению ПЭ, отмечено, что изменения гемостатических параметров, отражающие повышенную активацию коагуляции и тромбообразования, коррелируют со зрительными и церебральными симптомами у беременных в III триместре.
Важно подчеркнуть, что наиболее уязвимой по развитию ПЭ оказалась группа пациенток с исходно (до беременности) имеющимися зрительными нарушениями, что согласуется с полученными ранее данными о роли наследственных нарушений соединительнотканных структур в генезе осложненного течения беременности [18, 19].
Отягощенный репродуктивными потерями анамнез предшествовал в этой группе наступившим во время беременности изменениям со стороны органов зрения и внутрисосудистому тромбогенезу. Стоит отметить, что именно у женщин с развившейся ПЭ в каждом втором случае установлены в анамнезе репродуктивные потери, а во время анализируемой беременности — патологическая плацентация и угроза невынашивания во всех триместрах беременности. Плацентарная недостаточность закономерно возникла у пациенток с ПЭ и зрительными нарушениями. Важно подчеркнуть, что при выявлении субъективных и объективных изменений со стороны органов зрения их необходимо учитывать как маркеры сосудистой ишемии и предикторы ПЭ.
Заключение
Можно полагать, что тщательное выявление церебральной неврологической симптоматики и зрительных нарушений (скотомы, мелькание «мушек», фотопсии и диплопия) позволит своевременно проводить диагностический поиск и обоснованно рекомендовать исследование параметров периферической крови и плазменно-коагуляционного гемостаза для последующей коррекции ведения таких пациенток. Своевременное формирование групп высокого риска по развитию ПЭ позволит благополучно пролонгировать беременность, не допуская фатальных осложнений.
Сведения об авторах:
Кудинова Евгения Геннадьевна — д.м.н., доцент кафедры акушерства и гинекологии Института медицины и психологии В. Зельмана Новосибирского государственного университета; 630090, Россия, г. Новосибирск, ул. Пирогова, д. 1; ORCID iD 0000-0002-1987-0343.
Можарина Кристина Игоревна — студентка 6-го курса медицинского факультета Института медицины и психологии В. Зельмана Новосибирского государственного университета; 630090, Россия, г. Новосибирск, ул. Пирогова, д. 1.
Контактная информация: Кудинова Евгения Геннадьевна, e-mail: e.kudinova@g.nsu.ru.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 08.12.2021.
Поступила после рецензирования 30.12.2021.
Принята в печать 25.01.2022.
About the authors:
Evgeniya G. Kudinova — Dr. Sc. (Med.), associate professor of the Department of Obstetrics and Gynecology, V. Zelman Institute of Medicine and Psychology, Novosibirsk State University; 1, Pirogov str., Novosibirsk, 630090, Russian Federation; ORCID iD 0000-0002-1987-0343.
Kristina I. Mozharina — student of the 6th course of the Medical Faculty, V. Zelman Institute of Medicine and Psychology, Novosibirsk State University; 1, Pirogov str., Novosibirsk, 630090, Russian Federation.
Contact information: Evgeniya G. Kudinova, e-mail: e.kudinova@g.nsu.ru.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 08.12.2021.
Revised 30.12.2021.
Accepted 25.01.2022.
.
Информация с rmj.ru






