Содержание статьи
Профилактика рецидивов ренальной инфекции у детей с
рефлюкс-нефропатией
И. В. Зорин, кандидат медицинских наук
А. А. Вялкова, доктор медицинских наук, профессор
ГБОУ ВПО ОрГМУ МЗ РФ, Оренбург
Прогрессирование тубулоинтерстициальных болезней почек (ТИБП) у детей с
формированием хронической болезни почек (ХБП), терминальной хронической почечной
недостаточности, требующей проведения заместительной терапии, а в последующем
трансплантации почек, является одной из актуальных проблем нефрологии [1–3].
ТИБП — это гетерогенная группа заболеваний различной этиологии с
преимущественным вовлечением в патологический процесс канальцев и
интерстициальной ткани [4]. В эту группу включают как воспалительные и
иммуновоспалительные поражения почек, так и метаболические, токсические
поражения без ведущего воспалительного компонента. В Международной классификации
болезней Х пересмотра представлены шифрами N 10.0 — N 16.8 [5].
Острые ТИБП — это острые интерстициальные нефриты, обусловленные приемом
лекарств, вирусами, бактериями и иммунными нарушениями. Клинически
характеризуются острым началом, лихорадкой, гематурией, полиурией, снижением
относительной плотности мочи, часто протекают с острым почечным повреждением
(недостаточностью) [6].
К развитию хронических ТИБП приводят: инфекции, пузырно-мочеточниковый
рефлюкс (ПМР) и другие обструктивные уропатии, применение некоторых лекарств,
метаболические нарушения, интоксикации тяжелыми металлами, иммунные нарушения,
злокачественные новообразования [7].
Тубулоинтерстициальное поражение почек (ТИПП) — это воспалительное
(бактериальное и абактериальное) и невоспалительное повреждение интерстициальной
ткани почек с расположенными в ней сосудами (артериальными и венозными),
лимфатическими протоками, нервными окончаниями, а также чашечно-лоханочной
системы врожденного, наследственного или приобретенного генеза с исходом в
нарастание необратимых морфологических изменений (интерстициальный фиброз)
параллельно со снижением функциональных возможностей почек, формированием ХБП
[8].
Одним из значимых факторов прогрессирования ТИБП является ренальная инфекция.
Доказательствами ее роли в прогрессировании ТИБП являются следующие факты: у
85–100% детей с рефлюкс-нефропатией (РН) имеет место ренальная инфекция; ТИПП
наблюдается у 25% детей с рецидивирующим течением хронического пиелонефрита;
частота ТИПП коррелирует со степенью ПМР, ТИПП более типичен для ПМР на фоне
хронического пиелонефрита, нежели для «стерильного» рефлюкса; ТИПП может быть
смоделировано созданием ПМР и его инфицированием [9–12].
Установлена зависимость прогрессирования ТИПП от ПМР: чем меньше степень ПМР,
тем большее значение имеет ренальная инфекция в прогрессировании ТИБП [13, 14].
Р. А. Жетищев, проведя прижизненные морфологические исследования ткани почек
больных с РН, установил, что у 15% обследованных детей с хроническим
пиелонефритом на фоне ПМР развивается ТИПП [15].
Повреждение почечной паренхимы наиболее часто отмечается при инфицировании
интраренального рефлюкса [16, 17]. Ренальная инфекция является одним из основных
факторов, приводящих к инфильтрации почечного интерстиция воспалительными
клетками с последующей выработкой ими медиаторов воспаления и фиброгенеза [18].
Установлено, что при ПМР высокой степени происходит нарушение внутрипочечной
гемодинамики путем снижения артериального кровотока вследствие повышения
внутрилоханочного и внутриканальцевого давления [19]. Таким образом, у больных с
нарушениями уродинамики возникает не только микробно-воспалительное поражение
почек, но и нарушение внутриорганной гемодинамики, приводящие к формированию
стойкой ишемии почки с активацией ренин-ангиотензин-альдостероновой системы (РААС),
приводящие к развитию артериальной гипертензии ренального генеза. Установлено,
что ангиотензин II, продукт активации РААС, является медиатором оксидативного
стресса, стимулирует высвобождение просклеротических цитокинов и факторов роста,
стимулирует активацию фибробластов [20]. Таким образом, замыкается
патологический механизм прогрессирования ТИБП, состоящий из оксидативного
стресса, воспаления и эндотелиальной дисфункции [21].
Большое значение в прогрессировании ТИПП отводят патогенным потенциалам
микроорганизмов: биоцинам, адгезинам, инвазинам, импединам, экзотоксинам,
метаболическим особенностям микробной клетки. Эти свойства бактерий способствуют
формированию антибиотикорезистентности и других факторов агрессии и защиты
микроорганизмов, приводящих к постоянно рецидивирующему течению
микробно-воспалительного поражения тубулоинтерстициальной ткани почек с исходом
в ТИПП [22]. С. С. Пауновой установлено, что у детей с часто рецидивирующим
течением пиелонефрита увеличивается продукция медиаторов воспаления с развитием
ТИПП [23]. Этот факт способствует развитию более выраженных как морфологических,
так и функциональных тубулоинтерстициальных изменений почек [24–26]. Каждое
последующее обострение ренальной инфекции расширяет зону ТИПП, способствуя
процессам фиброгенеза [27].
По современным представлениям, прогрессирование ТИПП проходит в несколько
стадий: альтерация (бактериальная, иммунная), приводящая к развитию воспаления;
инфильтрация воспалительными клетками почечного интерстиция, выделение
провоспалительных цитокинов и факторов роста, активация фиброгенеза;
склерозирование интерстиция, нарушение ремодулирования соединительной ткани в
интерстиции [28, 29].
Изучение вопросов участия ренальной инфекции в прогрессировании ТИБП, ее
профилактики является перспективным направлением нефрологии детского возраста
[30, 31].
Материалы и методы исследования
Целью данного исследования было оценить эффективность профилактики рецидивов
ренальной инфекции у детей с ТИБП.
Проведено сопоставление комплекса клинических и параклинических данных 45
детей в возрасте от 15 до 18 лет с РН (n = 45) на разных стадиях ТИПП (табл. 1).

Критерии включения больных в исследование:
- добровольное информированное согласие родителей ребенка на участие в
клиническом исследовании; - возраст пациентов от 15 года до 18 лет включительно;
- наличие верифицированного диагноза РН по международным критериям;
- отсутствие клинико-лабораторных признаков обострения заболевания в течение
последних 3 месяцев.
Критерии исключения больных из исследования:
- отказ родителей от участия в клиническом исследовании;
- двусторонняя РН.
В результате проведенного обследования были выделены следующие группы
клинического наблюдения согласно классификации J. M. Smellie [32]:
1) дети с рефлюкс-нефропатией А (n = 13);
2) дети с рефлюкс-нефропатией В (n = 12);
3) дети с рефлюкс-нефропатией С (n = 10);
3) дети с рефлюкс-нефропатией D (n = 10).
Клинико-параклиническое обследование детей проводилось в Государственном
автономном учреждении здравоохранения «Городская клиническая больница № 6»
города Оренбурга.
Нефросцинтиграфия, позволившая верифицировать степени рефлюкс-нефропатии,
проводилась на базе отделений радиоизотопной диагностики Государственного
бюджетного учреждения здравоохранения «Оренбургская областная клиническая
больница».
Всем детям проведены специальные микробиологические исследования мочи,
включающие определение степени бактериурии секторным посевом на кровяной агар и
среду Эндо. Видовую идентификацию выделенной урофлоры осуществляли общепринятыми
методами. У изолированных штаммов микроорганизмов определяли чувствительность к
антимикробным препаратам.
Всем детям проведена оценка функционального состояния почек по пробам Реберга
с поправкой по формуле Шварца, Зимницкого, суточной экскреции с мочой титруемых
кислот, аммиака.
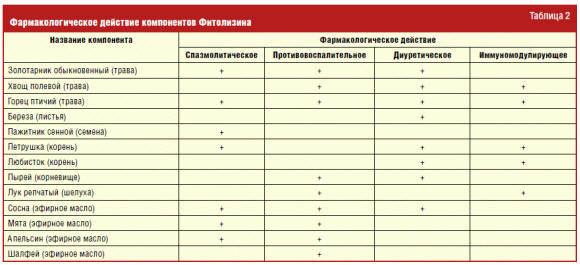
Противорецидивная терапия проводилась после окончания обострения ренальной
инфекции и включала в себя последовательное использование уросептиков (препараты
фуранового ряда — нитрофурантоин, нифурател, нифуроксазид, фуразидин,
фуразолидон) на протяжении 14 дней, фитопрепарата Фитолизин по 1 ч.л. 3 раза в
сут в течение 4 недель. Включение Фитолизина в схему лечения было обусловлено
наличием у препарата комплексного фармакологического действия (диуретическое,
спазмолитическое, противовоспалительное, иммуномодулирующее), способствующего
предотвращению осложнений при инфекциях мочевыводящих путей и рецидивов
заболевания (табл. 2).
Статистическая обработка материала произведена путем вычисления средней
арифметической (М), ошибки средней (m) с помощью биометрических методов анализа,
коэффициента Стьюдента (t) с последующим нахождением уровня достоверности
различий (р) по таблицам. Достоверным считали различие при р < 0,05. Оценка
эффективности терапии ингибиторами ангиотензинпревращающего фермента (иАПФ)
проведена с помощью принципов доказательной медицины с оценкой снижения
абсолютного риска (САР); снижения относительного риска (СОР); числа больных,
нуждающихся в лечении (ЧБНЛ); частоты исходов в контрольной группе (ЧИК);
частоты исходов в группе лечения (ЧИЛ).
Результаты
Проведена оценка эффективности профилактики рецидивов ренальной инфекции у
пациентов с РН. Клиническими критериями эффективности противорецидивной терапии
у больных с РН на разных стадиях прогрессирования ТИПП были приняты: частота
обострений ренальной инфекции и их длительность.
Определение показателей, заявленных как критерии эффективности, проводилось
нами в динамике одного года.
Проведя анализ частоты обострений ренальной инфекции после терапии
уросептиками и Фитолизином в динамике одного года, установлено снижение частоты
обострений ренальной инфекции у пациентов начальных стадий ТИПП: РН А 1,71 ±
0,55, РН В 2,33 ± 0,24 раза в год (p < 0,05). Нами не установлено достоверных
различий показателей частоты обострений ренальной инфекции у пациентов с РН С
3,27 ± 0,29 и РН D 3,35 ± 0,44 (p > 0,05) (рис. 1).
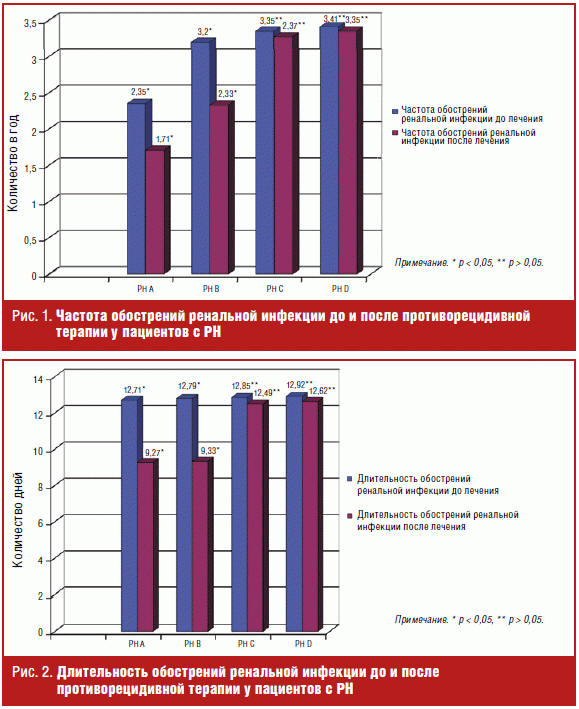
Проведя анализ длительности обострений ренальной инфекции после получения
противорецидивной терапии уросептиками и Фитолизином в течение одного года,
установлено снижение длительности обострений ренальной инфекции у пациентов
начальных стадий РН: РН А до 9,27 ± 1,96, РН В до 9,33 ± 1,27 дня (p < 0,05).
Нами не установлено достоверных различий показателей длительности обострений
ренальной инфекции у пациентов с РН С 12,49 ± 2,92 и РН D 12,62 ± 2,67 дня (p >
0,05) (рис. 2).
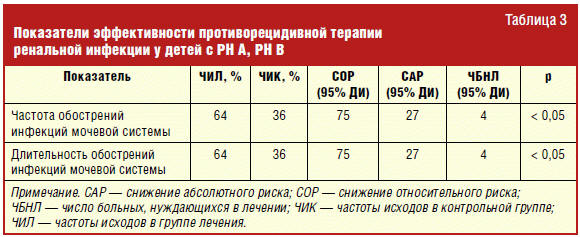
Эффективность противорецидивной терапии подтверждена методами доказательной
медицины с определением снижения относительного риска (СОР), снижения
абсолютного риска (САР), числа больных, нуждающихся в лечении (ЧБНЛ) (табл. 3).
Обсуждение
Основными показателями эффективности проведенной противорецидивной терапии
явилось снижение на 27% (р < 0,05) частоты и длительности обострений ренальной
инфекции у детей на начальных стадиях ТИПП (РН А, РН В).
Таким образом, противорецидивная терапия ренальной инфекции как мера
профилактики прогрессирования ТИПП эффективна лишь у пациентов на ранних (РН А и
РН В) стадиях ТИБП, что подтверждается снижением количества и длительности
обострений ренальной инфекции.
Проведенная оценка эффективности противорецидивной терапии ренальной инфекции
обосновывает возможность использования данного медикаментозного подхода к
профилактике прогрессирования ТИПП у пациентов на ранних стадиях ТИБП.
Проведенные исследования обосновывают необходимость профилактики
прогрессирования ТИПП у детей с ТИБП и поиск новых методов профилактики
рецидивов ренальной инфекции у детей.
Литература
-
Игнатова М. С. Проблемы прогрессирования болезней почек у детей и
современные возможности ренопротекции // Нефрология и диализ. 2005. Т. 4, № 7.
С. 428–434. - Center for Disease Control and Prevention: CDC Growth Charts: U.S. http://www.cdc.gov/nchs/about/maior/nhanes/growthcharts/background.htm
(2008). - Definition and classification of chronic kidney disease: A position
statement from Kidney Disease: Improving Global Outcomes (KDIGO). Kidney
International. 2005. Vol. 67. P. 2089–2100. -
Шишкин А. Н. Тубулоинтерстициальные заболевания почек // Новые
Санкт-Петербургские врачебные ведомости. 2006. № 1. С. 25–28. - Международная статистическая классификация болезней и проблем, связанных
со здоровьем (десятый пересмотр). М.: Медицина, 2010. Т. 1 (часть 2). 633 с. -
Маковецкая Г. А., Гасилина Е. С., Борисова О. В. Функциональный
портрет почки при тубулоинтерстициальных поражениях у детей // Нефрология.
2003. № 2. С. 55–61. -
Lorz C., Justo P., Subira D. et al. Paracetamol-induced renal
tubular injury: a role for ER stress // J Am Soc Nephrol. 2004. V. 15 (2). P.
380–389. -
Вялкова А. А. Актуальные проблемы тубулоинтерстициального
поражения почек у детей // Педиатрия. 2008. Т. 87, № 3. С. 122–127. -
Лопаткин Н. А. (ред.) Урология: Нац. руководство. М.:
ГЭОТАР-Медиа, 2009. -
Пекарева H. A., Пантелеева Е. Ю., Лоскутова С. А., Чупрова A. B.
Особенности течения и диагностики пузырно-мочеточникового рефлюкса у детей //
Педиатрия. 2008. № 3. С. 31–36. -
Edwin A. S. Pyelonephritis, renal scarring, and reflux
nephropathy: a pediatric urologist’s perspective // Pediatr Radiol. 2008. Vol.
38. P. 76–82. -
Jose M. P. S., Jose S. S. D., Eleonora M. L. et al. Independent
risk factors for renal damage in a series of primary vesicoureteral reflux: A
multivariate analysis // Nephrology. 2009. Vol. 14 (2). P. 198–204. -
Soylu A., Demir B. K., Tt. rkmen M. et al. Predictors of renal
scar in children with urinary infection and vesicoureteral reflux // Pediatr
Nephrol. 2008. Vol. 23 (12). P. 2227–2232. -
Chertin B., Natsheh A., Fridmans A. et al. Renal scarring and
urinary tract infection after endoscopic correction of vesicoureteral reflux
// J. Urol. 2009. Vol. 182 (4). P. 1706–1707. -
Жетищев Р. А., Мамбетова А. М. Диспластические фенотипы у больных
с врождёнными аномалиями органов мочевой системы / Материалы I Международного
Конгресса по перинатальной медицине, посв. 85-летию академика РАМН В. А.
Таболина. Москва, 16–18 июня. 2011. С. 81. -
Бухарин О. В., Вялкова А. А., Гриценко В. А.
Клинико-микробиологическое обоснование ранней диагностики пиелонефрита у детей
// Российский педиатрический журнал. 2003. № 2. С. 42–47. -
Hagerty J., Maizels M., Kirsch A. et al. Treatment of occult
reflux lowers the incidence rate of pediatric febrile urinary tract infection
// J. Urol. 2008. Vol. 72 (1). P. 72–78. -
Вялкова А. А., Гриценко В. А. Современные представления об
этиологии, патогенезе и ранней диагностике микробно-воспалительных заболеваний
органов мочевой системы у детей / Материалы III Конгресса педиатров-нефрологов
России. СПб, 2003. С. 21–31. -
Haberlik A. Detection of low-grade vesicoureteral reflux in
children by color Doppler imaging mode // Pediatr. Surg. Int. 1997. V. 12 (1).
P. 38–43. -
Карабаева А. Ж., Каюков И. Г., Есаян A. M., Смирнов А. В.
Ренин-ангиотензин-альдостероновая система при хронической болезни почек //
Нефрология. 2006. Т. 10, № 4. С. 43–48. -
Гусев Е. Ю., Черешнев В. А., Юрченко Л. Н. Системное воспаление с
позиции теории типового патологического процесса // Цитокины и воспаление.
2007. № 4. С. 9–21. -
Jahnukainen T., Chen M., Celsi G. Mechanisms of renal damage
owing to infection // Pediat. Nephrol. 2005. Vol. 162 (3). P. 245–253. -
Паунова С. С., Кучеренко А. Г., Смирнов И. Е., Ольхова Е. Б., Цукерман
Л. И., Хворостов И. Н. Факторы роста при рефлюкс-нефропатии у детей //
Вопросы современной педиатрии. 2004. Т. 3, № 2. С. 85. -
Hansson S., Dhamey M., Sigstrom O. et al. Dimercapto-succinic
acid scintigraphy instead of voiding cystourethrography for infants with
urinary tract infection // J Urol. 2004. Vol. 172. P. 1071. -
Moghazi S., Jones E., Schroepple J. et al. Correlation of renal
histopathology with sonographic findings // Kidney Int. 2005. Vol. 67. P. l
515-15-20. -
Паунова С. С. Рефлюкс-нефропатии. В кн.: Детская нефрология.
Руководство для врачей. М. С. Игнатова (ред.). 3-е издание. М.: МИА. 2011. С.
502–511. -
Brezniceanu M. L., Liu.F, Wei C. C. Attenuation of interstitial
fibrosis and tubular apoptosis in db/db transgenic mice overexpressing
catalase in renal proximal tubular cells // Diabetes. 2008; 57, p. 451–459. -
Keisukel, Hirokazu K., Shuji T. et al. Contraction of
tubulointerstitial fibrosis tissue in diabetic nephropathy, as demonstrated in
an in vitro fibrosis model // Virchows Archiv. 2007; 5, p. 911–921. -
Wang V., Wang Y., Zheng G. et al. Ex vivo programmed ameliorate
experimental Chronic Inflammatory renal disease // Kidney Int. 2007. V. 72. P.
290–299. -
Eriksen B. O., Ingebretsen O. C. The progression of chronic
kidney disease: a 10-year population-based study of the effects of gender and
age // Kidney Int. 2006. Vol. 69. P. 375–382. -
Guan Y. Nuclear receptors link gender dismorphism of renal
disease progression // Kidney Inter. 2006. Vol. 70. P. 1889–1890. -
Smellie J.M., Ransley P. G. Development of new renal scars: a
collaborative study // BJM. 1985. V. 290. P. 1457–1460.
Статья опубликована в журнале
Лечащий Врач
материал MedLinks.ru






